กลุ่มยาต้านตัวรับแองจิโอเทนซิน (Angiotensin receptor blockers, AT1 receptor antagonists, ARBs)
กลุ่มยาต้านตัวรับแองจิโอเทนซินเป็นยาลดความดันโลหิตกลุ่มใหม่ที่พัฒนาต่อยอดมาจากยากลุ่มยับยั้งเอนไซม์เอซ (ACE inhibitors) โดยมีชื่อสามัญลงท้ายว่า “-ซาร์ทาน” (-sartan) ข้อบ่งใช้และข้อห้ามใช้โดยรวมใกล้เคียงกับกลุ่มยาต้านเอซ แต่มีข้อดีสำคัญคือทำให้เกิดอาการไอได้น้อยกว่า ทั้งสองกลุ่มออกฤทธิ์ยับยั้งระบบเรนิน-แองจิโอเทนซินเหมือนกัน จึงไม่ควรใช้ร่วมกัน
การพัฒนายาในกลุ่มนี้ยังดำเนินมาอย่างต่อเนื่อง ยารุ่นแรกออกฤทธิ์โดยการแย่งจับตัวรับของ Angiotensin II เท่านั้น ต่อมามีการพัฒนายารุ่นที่สองให้สามารถจับกับตัวรับ AT1 (Angiotensin II receptor subtype 1) ได้จำเพาะและแน่นยิ่งขึ้น พร้อมทั้งพบว่ายาบางตัวสามารถออกฤทธิ์ที่ตัวรับ PPAR-γ (peroxisome proliferator-activated receptor gamma) ซึ่งมีบทบาทสำคัญต่อสมดุลของอินสุลินและกลูโคสในเลือด ยารุ่นที่สามซึ่งอยู่ระหว่างการพัฒนาถูกออกแบบให้มีฤทธิ์หลายเป้าหมาย นอกเหนือจากการยับยั้งระบบเรนิน-แองจิโอเทนซินเพียงอย่างเดียว
ที่มาและการออกฤทธิ์:
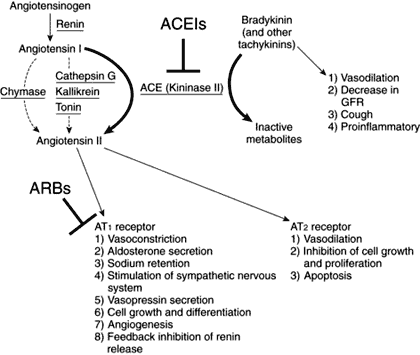
ตัวรับของ Angiotensin II แบ่งออกเป็น 2 ชนิดหลัก ได้แก่
- AT1 receptors พบที่หัวใจ ต่อมหมวกไต สมอง ตับ และไต ทำหน้าที่เพิ่มความดันโลหิต กระตุ้นการดูดกลับน้ำและโซเดียมที่ไต และส่งเสริมการแบ่งตัวของเซลล์
- AT2 receptors พบมากในทารกในครรภ์ และลดจำนวนลงหลังคลอด พบได้ที่หัวใจ ต่อมหมวกไต มดลูก รังไข่ ไต และสมอง มีหน้าที่ตรงข้ามกับ AT1 คือช่วยลดความดันโลหิต และยับยั้งการแบ่งตัวของเซลล์
กลุ่มยาต้านตัวรับแองจิโอเทนซินรุ่นแรกถูกออกแบบให้แย่ง Angiotensin II จับกับตัวรับ AT1 ทำให้ Angiotensin II ไม่สามารถออกฤทธิ์เพิ่มความดันโลหิตได้ และถูกเบี่ยงไปออกฤทธิ์ที่ AT2 มากขึ้น ส่งผลให้ความดันโลหิตลดลง และลดการหนาตัวของอวัยวะจากการแบ่งตัวของเซลล์ อย่างไรก็ตาม ข้อจำกัดของยารุ่นแรกคือการจับกับ AT1 ยังไม่แน่นเพียงพอ ทำให้ประสิทธิภาพในการลดความดันโลหิตเมื่อใช้เดี่ยว ๆ ยังไม่ดีนัก อีกทั้งการเพิ่มขนาดยาอาจกระทบต่อการทำงานของไตอย่างชัดเจน จนผู้ป่วยบางรายเกิดภาวะไตวาย
ด้วยเหตุนี้ การรักษาด้วยยากลุ่มนี้ในระยะแรกจึงมักต้องใช้ร่วมกับยาลดความดันโลหิตกลุ่มอื่นอีก 1–2 ชนิด จึงเกิดการพัฒนายาผสมในสัดส่วนต่าง ๆ เช่น
- Hyzaar® = Losartan + Hydrochlorothiazide
- Diovan HCT® = Valsartan + Hydrochlorothiazide
- Exforge® = Valsartan + Amlodipine
- Avalide® = Irbesartan + Hydrochlorothiazide

ยารุ่นที่สอง เช่น Telmisartan (Micardis®) จึงถูกพัฒนาให้จับกับตัวรับ AT1 ได้แน่นขึ้น และมีฤทธิ์กระตุ้นตัวรับ PPAR-γ ได้บางส่วน ซึ่งเป็นตัวรับที่ช่วยลดความเสี่ยงของการเกิดโรคเบาหวานชนิดที่สอง การค้นพบคุณสมบัตินี้นำไปสู่แนวคิดในการพัฒนายารุ่นที่สามให้สามารถออกฤทธิ์ได้หลายกลไก เพื่อควบคุมความดันโลหิตสูง พร้อมทั้งป้องกันกลุ่มอาการเมตะบอลิก (Metabolic syndrome) และลดการเกิดโรคหลอดเลือดในอวัยวะสำคัญ
อย่างไรก็ตาม ยาต้านตัวรับแองจิโอเทนซินรุ่นที่สามหลายตัวยังไม่สามารถกระตุ้นตัวรับ PPAR-γ ในคนได้อย่างมีประสิทธิภาพ นักวิจัยจึงหันไปพัฒนายาที่ออกฤทธิ์ยับยั้งเอนไซม์ Neprilysin (Membrane metallo-endopeptidase [MME], Neutral endopeptidase [NEP]) ร่วมกับการต้านตัวรับแองจิโอเทนซิน การยับยั้ง Neprilysin จะช่วยลดการสลายของสารเปปไทด์ที่เป็นประโยชน์ เช่น natriuretic peptides, bradykinin และ substance P ส่งผลให้ไตขับโซเดียมได้ดีขึ้น หลอดเลือดขยายตัว ลดการแบ่งตัวของเซลล์ และอาจลดการสะสมของอะไมลอยด์ในสมอง ซึ่งเกี่ยวข้องกับโรคอัลไซเมอร์
นอกจากนี้ ยังมีการพัฒนายาที่ต้านทั้งตัวรับแองจิโอเทนซินและเอนโดธีลิน เพื่อยับยั้งฤทธิ์หดหลอดเลือดของ Endothelin-1 รวมถึงยาที่กระตุ้นการหลั่งไนตริกออกไซด์ (Nitric oxide, NO) ซึ่งช่วยให้หลอดเลือดคลายตัว ลดการเกาะกลุ่มของเกร็ดเลือด และเพิ่มการไหลเวียนของเลือดไปยังหัวใจและไต
แม้ยาในอุดมคติเหล่านี้ยังอยู่ระหว่างการวิจัยและพัฒนา แต่คาดว่าจะมีบทบาทสำคัญในการรักษาโรคความดันโลหิตสูงและโรคร่วมอื่น ๆ ในอนาคต
การใช้ยาที่เหมาะสม
เนื่องจากข้อมูลการวิจัยของยาต้านตัวรับแองจิโอเทนซินแต่ละชนิดมีความแตกต่างกัน ยาในกลุ่มนี้จึงไม่ได้มีข้อบ่งใช้เหมือนกันทั้งหมด แม้ทุกตัวสามารถใช้รักษาโรคความดันโลหิตสูงได้ แต่ข้อบ่งใช้อื่น เช่น การรักษาภาวะหัวใจล้มเหลว การใช้หลังกล้ามเนื้อหัวใจตายเฉียบพลัน การป้องกันไตเสื่อมจากเบาหวาน หรือการลดความเสี่ยงของโรคหลอดเลือดหัวใจ จะระบุเฉพาะในยาบางตัวเท่านั้น
ตารางต่อไปนี้แสดงข้อบ่งใช้ ขนาดยา และคำแนะนำของยาต้านตัวรับแองจิโอเทนซินแต่ละชนิด
| ชื่อยา | ข้อบ่งใช้ | ขนาดยา | คำแนะนำ |
|---|
| Losartan | - ภาวะไตเสื่อมจากเบาหวาน (Diabetic nephropathy)
-
โรคความดันโลหิตสูง
-
โรคความดันโลหิตสูงที่มีหัวใจห้องล่างซ้ายโต | 25-100 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 25 mg วันละครั้ง |
| Valsartan | - ภาวะหัวใจล้มเหลว
- หลังเกิดโรคกล้ามเนื้อหัวใจตายเฉียบพลัน
-
โรคความดันโลหิตสูง | 80-320 mg/วัน (แบ่งให้วันละ 2 เวลา เช้า, เย็น) | ระวังในผู้ป่วยโรคตับและโรคไต ควรใช้ขนาดต่ำไว้ |
| Irbesartan | - ภาวะไตเสื่อมจากเบาหวาน
- โรคความดันโลหิตสูง | 150-300 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม ให้เริ่มที่ขนาด 75 mg วันละครั้ง |
| Candesartan | - ภาวะหัวใจล้มเหลว
-
โรคความดันโลหิตสูง | 8-32 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 4 mg วันละครั้ง |
| Telmisartan | - ลดความเสี่ยงของโรคหลอดเลือดหัวใจอุดตัน
- โรคความดันโลหิตสูง | 20-80 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 10 mg วันละครั้ง |
| Eprosartan | - โรคความดันโลหิตสูง | 400-800 mg/วัน | ในผู้ป่วยไตเสื่อมไม่ควรใช้เกิน 600 mg/วัน |
| Olmesartan | - โรคความดันโลหิตสูง | 20-40 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ให้เริ่มที่ขนาด 10 mg วันละครั้ง |
| Azilsartan | - โรคความดันโลหิตสูง | 40-80 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำหรือขาดเกลือโซเดียม ให้เริ่มที่ขนาด 20 mg วันละครั้ง |
| Fimasartan | - โรคความดันโลหิตสูง | 30-120 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำหรือขาดเกลือโซเดียม ให้เริ่มที่ขนาด 30 mg วันละครั้ง |
ตารางข้างล่างนี้แสดงขนาดยาที่มีประสิทธิภาพลดความดันได้เท่ากันของยากลุ่มนี้ (ในกรณีที่รักษาไปแล้วช่วงหนึ่งแล้วต้องการจะเปลี่ยนยา)
| ชื่อยา | ขนาดยาที่มีประสิทธิภาพลดความดันได้เท่ากัน |
|---|
| Losartan | 25 mg วันละครั้ง | 50 mg วันละครั้ง หรือ 25 mg วันละ 2 ครั้ง | 100 mg วันละครั้ง หรือ
50 mg วันละ 2 ครั้ง | | |
| Valsartan | 40 mg วันละครั้ง หรือ
20 mg วันละ 2 ครั้ง | 80 mg วันละครั้ง หรือ 40 mg วันละ 2 ครั้ง | 160 mg วันละครั้ง | 320 mg วันละครั้ง | |
| Irbesartan | 75 mg วันละครั้ง | 150 mg วันละครั้ง | 300 mg วันละครั้ง | 300 mg วันละครั้ง | |
| Candesartan | 4 mg วันละครั้ง | 8 mg วันละครั้ง หรือ 4 mg วันละ 2 ครั้ง | 16 mg วันละครั้ง หรือ 8 mg วันละ 2 ครั้ง | 16-32 mg วันละครั้ง หรือแบ่งให้วันละ 2 ครั้ง | |
| Telmisartan | 20 mg วันละครั้ง | 40 mg วันละครั้ง | 40-80 mg วันละครั้ง | 80 mg วันละครั้ง | |
| Eprosartan | 400 mg วันละครั้ง | 600 mg วันละครั้ง | 800 mg วันละครั้ง หรือ 400 mg วันละ 2 ครั้ง | 800 mg วันละครั้ง หรือ 400 mg วันละ 2 ครั้ง | |
| Olmesartan | 10 mg วันละครั้ง | 20 mg วันละครั้ง | 20-40 mg วันละครั้ง | 40 mg วันละครั้ง | |
| Azilsartan | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 80 mg วันละครั้ง |
| Fimasartan | 30 mg วันละครั้ง | 30 mg วันละครั้ง | 60 mg วันละครั้ง | 90 mg วันละครั้ง | 120 mg วันละครั้ง |
ผลข้างเคียง พิษของยา และข้อควรระวัง
กลุ่มยาต้านตัวรับแองจิโอเทนซินมีข้อห้ามใช้และข้อควรระวังโดยรวมเช่นเดียวกับยากลุ่มยับยั้งเอนไซม์เอซ (ACE inhibitors) โดยไม่ควรใช้ในผู้ป่วยกลุ่มต่อไปนี้
- สตรีมีครรภ์ (เนื่องจากอาจทำให้ทารกเกิดความพิการแต่กำเนิด)
- สตรีที่อยู่ระหว่างให้นมบุตร
- ผู้ที่มีภาวะหลอดเลือดแดงที่ไตตีบทั้งสองข้าง หรือกรณีมีไตเพียงข้างเดียวแล้วหลอดเลือดแดงที่ไตข้างนั้นตีบ
- ผู้ที่มีภาวะทางออกของหัวใจอุดตัน เช่น Aortic valve stenosis, Subaortic stenosis หรือ hypertrophic obstructive cardiomyopathy
- ผู้ที่มีไตเสื่อมค่อนข้างมาก (Serum creatinine > 2.5 mg%) หรือมีการเสื่อมของไตอย่างรวดเร็ว (eGFR ลดลงมากกว่าร้อยละ 30 ภายใน 4 เดือน)
- ผู้ที่มีระดับโพแทสเซียมในเลือดสูงมากกว่า 5.5 มิลลิโมล/ลิตร
ผู้ป่วยที่เคยรับประทานยากลุ่มยับยั้งเอซแล้วเกิดอาการบวมแบบ angioneurotic edema บริเวณใบหน้า หนังตา ริมฝีปาก คอหอย หรือกล่องเสียง มีโอกาสเกิดอาการแพ้ลักษณะเดียวกันจากยาต้านตัวรับแองจิโอเทนซินได้ จึงควรพิจารณาเปลี่ยนไปใช้ยาลดความดันโลหิตกลุ่มอื่นแทน
ผลข้างเคียงที่รุนแรงจากยากลุ่มนี้พบได้ค่อนข้างน้อย แต่อาจเกิดขึ้นได้ เช่น ภาวะไตวายเฉียบพลัน ตับอักเสบ จำนวนเม็ดเลือดขาวหรือเกร็ดเลือดลดลง และการทำลายเซลล์กล้ามเนื้อลาย (Rhabdomyolysis)
ข้อควรเน้นย้ำคือ ยากลุ่มยับยั้งเอซ ยาต้านตัวรับแองจิโอเทนซิน และยาต้านเรนิน ต่างออกฤทธิ์ยับยั้งระบบเรนิน-แองจิโอเทนซินในกลไกที่ใกล้เคียงกัน และมีผลข้างเคียงคล้ายคลึงกัน ดังนั้นจึงห้ามใช้ยาทั้ง 3 กลุ่มนี้ร่วมกันโดยเด็ดขาด
ปฏิกิริยาระหว่างยา
ปฏิกิริยาระหว่างยาต้านตัวรับแองจิโอเทนซินกับยากลุ่มอื่นพบไม่บ่อยนัก อย่างไรก็ตาม สิ่งที่ต้องระวังเป็นพิเศษคือการใช้ร่วมกับยาหรือสารที่เพิ่มระดับโพแทสเซียมในเลือด เช่น ยาขับปัสสาวะกลุ่ม K-sparing diuretics, ยากลุ่มยับยั้งเอซ, ยาแก้ปวดกลุ่มเอ็นเสด (NSAIDs), ยาเฮพาริน (Heparin) ทุกชนิด, ยา Co-trimoxazole, ยา Epoetin รวมถึงอาหารเสริมและเครื่องดื่มที่มีโพแทสเซียมเป็นส่วนประกอบ
ยาฆ่าเชื้อรา Fluconazole (Diflucan®) สามารถยับยั้งการเปลี่ยน Losartan ไปเป็นสารออกฤทธิ์ ในขณะที่ยาวัณโรค Rifampicin จะลดระดับยา Losartan ในกระแสเลือด การใช้ Losartan ร่วมกับยาทั้งสองชนิดนี้จึงอาจทำให้ประสิทธิภาพในการลดความดันโลหิตลดลง
ยา Candesartan อาจทำให้ระดับยา Digoxin ในเลือดแปรปรวนได้ จึงไม่ควรใช้ร่วมกัน หากมีความจำเป็นต้องใช้ ควรติดตามระดับยา Digoxin ในเลือดอย่างสม่ำเสมอ
ยาแก้ปวดกลุ่มเอ็นเสด รวมถึงแอสไพรินและยากลุ่มยับยั้ง COX-2 อาจลดประสิทธิภาพในการควบคุมความดันโลหิตของยาต้านตัวรับแองจิโอเทนซิน
นอกจากนี้ ยาต้านตัวรับแองจิโอเทนซินอาจเพิ่มระดับยาลิเธียม (Lithium) ในเลือดได้ เนื่องจากลดการขับลิเธียมออกทางไต ส่งผลให้มีความเสี่ยงต่อการเกิดพิษของลิเธียมมากขึ้น
สรุป
ยาต้านตัวรับแองจิโอเทนซิน (ARBs) เป็นยาลดความดันโลหิตที่ออกฤทธิ์ยับยั้งระบบเรนิน-แองจิโอเทนซินโดยตรงที่ระดับตัวรับ AT1 มีประสิทธิภาพในการควบคุมความดันโลหิตใกล้เคียงกับยากลุ่มยับยั้งเอซ แต่มีอาการไอเป็นผลข้างเคียงน้อยกว่า การพัฒนายาในกลุ่มนี้มีความก้าวหน้าอย่างต่อเนื่อง ตั้งแต่ยารุ่นแรกที่ออกฤทธิ์จำกัด ไปจนถึงแนวคิดของยารุ่นใหม่ที่ออกฤทธิ์หลายกลไก เพื่อป้องกันภาวะแทรกซ้อนทางหัวใจ ไต และเมตะบอลิก
อย่างไรก็ตาม ยาแต่ละชนิดในกลุ่มนี้มีข้อบ่งใช้ ขนาดยา และข้อควรระวังที่แตกต่างกัน การเลือกใช้ยาจึงควรพิจารณาตามลักษณะผู้ป่วย โรคร่วม และความเสี่ยงของผลข้างเคียง โดยต้องหลีกเลี่ยงการใช้ร่วมกับยาที่ออกฤทธิ์ยับยั้งระบบเรนิน-แองจิโอเทนซินชนิดอื่น เพื่อความปลอดภัยสูงสุดในการรักษา