กลุ่มยาต้านเกล็ดเลือด (Antiplatelets)
เกล็ดเลือดเป็นเพียงส่วนของไซโตพลาสซึมที่แตกตัวมาจากเซลล์ต้นกำเนิดในไขกระดูกที่เรียกว่า megakaryocytes จึงไม่มีนิวเคลียส แต่ยังคงมี mRNA ตกค้างจากเซลล์ต้นกำเนิด ทำให้สามารถสังเคราะห์โปรตีนบางชนิดที่จำเป็นต่อการทำงานได้
ในภาวะปกติ เกล็ดเลือดจะลอยอยู่ในกระแสเลือดโดยไม่เกาะกลุ่มกัน ผิวของเกล็ดเลือดมีตัวรับ (receptors) หลายชนิด เมื่อผนังหลอดเลือดเกิดการถลอกหรือฉีกขาด คอลลาเจน (collagen) และ von Willebrand factor (vWF) ที่อยู่ในชั้นใต้เยื่อบุหลอดเลือดจะถูกเปิดเผยออกมา และไปจับกับ Glycoprotein (GP) receptors บนผิวเกล็ดเลือด ทำให้เกล็ดเลือดที่ไหลผ่านถูกตรึงอยู่บริเวณนั้น กระบวนการนี้เรียกว่า Platelet adhesion ซึ่งช่วยอุดรอยรั่วได้ในระดับหนึ่ง
เมื่อ GP receptors รับสัญญาณว่ามีการบาดเจ็บของหลอดเลือด จะกระตุ้นให้เกิด Platelet activation ซึ่งนำไปสู่การเปลี่ยนแปลงสำคัญหลายประการ ดังนี้
- เกล็ดเลือดหลั่งอัลฟาและเดลตาแกรนูล ซึ่งมีสารสำคัญ เช่น ADP, P-selectin, serotonin (5-HT), platelet-derived growth factor (PDGF), vascular endothelial growth factor (VEGF) เป็นต้น เพื่อดึงดูดและกระตุ้นเกล็ดเลือดจากบริเวณอื่นให้มารวมตัวเพิ่มขึ้น
- ADP ที่ถูกหลั่งออกมาจะจับกับ ADP receptors บนผิวเกล็ดเลือด ทำให้ระดับแคลเซียมภายในเซลล์เพิ่มขึ้น เกิดการหดตัวของ actin/myosin โครงสร้างของเกล็ดเลือดจึงเปลี่ยนจากรูปร่างแบน (disc) เป็นทรงกลมมีหนาม (spiny sphere) พร้อมยื่น pseudopod ออกไป
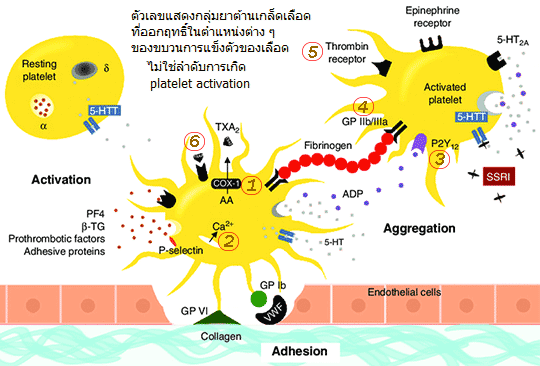
- มีการสร้าง Thromboxane A2 (TXA2) จาก Arachidonic acid (AA) แล้วหลั่งออกมา ซึ่งมีฤทธิ์กระตุ้นให้หลอดเลือดหดตัวอย่างแรง และเสริมการรวมตัวของเกล็ดเลือด
- ตัวรับ GP IIb/IIIa บนผิวเกล็ดเลือดถูกเปลี่ยนจากรูปแบบ inactive ที่จับ vWF ได้หลวม ๆ ไปเป็นรูปแบบ active ที่มีความสามารถในการจับ vWF และ Fibrinogen จากพลาสมาได้อย่างแน่นหนา (high affinity)
- เมื่อ Fibrinogen และ vWF ในพลาสมาจับกับ GP IIb/IIIa บนผิวเกล็ดเลือด จะทำหน้าที่เป็นสะพานเชื่อมระหว่างเกล็ดเลือดแต่ละตัว ทำให้เกิดการรวมกลุ่มกันแน่น เรียกว่า Platelet aggregation
ยาต้านเกล็ดเลือดออกฤทธิ์ยับยั้งกระบวนการใดกระบวนการหนึ่งข้างต้น เพื่อลดโอกาสการเกิดลิ่มเลือด แต่ผลที่ตามมาคืออาจทำให้เลือดออกง่ายขึ้นเมื่อมีการบาดเจ็บจริง
ชนิดของยาต้านเกล็ดเลือด
ยาต้านเกล็ดเลือดแบ่งออกเป็น 6 กลุ่มย่อยตามกลไกการออกฤทธิ์ ดังนี้
- กลุ่มยายับยั้งเอนไซม์ Cyclooxygenase (COX inhibitors)
เอนไซม์ COX-1 ในเกล็ดเลือดทำหน้าที่เปลี่ยน Arachidonic acid (AA) ไปเป็น Thromboxane A2 (TXA2) ซึ่งกระตุ้นการรวมตัวของเกล็ดเลือด ยาที่ยับยั้ง COX-1 จึงลดการสร้าง TXA2 ตัวอย่างที่ใช้บ่อยคือ ยาแอสไพริน ในขนาดต่ำกว่า 100 มก./วัน โดยทั่วไปใช้ 75–81 มก. วันละครั้ง
- กลุ่มยายับยั้งเอนไซม์ Phosphodiesterase (PDE inhibitors)
เอนไซม์ PDE มีหน้าที่สลาย cAMP การยับยั้งเอนไซม์นี้จึงทำให้ระดับ cAMP เพิ่มขึ้น ซึ่งมีผลให้หลอดเลือดขยายตัว และลดการหลั่งแกรนูลของเกล็ดเลือด ตัวอย่างยา ได้แก่ ยาซิลอสตาซอล
- กลุ่มยาปิดตัวรับ ADP (ADP receptor blockers)
ตัวรับ ADP ที่สำคัญคือ P2Y12 receptor เมื่อ ADP จับกับตัวรับนี้จะกระตุ้น G protein αi ทำให้ยับยั้ง adenylyl cyclase ลดระดับ cAMP และ VASP-P พร้อมเพิ่มแคลเซียมภายในเซลล์ ส่งผลให้เกล็ดเลือดเปลี่ยนรูปร่างและรวมตัวกัน ยากลุ่มนี้ปิดกั้นตำแหน่งดังกล่าว ทำให้ ADP ไม่สามารถกระตุ้นเกล็ดเลือดได้ ตัวอย่างยา ได้แก่ ยาโคลพิโดเกรล, ยาพราซูเกรล, ยาทิคากรีเลอร์ และ Cangrelor (สองตัวแรกออกฤทธิ์ถาวร ส่วน Cangrelor เป็นยาฉีด)
- กลุ่มยายับยั้งตัวรับ GP IIb/IIIa (GP IIb/IIIa receptor inhibitors)
ยากลุ่มนี้แข่งขันกับ vWF และ fibrinogen ในการจับกับ GP IIb/IIIa receptor ที่อยู่ในรูป active ทำให้สะพานเชื่อมระหว่างเกล็ดเลือดไม่แข็งแรง เป็นยาฉีด ใช้ในโรงพยาบาลสำหรับผู้ป่วย unstable angina หรือ non-Q-wave myocardial infarction และใช้เสริมในผู้ป่วยที่ทำ PTCA หรือหัตถการซ่อมแซมหลอดเลือด โดยให้ร่วมกับเฮพารินและแอสไพริน ยาที่อยู่ในบัญชียาหลักแห่งชาติคือ Eptifibatide ซึ่งอาจทำให้เกล็ดเลือดต่ำอย่างเฉียบพลัน จึงต้องใช้ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญ
- กลุ่มยาต้านตัวรับ Thrombin (PAR-1 antagonists)
Thrombin ต้องจับกับ PAR-1 receptor บนผิวเกล็ดเลือดก่อนจึงจะกระตุ้นการรวมกลุ่มได้ ยากลุ่มนี้ยับยั้งการจับดังกล่าว ทำให้การรวมตัวของเกล็ดเลือดลดลง เป็นยารับประทาน เช่น Vorapaxar และ Atopaxar ซึ่งมีจำหน่ายในบางประเทศ
- กลุ่มยาต้านตัวรับ Thromboxane A2 (TXA2 receptor antagonists)
ยากลุ่มนี้แข่งขันกับ TXA2 ในการจับกับตัวรับ ทำให้ฤทธิ์กระตุ้นการรวมตัวของเกล็ดเลือดลดลง เป็นยารับประทาน เช่น Terutroban และ Picotamide ซึ่งมีจำหน่ายในบางประเทศ
นอกจากนี้ ยังมียากลุ่ม Selective serotonin reuptake inhibitors (SSRIs) ซึ่งใช้รักษาโรคซึมเศร้า แม้ไม่จัดเป็นยาต้านเกล็ดเลือดโดยตรง แต่การใช้เป็นเวลานานอาจทำให้มีจ้ำเลือดได้ง่ายขึ้น เนื่องจากมีผลต่อการทำงานของเกล็ดเลือด
สรุป
เกล็ดเลือดมีบทบาทสำคัญในการเริ่มต้นกระบวนการห้ามเลือดผ่านขั้นตอน adhesion, activation และ aggregation ยาต้านเกล็ดเลือดจึงออกฤทธิ์ยับยั้งกลไกเหล่านี้ในตำแหน่งต่าง ๆ เช่น การสร้าง TXA2, การทำงานของ ADP receptor หรือการจับของ GP IIb/IIIa receptor การเลือกใช้ยาขึ้นกับภาวะของผู้ป่วย ความเสี่ยงต่อการเกิดลิ่มเลือด และความเสี่ยงต่อการเกิดเลือดออก โดยต้องประเมินอย่างรอบคอบเพื่อให้ได้ประโยชน์สูงสุดและลดภาวะแทรกซ้อน
บรรณานุกรม
- Arshad Muhammad Iqbal, et al. 2020. "Antiplatelet Medications." [ระบบออนไลน์]. แหล่งที่มา StatPearls. (14 กุมภาพันธ์ 2569).
- Ashvarya Mangla and Saurabh Gupta. "Antiplatelet Therapy." [ระบบออนไลน์]. แหล่งที่มา Thoracic Key. (14 กุมภาพันธ์ 2569).
- Jeffrey I. Weitz, et al. 2012. "New Antithrombotic Drugs." [ระบบออนไลน์]. แหล่งที่มา Chest Journal. (14 กุมภาพันธ์ 2569).
- วิชัย ประยูรวิวัฒน์. 1999. "Antiplatelet Agents." [ระบบออนไลน์]. แหล่งที่มา วารสารโลหิตวิทยาและเวชศาสตร์บริการโลหิต. 2542;9(2):119-128 (14 กุมภาพันธ์ 2569).