ยาอะพิซาแบน (Apixaban, Eliquis®)
ยาอะพิซาแบนเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทาน ออกฤทธิ์ยับยั้งแฟกเตอร์ Xa โดยตรง (Direct factor Xa inhibitor) เดิมพัฒนาขึ้นเพื่อป้องกันภาวะ stroke และ systemic embolism ในผู้ป่วยที่มี non-valvular atrial fibrillation ต่อมาจึงมีการนำมาใช้ป้องกันภาวะ venous thromboembolism ภายหลังการผ่าตัดเปลี่ยนข้อสะโพกหรือข้อเข่า
อย่างไรก็ตาม ยังไม่มีการศึกษาการใช้ยาอะพิซาแบนเพื่อป้องกันและรักษา deep vein thrombosis (DVT) และ pulmonary embolism (PE) อย่างครอบคลุมเช่นเดียวกับยาไรวาร็อกซาแบน และ ไม่สามารถใช้ป้องกันการเกิดลิ่มเลือดในผู้ที่ใส่ลิ้นหัวใจเทียม (prosthetic heart valves) หรือผู้ที่ได้รับการเปลี่ยนลิ้นหัวใจผ่านสายสวน (TAVR)
ปัจจุบันยากลุ่ม Oral direct factor Xa inhibitors ยังมีราคาสูง และยังไม่อยู่ในบัญชียาหลักแห่งชาติของประเทศไทย
ที่มาและการออกฤทธิ์:
แฟกเตอร์ Xa เป็นจุดร่วมสำคัญของกระบวนการแข็งตัวของเลือด เพราะเป็นแฟกเตอร์แรกที่ทั้ง intrinsic และ extrinsic pathways ต้องถูกกระตุ้นก่อนเข้าสู่การสร้างลิ่มเลือดไฟบริน การยับยั้งแฟกเตอร์ Xa จึงสามารถลดการสร้างลิ่มเลือดได้อย่างมีประสิทธิภาพ
ในธรรมชาติพบสารที่ยับยั้งแฟกเตอร์ Xa เช่น antistasin จากต่อมน้ำลายของปลิงดูดเลือด และ tick anticoagulant peptide (TAP) จากเห็บ Ornithodoros moubata ซึ่งเป็นแรงบันดาลใจในการพัฒนายากลุ่มนี้
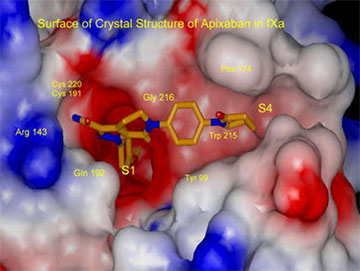
ในช่วงเวลาใกล้เคียงกับการพัฒนาไรวาร็อกซาแบน บริษัท DuPont Pharmaceuticals ได้พัฒนาอะพิซาแบน ซึ่งเป็นสารโมเลกุลเล็กที่จับกับตำแหน่งออกฤทธิ์ของแฟกเตอร์ Xa (ตำแหน่งแตกต่างจากไรวาร็อกซาแบน) ทำให้ยับยั้งเอนไซม์ได้อย่างจำเพาะ
คุณสมบัติทางเภสัชจลนศาสตร์ของอะพิซาแบนคล้ายกับไรวาร็อกซาแบน คือดูดซึมได้รวดเร็ว มีค่าครึ่งชีวิตใกล้เคียงกัน จับกับพลาสมาโปรตีนสูง และถูกขับออกทั้งทางน้ำดีและทางปัสสาวะ จุดเด่นสำคัญคือการดูดซึมไม่สัมพันธ์กับอาหาร จึงสามารถรับประทานพร้อมหรือไม่พร้อมอาหารก็ได้
ยาอะพิซาแบนมีการดูดซึมประมาณ 50% อย่างสม่ำเสมอ ระดับยาในเลือดค่อนข้างคงที่ ไม่แปรผันตามอาหาร ฤทธิ์ต้านแฟกเตอร์ Xa สัมพันธ์โดยตรงกับระดับยาในเลือด จึงไม่จำเป็นต้องตรวจค่าการแข็งตัวของเลือดเป็นประจำ หากจำเป็นอาจตรวจ anti-FXa activity ด้วยเครื่อง Rotachrom®
การใช้ยาที่เหมาะสม
- ใช้ป้องกันภาวะหลอดเลือดอุดตันในผู้ป่วย non-valvular atrial fibrillation (AF)
เป็นข้อบ่งใช้หลักของยา และถือว่ามีประสิทธิภาพสูงเมื่อใช้เป็นยาเดี่ยว ขนาดยาทั่วไปคือ 5 mg วันละ 2 ครั้ง
ให้ลดขนาดเหลือ 2.5 mg วันละ 2 ครั้ง หากผู้ป่วยมีลักษณะต่อไปนี้อย่างน้อย 2 ข้อ:
- อายุ ≥ 80 ปี
- น้ำหนักตัว ≤ 60 kg
- Serum creatinine ≥ 1.5 mg/dL
หากลืมรับประทานยา ให้รับประทานทันทีที่นึกขึ้นได้
- ใช้ป้องกันภาวะลิ่มเลือดหลังผ่าตัดเปลี่ยนข้อสะโพกหรือข้อเข่า
ให้ขนาด 2.5 mg วันละ 2 ครั้ง เริ่มหลังผ่าตัดประมาณ 12–24 ชั่วโมง
ผ่าตัดสะโพก: ให้ยานาน 5 สัปดาห์
ผ่าตัดเข่า: ให้ยานาน 2 สัปดาห์
หากลืมรับประทานยา ให้รับประทานทันทีที่นึกขึ้นได้
ก่อนผ่าตัดหรือทำหัตถการที่มีความเสี่ยงเลือดออกสูง เช่น การถอนฟัน ควรหยุดยาอย่างน้อย 48 ชั่วโมง สำหรับหัตถการที่มีความเสี่ยงต่ำ เช่น การฉีดยาชาเข้าไขสันหลัง การเจาะน้ำไขสันหลัง การส่องกล้องทางเดินอาหาร หรือการขูดหินปูน ควรหยุดยาประมาณ 5–24 ชั่วโมงก่อนทำ และเริ่มยาใหม่เมื่อแน่ใจว่าไม่มีเลือดออกจากแผล
การเปลี่ยนชนิดของยาต้านการแข็งตัวของเลือด
- อะพิซาแบน → เฮพาริน
หยุดอะพิซาแบน และเริ่มเฮพารินในเวลาที่ควรรับประทานยาโดสถัดไป
- เฮพาริน → อะพิซาแบน
หากเป็นเฮพารินโมเลกุลเล็กแบบฉีดเป็นครั้ง ๆ ให้เริ่มอะพิซาแบนก่อนโดสถัดไป 0–2 ชั่วโมง
หากเป็นการหยดเฮพารินทางหลอดเลือดดำต่อเนื่อง ให้เริ่มอะพิซาแบนทันทีหลังหยุดยา
- อะพิซาแบน → วาร์ฟาริน
ให้ใช้วาร์ฟารินร่วมกับอะพิซาแบนอย่างน้อย 48 ชั่วโมง จากนั้นหยุดอะพิซาแบน และปรับวาร์ฟารินตามค่า INR จนอยู่ในช่วงเป้าหมาย
- วาร์ฟาริน → อะพิซาแบน
หยุดวาร์ฟาริน และเริ่มอะพิซาแบนเมื่อ INR ≤ 2.0 หลังเปลี่ยนยาแล้วไม่จำเป็นต้องตรวจ INR ต่อไป
ข้อห้ามใช้
ห้ามใช้ยาอะพิซาแบนในกรณีต่อไปนี้
- ไตวายระยะสุดท้าย (CrCl < 15 ml/min)
- โรคตับที่มีความผิดปกติของการแข็งตัวของเลือด
- ผู้ป่วยที่ใส่ลิ้นหัวใจเทียม
- มีความเสี่ยงเลือดออกในอวัยวะสำคัญ หรือกำลังมีเลือดออก
- มีประวัติเลือดออกในสมองภายใน 6 เดือน
- ใช้ร่วมกับยาฆ่าเชื้อรากลุ่ม Azoles (เช่น Ketoconazole, Itraconazole, Voriconazole, Posaconazole) หรือ HIV protease inhibitors (เช่น Ritonavir) ซึ่งทำให้ระดับยาในเลือดสูงขึ้นประมาณ 2 เท่า
- แพ้ยาอะพิซาแบนหรือส่วนประกอบของยา
ยาที่ไม่ควรใช้ร่วมกับอะพิซาแบน
| ยา/กลุ่มยา | เหตุผล |
|---|
| กลุ่มยาสลายลิ่มเลือด, กลุ่มยาต้านเกล็ดเลือด, กลุ่มยาต้านการแข็งตัวของเลือดตัวอื่น, กลุ่มยา NSAIDs รวมทั้งแอสไพริน | เพิ่มความเสี่ยงเลือดออก |
| Ketoconazole, Itraconazole, Voriconazole, Posaconazole, Ritonavir, Tipranavir, Nelfinavir, Saquinavir | เพิ่มระดับยาอะพิซาแบนในเลือด |
| ยา Rifampicin, Carbamazepine, Phenobarbital, Phenytoin | ลดระดับยาอะพิซาแบนในเลือด |
ผลข้างเคียง ข้อควรระวัง และพิษของยา
อาการไม่พึงประสงค์ที่สำคัญที่สุดคือภาวะเลือดออก ซึ่งอาจรุนแรงถึงชีวิต อาการอื่นที่พบได้น้อย ได้แก่ ผื่นคัน ลมพิษ เกล็ดเลือดต่ำ คลื่นไส้ และความผิดปกติของการทำงานของตับ
กรณีได้รับยาเกินขนาด ยังไม่มียาต้านพิษจำเพาะ อาจให้ activated charcoal ภายใน 2–6 ชั่วโมงเพื่อลดการดูดซึม และรักษาตามอาการ เช่น ให้เลือดหรือส่วนประกอบของเลือดตามความจำเป็น การฟอกเลือดสามารถลดระดับยาได้เล็กน้อย (ประมาณ 14%)
ยังไม่มีข้อมูลความปลอดภัยเพียงพอในเด็กอายุต่ำกว่า 18 ปี สตรีมีครรภ์ และสตรีให้นมบุตร
สรุป
อะพิซาแบนเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทานที่ยับยั้งแฟกเตอร์ Xa โดยตรง จุดเด่นคือระดับยาในเลือดคงที่ ไม่ต้องตรวจ INR เป็นประจำ และสามารถรับประทานโดยไม่ต้องคำนึงถึงอาหาร เหมาะอย่างยิ่งสำหรับการป้องกัน stroke ในผู้ป่วย non-valvular atrial fibrillation อย่างไรก็ตาม ยามีความเสี่ยงสำคัญคือภาวะเลือดออก และมีข้อห้ามใช้ในผู้ป่วยที่มีความเสี่ยงเลือดออกสูง ไตวายรุนแรง หรือใช้ร่วมกับยาที่มีปฏิกิริยาระหว่างยาอย่างมีนัยสำคัญ การใช้ควรอยู่ภายใต้การประเมินความเสี่ยงและประโยชน์อย่างรอบคอบในแต่ละราย
บรรณานุกรม
- Michael S. Hana, et al. 2014. "Development of apixaban: a novel anticoagulant for prevention of stroke in patients with atrial fibrillation." [ระบบออนไลน์]. แหล่งที่มา Ann. N.Y. Acad. Sci. 2014;(1329):93–106. (16 กุมภาพันธ์ 2569).
- Pancras C. Wong, et al. 2011. "Preclinical discovery of apixaban, a direct and orally bioavailable factor Xa inhibitor." [ระบบออนไลน์]. แหล่งที่มา J Thromb Thrombolysis. 2011;31(4):478–492. (16 กุมภาพันธ์ 2569).
- Charles Frost, et al. 2014. "A randomized direct comparison of the pharmacokinetics and pharmacodynamics of apixaban and rivaroxaban." [ระบบออนไลน์]. แหล่งที่มา Clin Pharmacol. 2014;6:179–187. (16 กุมภาพันธ์ 2569).
- "HIGHLIGHTS OF PRESCRIBING INFORMATION: Eliquis (apixaban)." [ระบบออนไลน์]. แหล่งที่มา FDA. (16 กุมภาพันธ์ 2569).