ยาคลอนิดีน (Clonidine)
การค้นพบที่สำคัญทางการแพทย์หลายครั้งเกิดขึ้นจากความบังเอิญ ยาคลอนิดีนก็เป็นหนึ่งในนั้น ในช่วงปี ค.ศ. 1960 บริษัทเบอริงเกอร์ อินเกลไฮม์ (Boehringer Ingelheim) มีเป้าหมายเริ่มแรกในการพัฒนายาที่ออกฤทธิ์เฉพาะที่ โดยใช้หยอดจมูกเพื่อบรรเทาอาการคัดจมูก แต่กลับค้นพบว่าสารที่ได้มีฤทธิ์ลดความดันโลหิต พร้อมทั้งก่อให้เกิดอาการปากแห้งและง่วงนอน การค้นพบนี้ทำให้บริษัทเปลี่ยนทิศทางมาพัฒนายาดังกล่าวเป็นยารับประทานสำหรับรักษาโรคความดันโลหิตสูง และทำให้คลอนิดีนกลายเป็นหนึ่งในยาลดความดันโลหิตรุ่นแรก ๆ ที่ยังคงมีการใช้งานมาจนถึงปัจจุบัน
ที่มาและการออกฤทธิ์:

ยาคลอนิดีนมีโครงสร้างพื้นฐานเป็นกลุ่มสาร Imidazoline ซึ่งมีคุณสมบัติกระตุ้นตัวรับอัลฟาในอวัยวะต่าง ๆ ทางเคมีสามารถอธิบายได้ว่า การแทนที่หมู่ ̶ CH2 ̶ ด้วย ̶ NH ̶ และแทนที่อะตอมไฮโดรเจน (̶ H ̶) จำนวน 2 ตัวด้วยคลอรีน (Cl) จะได้โครงสร้างของคลอนิดีน ซึ่งแม้จะดูเรียบง่าย แต่กลับให้ผลทางเภสัชวิทยาที่ซับซ้อน
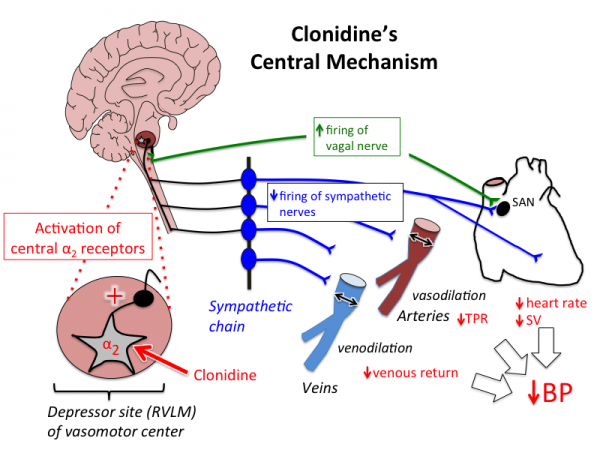
คลอนิดีนออกฤทธิ์หลักโดยการกระตุ้นตัวรับ α2 ที่เซลล์ประสาทก่อนประสาท (presynaptic neuron) ส่งผลให้การหลั่งสารสื่อประสาทนอร์อีพิเนฟรินลดลง จึงลดการทำงานของระบบประสาทซิมพาเธทิกจากส่วนกลาง ขณะเดียวกันยังเพิ่มอิทธิพลของระบบประสาทพาราซิมพาเธทิก ส่งผลให้ความดันโลหิตและอัตราการเต้นของหัวใจลดลง
ผลต่อความดันโลหิตของคลอนิดีนแบ่งได้เป็น 2 ระยะ ในระยะแรกจะเกิดความดันโลหิตสูงขึ้นชั่วคราวจากการกระตุ้นตัวรับ α1 ที่ผนังหลอดเลือด ทำให้หลอดเลือดหดตัว หลังจากนั้นจึงเข้าสู่ระยะที่ความดันโลหิตลดลงจากฤทธิ์ที่ศูนย์ควบคุมระบบประสาทส่วนกลาง มีหลักฐานว่าฤทธิ์ลดความดันส่วนหนึ่งเกิดจากการจับกับ imidazoline receptor ชนิด I1 ที่บริเวณ rostral ventrolateral medulla (RVLM) ด้วย แม้จะมีสัดส่วนไม่มาก
จากความรู้นี้จึงนำไปสู่การพัฒนายารุ่นใหม่ในกลุ่มเดียวกัน เช่น Rilmenidine และ Moxonidine ซึ่งออกฤทธิ์จับกับตัวรับ I1 ที่ RVLM เป็นหลัก และจับกับตัวรับ α2 น้อยลง ทำให้ยังคงลดความดันโลหิตได้ดี แต่มีผลข้างเคียง เช่น ปากแห้ง คอแห้ง และง่วงนอนน้อยกว่าคลอนิดีน
คลอนิดีนถูกดูดซึมเข้าสู่กระแสเลือดประมาณร้อยละ 75 มีระยะครึ่งชีวิตประมาณ 8–12 ชั่วโมง โดยทั่วไปแนะนำให้รับประทานวันละ 2 ครั้ง ยาประมาณครึ่งหนึ่งถูกขับออกทางไต จึงควรปรับลดขนาดยาในผู้ป่วยโรคไต ส่วนอีกครึ่งหนึ่งถูกเมตาบอไลซ์ที่ตับ ยาจับกับโปรตีนในเลือดเพียงร้อยละ 30 จึงไม่จำเป็นต้องปรับขนาดยาในผู้ป่วยโรคตับแข็ง
การใช้ยาที่เหมาะสม
- ใช้รักษาโรคความดันโลหิตสูง
คลอนิดีนไม่ถูกจัดอยู่ในบัญชียาหลักแห่งชาติ เนื่องจากมีข้อจำกัดสำคัญคือ หากใช้ต่อเนื่องเป็นเวลานานแล้วหยุดยาอย่างกะทันหัน อาจเกิดภาวะความดันโลหิตสูงขั้นวิกฤต (rebound hypertension) ซึ่งรุนแรงกว่าการหยุดยากลุ่มปิดตัวรับเบตา อย่างไรก็ตาม คลอนิดีนยังมีบทบาทเป็นยาร่วมในผู้ป่วยที่ใช้ยาลดความดันหลายกลุ่มเต็มขนาดแล้วแต่ยังควบคุมความดันไม่ได้
ขนาดยาที่แนะนำเริ่มต้นที่ 0.1–0.2 mg ทุก 12 ชั่วโมง (มักให้หลังอาหารเช้าและก่อนนอน) และปรับเพิ่มครั้งละ 0.1 mg/วัน ทุกสัปดาห์ จนความดันโลหิตควบคุมได้โดยไม่เกิดอาการง่วงนอนมากเกินไป ขนาดสูงสุดไม่ควรเกิน 2.4 mg/วัน ผู้ป่วยโรคไตที่ฟอกเลือดเป็นประจำไม่จำเป็นต้องรับประทานยาซ้ำหลังฟอกเลือด เนื่องจากยาถูกกำจัดออกได้น้อย
ในต่างประเทศ คลอนิดีนมีทั้งชนิดฉีดและชนิดแผ่นแปะผิวหนังที่เปลี่ยนทุก 7 วัน แต่ในประเทศไทยมีเฉพาะรูปแบบยาเม็ด
นอกจากนี้ คลอนิดีนชนิดรับประทานยังสามารถใช้ลดความดันโลหิตในภาวะเร่งด่วนได้ โดยให้รับประทาน 0.1 mg ทุก 1 ชั่วโมง ความดันจะค่อย ๆ ลดลงจนเป็นปกติเมื่อได้รับยารวมประมาณ 0.7 mg [2, 3]
ยังไม่มีการศึกษาการใช้คลอนิดีนเพื่อลดความดันโลหิตในเด็กอายุต่ำกว่า 12 ปี
- ใช้รักษาภาวะสมาธิสั้นในเด็ก (ADHD)
สามารถใช้ในเด็กอายุ 6–17 ปี เริ่มขนาด 0.1 mg วันละครั้งก่อนนอน เพิ่มขนาดครั้งละ 0.1 mg ทุกสัปดาห์ ขนาดสูงสุดไม่เกิน 0.4 mg/วัน เมื่อหยุดยาควรลดขนาดครั้งละ 0.1 mg ทุก 3–7 วัน
- ใช้รักษาอาการปวดจากมะเร็ง
ในกรณีที่อาการปวดไม่ตอบสนองต่อยาโอปิออยด์ อาจใช้คลอนิดีนชนิดฉีดหยดเข้า epidural ขนาด 30 mcg/ชั่วโมง (ไม่ควรเกิน 40 mcg/ชั่วโมง)
- ใช้รักษาอาการลงแดงจากการขาดสุรา *
ให้รับประทานครั้งละ 0.3–0.6 mg ทุก 6 ชั่วโมง จนกว่าอาการจะทุเลา
- ใช้รักษาอาการกระวนกระวายจากการหยุดสูบบุหรี่ *
เริ่มที่ 0.1 mg วันละครั้ง เพิ่มครั้งละ 0.1 mg/วัน จนควบคุมอาการได้ (โดยทั่วไป 0.1–0.7 mg/วัน)
- ใช้รักษาอาการ Restless Legs Syndrome *
ให้ขนาด 0.1–0.3 mg ก่อนนอน เพิ่มครั้งละ 0.1 mg/วัน สูงสุดไม่เกิน 0.9 mg/วัน
- ใช้รักษาอาการ Tourette's Syndrome *
ขนาด 0.0025–0.015 mg/kg/day นาน 6–12 สัปดาห์ เมื่อหยุดยาควรลดขนาดทีละ 0.1 mg ทุก 3–7 วัน
- ใช้รักษาภาวะไตเป็นพิษจากยา Cyclosporin *
แนะนำใช้ชนิดแผ่นแปะ 0.1–0.2 mg/day เปลี่ยนทุก 7 วัน
- ใช้รักษาอาการร้อนวูบวาบในหญิงช่วงวัยหมดระดู (Menopausal Flushing) *
เริ่มที่ 50 mcg วันละ 2 ครั้ง เพิ่มได้ถึง 0.4 mg วันละ 2 ครั้ง เมื่อหยุดยาควรลดขนาดทีละ 0.1 mg ทุก 3–7 วัน
- ใช้บรรเทาอาการปวดประจำเดือน (Dysmenorrhea) *
ให้ 25 mcg วันละ 2 ครั้ง เป็นเวลา 2 สัปดาห์ก่อนมีประจำเดือน
- ใช้รักษาอาการกระวนกระวายจากการหยุดยาเสพติด (โดยเฉพาะยาแก้ปวดกลุ่มโอปิออยด์) *
ให้ 0.1–0.3 mg ทุก 4–6 ชั่วโมง เพิ่มวันละ 0.1 mg สูงสุดไม่เกิน 2.4 mg/วัน
- ใช้รักษาอาการปวดหลังแผลงูสวัดหาย (Postherpetic Neuralgia) *
ให้ 0.1 mg วันละ 2 ครั้ง ช่วงที่มีอาการ
- ใช้รักษาอาการทางจิตบางชนิด *
ให้ 0.4–1.4 mg/วัน แบ่งวันละ 2 ครั้ง
- ใช้ทดสอบโรค Pheochromcytoma *
การทดสอบ Clonidine suppression test ใช้คลอนิดีน 0.3 mg แล้วตรวจระดับ total plasma catecholamines หลัง 3 ชั่วโมง หากน้อยกว่า 500 pg/mL ถือว่ามีโอกาสเป็นโรค อย่างไรก็ตาม ปัจจุบันใช้ไม่บ่อย เนื่องจากมียาหลายชนิดที่รบกวนผลการตรวจ
* ข้อ 4-14 ไม่ใช่ข้อบ่งใช้ที่ได้รับการยอมรับอย่างเป็นทางการ
ผลข้างเคียง พิษของยา และข้อควรระวัง
ผลข้างเคียงที่พบบ่อย ได้แก่ ง่วงซึม ปากแห้ง คอแห้ง ท้องผูก เบื่ออาหาร อ่อนแรง และซึมเศร้า
ข้อควรระวังที่สำคัญคือ การหยุดยาคลอนิดีนอย่างกะทันหัน โดยเฉพาะในขนาดมากกว่า 1 mg/วัน อาจทำให้เกิด withdrawal hypertension ซึ่งรุนแรงและเป็นอันตรายถึงชีวิตได้ ดังนั้นเมื่อจำเป็นต้องหยุดยา ควรลดขนาดลงอย่างค่อยเป็นค่อยไป และปรับยาลดความดันชนิดอื่นควบคู่กัน
ไม่แนะนำให้ใช้ยาในหญิงตั้งครรภ์และหญิงให้นมบุตร
ปฏิกิริยาระหว่างยา
** หากใช้คลอนิดีนร่วมกับยากลุ่มปิดตัวรับเบตา ห้ามหยุดคลอนิดีนก่อน ต้องหยุดยาปิดตัวรับเบตาก่อนเสมอ และรอ 1–2 สัปดาห์จึงค่อยลดคลอนิดีน เพื่อป้องกันความดันโลหิตสูงรุนแรง
การใช้ร่วมกับยาปิดกั้นช่องแคลเซียม ยาปิดตัวรับเบตา Digitalis หรือ Amiodarone อาจทำให้หัวใจเต้นช้าลงมาก
ไม่ควรใช้ร่วมกับยานอนหลับ ยาคลายกังวล หรือยาที่มีฤทธิ์กดประสาทอื่น ๆ
ยาต้านซึมเศร้าสามารถลดประสิทธิภาพการลดความดันของคลอนิดีนได้
สรุป
คลอนิดีนเป็นยาลดความดันโลหิตรุ่นเก่าที่ออกฤทธิ์ผ่านการกดระบบประสาทซิมพาเธทิกจากส่วนกลาง แม้จะมีบทบาทลดลงในปัจจุบันเนื่องจากผลข้างเคียงและความเสี่ยงจากการหยุดยาอย่างกะทันหัน แต่ยังคงมีคุณค่าในฐานะยาร่วมในการรักษาความดันโลหิตสูงดื้อยา และมีข้อบ่งใช้อื่นอีกหลายด้าน ทั้งที่ได้รับการรับรองและนอกข้อบ่งใช้ การใช้ยานี้จึงต้องอาศัยความเข้าใจกลไก ขนาดยา และข้อควรระวังอย่างรอบคอบ เพื่อให้เกิดประโยชน์สูงสุดและลดความเสี่ยงต่อผู้ป่วย
บรรณานุกรม
- Houston MC. 1986. "Treatment of hypertensive emergencies and urgencies with oral clonidine loading and titration. A review." [ระบบออนไลน์]. แหล่งที่มา Arch Intern Med. 1986 Mar;146(3):586-9. (8 กุมภาพันธ์ 2569).
- Karachalios GN. 1986. "Hypertensive emergencies treated with oral clonidine." [ระบบออนไลน์]. แหล่งที่มา Eur J Clin Pharmacol. 1986;31(2):227-9. (8 กุมภาพันธ์ 2569).
- "Clonidine (Rx)" [ระบบออนไลน์]. แหล่งที่มา Medscape (8 กุมภาพันธ์ 2569).