ยาดาบิกาทราน (Dabigatran, Pradaxa®)
ยาดาบิกาทรานเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทานในกลุ่ม Direct thrombin inhibitors ออกฤทธิ์ยับยั้งทรอมบิน (แฟกเตอร์ IIa) โดยตรง ใช้เพื่อป้องกันการเกิด stroke และ systemic embolism ในผู้ป่วยที่มีภาวะ atrial fibrillation (AF) และใช้ป้องกัน venous thromboembolism ในผู้ป่วยที่ได้รับการผ่าตัดเปลี่ยนข้อสะโพกหรือข้อเข่า
ข้อห้ามสำคัญ: ห้ามใช้ในผู้ป่วยที่ใส่ลิ้นหัวใจเทียม (prosthetic heart valves) เนื่องจากการศึกษา RE-ALIGN ปี ค.ศ. 2013 ซึ่งเปรียบเทียบ dabigatran กับ warfarin ในผู้ป่วยกลุ่มนี้ พบว่าในกลุ่มที่ได้รับ dabigatran มีอัตราเกิด thromboembolic events และ major bleeding สูงกว่า
แม้ดาบิกาทรานจะใช้ง่ายกว่าวาร์ฟาริน (ไม่ต้องตรวจ PT/INR เป็นประจำ) แต่มีข้อจำกัดหลายประการ ได้แก่ ปฏิกิริยาระหว่างยาจำนวนมาก ความแปรปรวนของระดับยาในเลือด การขับออกทางไตเป็นหลัก (จึงไม่เหมาะในผู้ป่วยไตวาย) และมีราคาสูง ทำให้ไม่อยู่ในบัญชียาหลักแห่งชาติของไทย
ที่มาและการออกฤทธิ์:
จากการศึกษาด้วยเทคนิค X-ray crystallography พบว่าโครงสร้างสามมิติของทรอมบินมีลักษณะเป็นโพรงภายใน โดยมีตำแหน่งสำคัญที่เกี่ยวข้องกับการออกฤทธิ์ของยาทั้งหมด 4 ตำแหน่ง ได้แก่
- Active Site (จุดสีเหลือง) อยู่ใจกลางโพรง หากมีสารใดจับที่ตำแหน่งนี้จะยับยั้งการทำงานของทรอมบินโดยตรง
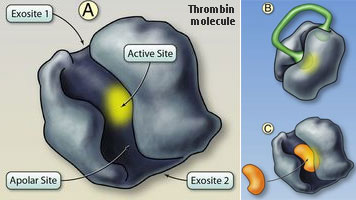
- Apolar Site อยู่ใกล้กับ Active Site เป็นบริเวณที่ fibrinogen, fibrinopeptide A และ direct thrombin inhibitors สามารถจับเพื่อยับยั้งทรอมบิน
- Exosite 1 อยู่บริเวณขอบโพรงของทรอมบิน เป็นตำแหน่งที่ bivalent direct thrombin inhibitors เช่น hirudin (รูป B) รวมถึง fibrinogen, protease activated receptors (PARs) และ cofactors เช่น thrombomodulin เข้าจับก่อนเข้าสู่ Apolar Site ทั้งนี้ univalent direct thrombin inhibitors เช่น dabigatran มีขนาดเล็กพอที่จะลงไปจับภายในโพรงและยึดทั้ง Active และ Apolar Sites ได้ (รูป C)
- Exosite 2 อยู่ฝั่งตรงข้ามกับ Exosite 1 เป็นตำแหน่งจับของ heparin, heparan sulfates และ glycoprotein-Ibα ซึ่งมีผลต่อการยับยั้งการทำงานของทรอมบิน
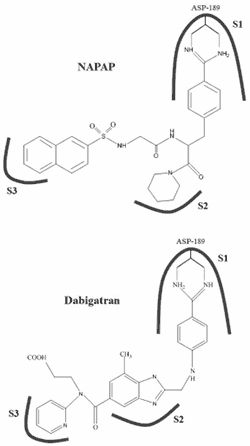
โครงสร้างของดาบิกาทรานได้รับการพัฒนาจากสารต้นแบบ Nα-[(2-naphthylsulfonyl)glycyl]-dl-pamidinophenylalanylpiperidine (NAPAP) ซึ่งสามารถจับกับทรอมบินของวัวได้พอดีกับบริเวณ S1 ที่ Active Site
รูปแบบยาที่ใช้ทางคลินิกคือ Dabigatran etexilate ซึ่งเป็น prodrug ไม่มีฤทธิ์ทางเภสัชวิทยาโดยตรง แต่ดูดซึมได้ดีเกือบ 100% อย่างไรก็ตาม การรับประทานร่วมกับยาในกลุ่ม PPIs จะลดการดูดซึมลงประมาณ 20% หลังดูดซึมแล้ว ยาจะถูก hydrolyze โดยเอนไซม์ esterase ในพลาสมาและตับ กลายเป็น dabigatran ซึ่งเป็นตัวยาออกฤทธิ์
ดาบิกาทรานออกฤทธิ์แบบ reversible thrombin inhibitor เริ่มออกฤทธิ์ภายใน 30–120 นาทีหลังรับประทาน ทำให้ค่า aPTT, ECT และ TT ยาวขึ้น ระดับยาในเลือดมีความสัมพันธ์โดยตรงกับฤทธิ์ต้านการแข็งตัว จึงไม่จำเป็นต้องตรวจค่าการแข็งตัวของเลือดเป็นประจำ หากรับประทานยาอย่างสม่ำเสมอ
ยาจับกับอัลบูมินประมาณ 35% ส่วนใหญ่คงอยู่ในรูปอิสระ กระจายสู่เนื้อเยื่อไม่มาก ประมาณ 85% ถูกขับออกทางไต มีครึ่งชีวิตเฉลี่ย 12 ชั่วโมง และจะยาวนานขึ้นในผู้ป่วยไตเสื่อม ดังนั้น ไม่แนะนำให้ใช้ในผู้ป่วยที่มี GFR หรือ CrCl < 30 ml/min
การใช้ยาที่เหมาะสม
ควรรับประทานยาทั้งแคปซูล ห้ามแกะหรือบดแคปซูล เพราะจะทำให้ระดับยาในเลือดเพิ่มขึ้นประมาณ 1.8 เท่า (+75%)
- ใช้ป้องกันลิ่มเลือดในผู้ป่วยผ่าตัดเปลี่ยนข้อเข่า
เริ่มขนาด 110 mg ภายใน 1–4 ชั่วโมงหลังผ่าตัด จากนั้นให้ 220 mg วันละครั้ง ต่อเนื่อง 10 วัน
หาก CrCl 30–50 ml/min หรือใช้ร่วมกับยาที่ยับยั้ง P-glycoprotein อย่างแรง (เช่น Amiodarone, Quinidine, Verapamil) ให้ลดขนาดเหลือ 150 mg วันละครั้ง
หากลืมกินยา ให้ข้ามโด๊สที่ลืม และรับประทานโด๊สถัดไปตามปกติ ไม่ต้องเพิ่มขนาดยา
- ป้องกันลิ่มเลือดในผู้ป่วยผ่าตัดเปลี่ยนข้อสะโพก
เริ่มขนาด 110 mg ภายใน 1–4 ชั่วโมงหลังผ่าตัด จากนั้นให้ 220 mg วันละครั้ง นาน 4–5 สัปดาห์
เงื่อนไขการปรับขนาดยาและการจัดการเมื่อ ลืมยา เหมือนกับกรณีผ่าตัดข้อเข่า
- ใช้ป้องกันภาวะหลอดเลือดอุดตันในผู้ป่วย AF
ขนาดมาตรฐาน 150 mg วันละ 2 ครั้ง ให้ต่อเนื่องระยะยาว
ผู้ที่มี CrCl 30–50 ml/min หรือใช้ยาที่ยับยั้ง P-glycoprotein อย่างแรง ไม่ต้องลดขนาดยา แต่ควรติดตามการทำงานของไตอย่างน้อยปีละครั้ง หาก CrCl < 30 ml/min ควรเปลี่ยนเป็นยาชนิดอื่น
ผู้สูงอายุ ≥80 ปี ผู้ที่ใช้ยาต้านเกล็ดเลือดร่วม หรือมีประวัติเคยเลือดออกทางเดินอาหาร ให้ใช้ขนาด 110 mg วันละ 2 ครั้ง
หากลืมกินยาและเหลือเวลา ≥6 ชั่วโมงก่อนโด๊สถัดไป ให้รับประทานทันที หากเหลือ <6 ชั่วโมง ให้ข้ามโด๊สที่ลืม
ระหว่างใช้ยา ไม่จำเป็นต้องตรวจ INR หากต้องการประเมินฤทธิ์ยา ควรใช้ TT, ECT หรือ aPTT ซึ่งสัมพันธ์กับระดับยาโดยตรง
ก่อนผ่าตัดควรหยุดยา 2–4 วัน และเริ่มใหม่เมื่อไม่มีเลือดซึมจากแผล
การเปลี่ยนชนิดของยาต้านการแข็งตัวของเลือด
- จากดาบิกาทราน → เฮพาริน
ศัลยกรรมกระดูก: เริ่มเฮพาริน 24 ชั่วโมงหลังโด๊สสุดท้าย
ผู้ป่วย AF: เริ่มเฮพาริน 12 ชั่วโมงหลังโด๊สสุดท้าย
- จากเฮพาริน → ดาบิกาทราน
LMWH: เริ่มก่อนโด๊สถัดไป 1–2 ชั่วโมง
IV heparin infusion: เริ่มทันทีหลังหยุดยา
- จากดาบิกาทราน → วาร์ฟาริน
- CrCl ≥50 ml/min: เริ่มวาร์ฟาริน 3 วันก่อนหยุดดาบิกาทราน
- CrCl 30–49 ml/min: เริ่ม 2 วันก่อนหยุด
- CrCl <30 ml/min: ควรใช้เฮพารินแทน
- จากวาร์ฟาริน → ดาบิกาทราน
เริ่มเมื่อ INR < 2.0
ข้อห้ามใช้
- ไตวายระยะ 4–5 (CrCl < 30 ml/min)
- ผู้ป่วยที่ใส่ลิ้นหัวใจเทียม
- ผู้ที่กำลังมีเลือดออก หรือมีภาวะเลือดออกง่ายรุนแรง
- ประวัติเคยเลือดออกในสมองภายใน 6 เดือน
- ใช้ Ketoconazole ชนิดรับประทานร่วม
- แพ้ยา Dabigatran หรือส่วนประกอบของยา
ยาที่ไม่ควรใช้ร่วมกับดาบิกาทราน
| ยา/กลุ่มยา | เหตุผล |
|---|
| กลุ่มยาต้านเกล็ดเลือด, กลุ่มยาต้านการแข็งตัวของเลือดชนิดอื่น, กลุ่มยาสลายลิ่มเลือด | เพิ่มความเสี่ยงของการมีเลือดออก |
| กลุ่มยา SSRIs, กลุ่มยา SNRIs, Dextran, Sulfinpyrazone, Ketoconazole, Itraconazole, Clarithromycin, Tacrolimus, Cyclosporin, Ritonavir, Tipranavir, Nelfinavir, Saquinavir, Dronedarone, Amiodarone, Verapamil, Quinidine | เพิ่มระดับยาดาบิกาทรานในเลือด |
| ยา Rifampicin, Carbamazepine, Dexamethasone, Doxorubicin, Nefazodone, Phenobarbital, Phenytoin, Prazosin, Pantoprazole | ลดระดับยาดาบิกาทรานในเลือด |
ผลข้างเคียง ข้อควรระวัง และพิษของยา
ผลไม่พึงประสงค์ที่สำคัญที่สุดคือภาวะเลือดออก ซึ่งอาจรุนแรงถึงเสียชีวิตได้ อาการอื่นที่พบได้น้อย ได้แก่ ผื่นคัน ลมพิษ ภาวะแพ้ยา เกล็ดเลือดต่ำ ท้องเสีย คลื่นไส้ และกลืนลำบาก
ในกรณีได้รับยาเกินขนาด ยังไม่มียาต้านพิษเฉพาะ ควรหยุดยาและให้การรักษาประคับประคอง อาจพิจารณาให้ fresh whole blood, fresh frozen plasma, activated prothrombin complex concentrate, recombinant Factor VIIa หรือ Factor II/IX/X concentrate ตามความเหมาะสม
สรุป
ดาบิกาทรานเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทานที่ออกฤทธิ์ยับยั้งทรอมบินโดยตรง มีข้อดีคือออกฤทธิ์รวดเร็ว ไม่ต้องติดตาม INR เป็นประจำ และมีความสัมพันธ์ระหว่างระดับยาในเลือดกับฤทธิ์ทางคลินิกอย่างชัดเจน อย่างไรก็ตาม ยาถูกขับออกทางไตเป็นหลัก มีปฏิกิริยาระหว่างยาหลายชนิด และเพิ่มความเสี่ยงเลือดออก จึงต้องคัดกรองการทำงานของไต ประเมินความเสี่ยงเลือดออก และพิจารณาปฏิกิริยาระหว่างยาก่อนเริ่มใช้ทุกครั้ง การใช้ยาอย่างถูกข้อบ่งชี้และการติดตามอย่างเหมาะสมจะช่วยเพิ่มประสิทธิผลและความปลอดภัยสูงสุด
บรรณานุกรม
- Michiel Coppens, et al. 2012. "Translational Success Stories: Development of Direct Thrombin Inhibitors." [ระบบออนไลน์]. แหล่งที่มา Circulation Research. 2012;111:920–929. (15 กุมภาพันธ์ 2569).
- ภญ.จิตชนก พัวพันสวัสดิ์ และ ภญ.ธนพร สุวรรณวัชรกูล. 2017. "การใช้ยา Non-vitamin K antagonist oral anticoagulants (NOACs)
ในการป้องกันโรคหลอดเลือดสมองจากลิ่มเลือดอุดตันในผู้ป่วยโรคหัวใจเต้นผิดจังหวะ." [ระบบออนไลน์]. แหล่งที่มา โรงพยาบาลสิริโรจน์. (15 กุมภาพันธ์ 2569).
- วิระพล ภิมาลย์. 2017. "ยาที่ใช้ในการรักษาภาวะลิ่มเลือดอุดตันที่หลอดเลือดดำ." [ระบบออนไลน์]. แหล่งที่มา คณะเภสัชศาสตร์ มหาวิทยาลัยมหาสารคาม. (15 กุมภาพันธ์ 2569).
- "dabigatran (Rx)." [ระบบออนไลน์]. แหล่งที่มา Medscape. (15 กุมภาพันธ์ 2569).
- "ยาต้านการแข็งตัวของเลือดกลุ่มใหม่ (โนแอ็ก)." [ระบบออนไลน์]. แหล่งที่มา Medscape. (15 กุมภาพันธ์ 2569).