ยาอีด็อกซาแบน (Edoxaban, Lixiana®, Savaysa®)
ยาอีด็อกซาแบนพัฒนาขึ้นในปี ค.ศ. 2011 โดยบริษัทไดอิชิ ซันเคียว จากประเทศญี่ปุ่น และได้รับการอนุมัติจากองค์การอาหารและยาแห่งสหรัฐอเมริกาในปี ค.ศ. 2015 จัดเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทานที่ออกฤทธิ์ยับยั้งแฟกเตอร์ Xa โดยตรง (Direct factor Xa inhibitor) ซึ่งเป็นหนึ่งในยากลุ่มที่ได้รับความนิยมใช้ในประเทศไทย
ในระยะแรก ยานี้ถูกพัฒนาเพื่อป้องกันภาวะลิ่มเลือดอุดตันในหลอดเลือดดำที่ขาหลังการผ่าตัดเปลี่ยนข้อสะโพกหรือข้อเข่า ต่อมามีการใช้เพื่อรักษาภาวะหลอดเลือดดำอุดตัน (deep vein thrombosis; DVT) และภาวะลิ่มเลือดอุดตันในปอด (pulmonary embolism; PE) หลังจากได้รับยาต้านการแข็งตัวของเลือดชนิดฉีดครบ 5–10 วันแล้ว ปัจจุบันยังได้รับการรับรองให้ใช้ป้องกันโรคหลอดเลือดสมอง (stroke) และภาวะลิ่มเลือดอุดตันในระบบไหลเวียน (systemic embolism) ในผู้ป่วยภาวะหัวใจห้องบนเต้นผิดจังหวะชนิดไม่มีลิ้นหัวใจผิดปกติ (non-valvular atrial fibrillation; NVAF)
อย่างไรก็ตาม ยากลุ่ม oral direct factor Xa inhibitors ทุกชนิดยังมีราคาสูง และยังไม่มีข้อบ่งใช้ในผู้ป่วยที่ใส่ลิ้นหัวใจเทียม (prosthetic heart valves) หรือผู้ที่ได้รับการเปลี่ยนลิ้นหัวใจเอออร์ติกผ่านสายสวน (transcatheter aortic valve replacement; TAVR) จึงยังไม่อยู่ในบัญชียาหลักแห่งชาติของประเทศไทย
ที่มาและการออกฤทธิ์:
แฟกเตอร์ Xa เป็นองค์ประกอบสำคัญในกระบวนการแข็งตัวของเลือด เนื่องจากเป็นจุดร่วมของทั้ง intrinsic และ extrinsic pathways ก่อนเข้าสู่ขั้นตอนการสร้างไฟบริน (fibrin clot formation) ซึ่งนำไปสู่การเกิดลิ่มเลือด
มีการค้นพบสารยับยั้งแฟกเตอร์ Xa ในธรรมชาติ เช่น สาร antistasin จากต่อมน้ำลายของปลิงดูดเลือด และสาร tick anticoagulant peptide (TAP) จากเห็บ Ornithodoros moubata ซึ่งเป็นต้นแบบสำคัญในการพัฒนายาต้านแฟกเตอร์ Xa ในเวลาต่อมา
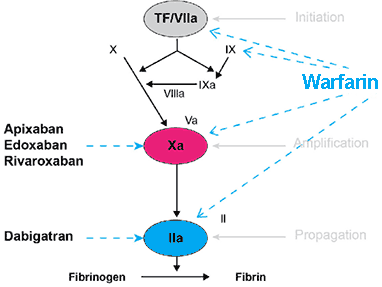
อีด็อกซาแบนดูดซึมได้รวดเร็ว โดยมีระดับยาในเลือดสูงสุดภายใน 1–2 ชั่วโมงหลังรับประทาน อาหารไม่มีผลต่อการดูดซึม จึงสามารถรับประทานก่อนหรือหลังอาหารก็ได้ ยามีค่าครึ่งชีวิตประมาณ 10–14 ชั่วโมง จึงให้วันละครั้ง และถูกขับออกทั้งทางน้ำดีและปัสสาวะ
ยาอีด็อกซาแบนถูกเมตาบอไลซ์เพียงเล็กน้อย จึงมีปฏิกิริยาระหว่างยาค่อนข้างจำกัด อย่างไรก็ตาม ยาที่มีผลต่อ P-glycoprotein (P-gp) efflux transporter ซึ่งทำหน้าที่ลำเลียงยาเข้าสู่กระแสเลือด อาจส่งผลต่อระดับยาได้
กลุ่มยาที่ยับยั้ง P-gp เช่น Ketoconazole, Erythromycin, Cyclosporine, Verapamil, Quinidine และ Dronedarone จะเพิ่มระดับยาอีด็อกซาแบนในเลือด ส่วนยาที่กระตุ้น P-gp เช่น Rifampin, Phenytoin, Carbamazepine และ Phenobarbital จะลดระดับยาอีด็อกซาแบนในเลือด การใช้ร่วมกันจึงต้องระมัดระวังอย่างมาก และโดยทั่วไปควรหลีกเลี่ยงหากเป็นไปได้
การใช้ยาที่เหมาะสม
- ใช้ป้องกันภาวะหลอดเลือดแดงอุดตันในผู้ป่วย non-valvular atrial fibrillation (NVAF)
ขนาดยามาตรฐานคือ 60 mg วันละครั้ง ยกเว้นกรณีต่อไปนี้ให้ลดเหลือ 30 mg วันละครั้ง
- ไตเสื่อม (CrCl 15–50 mL/min)
- น้ำหนักตัว ≤ 60 kg
- ใช้ยาที่ยับยั้ง P-gp เช่น Ciclosporin, Dronedarone, Erythromycin, Ketoconazole
ข้อควรทราบ: หาก CrCl > 95 mL/min ไม่ควรใช้ยาอีด็อกซาแบน เนื่องจากพบว่ามีความเสี่ยงต่อการเกิดโรคหลอดเลือดสมองสูงกว่ายาวาร์ฟาริน
- ใช้ก่อนทำ cardioversion ในผู้ป่วยที่ไม่เคยได้รับยาต้านการแข็งตัวของเลือดมาก่อน
ให้ยา 60 mg อย่างน้อย 2 ชั่วโมงก่อนทำ cardioversion หากมีไตเสื่อม น้ำหนัก ≤ 60 kg หรือใช้ยาที่ยับยั้ง P-gp ให้ลดขนาดเหลือ 30 mg
- ใช้ป้องกันลิ่มเลือดอุดตันหลอดเลือดดำหลังผ่าตัดใหญ่ข้อสะโพกหรือข้อเข่า
ให้ยา 30 mg วันละครั้ง เริ่มหลังผ่าตัด 12–24 ชั่วโมง
การผ่าตัดสะโพกให้ยานาน 5 สัปดาห์
การผ่าตัดข้อเข่าให้ยานาน 2 สัปดาห์
- ใช้รักษาภาวะลิ่มเลือดอุดตันหลอดเลือดดำ (DVT) หรือในปอด (PE)
หลังได้รับยาต้านการแข็งตัวของเลือดชนิดฉีดครบ 5–10 วันแล้ว ให้ยาอีด็อกซาแบนดังนี้
น้ำหนัก > 60 kg: 60 mg วันละครั้ง
น้ำหนัก ≤ 60 kg: 30 mg วันละครั้ง
หากลืมรับประทานยา ให้รับประทานทันทีที่นึกได้ แล้วรับประทานขนาดถัดไปตามเวลาปกติ
ก่อนผ่าตัดหรือหัตถการที่มีความเสี่ยงเลือดออกสูง เช่น การถอนฟัน ควรหยุดยาอย่างน้อย 48 ชั่วโมง ส่วนหัตถการที่เสี่ยงต่ำถึงปานกลาง เช่น การฉีดยาชาเข้าไขสันหลัง การเจาะน้ำไขสันหลัง การส่องกล้องทางเดินอาหาร หรือการขูดหินปูน ควรหยุดยา 5–24 ชั่วโมงก่อนทำ และเริ่มยาใหม่เมื่อไม่มีเลือดซึมจากแผลแล้ว
ยังไม่มีข้อมูลการใช้ยาในเด็กอายุต่ำกว่า 18 ปี หญิงตั้งครรภ์ หรือหญิงให้นมบุตร
การเปลี่ยนชนิดของยาต้านการแข็งตัวของเลือด
- อีด็อกซาแบน → เฮพาริน
หยุดอีด็อกซาแบน และเริ่มเฮพารินในเวลาที่ควรรับประทานยาโดสถัดไป
- เฮพาริน → อีด็อกซาแบน
หากเป็นเฮพารินชนิดฉีดเป็นครั้ง ๆ (LMWH) ให้เริ่มอีด็อกซาแบนก่อนถึงกำหนดฉีดครั้งถัดไป และหยุดฉีด
หากเป็นเฮพารินหยดเข้าหลอดเลือดดำ ให้เริ่มอีด็อกซาแบนหลังหยุดหยดยา 4 ชั่วโมง
- อีด็อกซาแบน → วาร์ฟาริน
ให้วาร์ฟารินในขนาดรักษาปกติ (ไม่ต้อง loading dose) ร่วมกับอีด็อกซาแบนขนาดครึ่งหนึ่ง จน INR ≥ 2.0 จึงหยุดอีด็อกซาแบน โดยทั่วไปใช้เวลาประมาณ 14 วัน และควรตรวจ INR ทุกวันในช่วงเปลี่ยนยา
- วาร์ฟาริน → อีด็อกซาแบน
หยุดวาร์ฟาริน และเริ่มอีด็อกซาแบนเมื่อ INR ≤ 2.0 หลังเริ่มยาแล้วไม่จำเป็นต้องตรวจ INR ต่อเนื่อง
ข้อห้ามใช้
ห้ามใช้ยาอีด็อกซาแบนในกรณีต่อไปนี้
- ไตวายระยะสุดท้าย (CrCl < 15 ml/min)
- โรคตับที่มีความผิดปกติของการแข็งตัวของเลือด
- ผู้ที่ใส่ลิ้นหัวใจเทียม
- มีความเสี่ยงเลือดออกในอวัยวะสำคัญสูง
- กำลังมีเลือดออกผิดปกติ
- มีประวัติเลือดออกในสมองภายใน 6 เดือนที่ผ่านมา
ยาที่ไม่ควรใช้ร่วมกับอีด็อกซาแบน
| ยา/กลุ่มยา | เหตุผล |
|---|
| กลุ่มยาสลายลิ่มเลือด, กลุ่มยาต้านเกล็ดเลือด, กลุ่มยาต้านการแข็งตัวของเลือดตัวอื่น, กลุ่มยา NSAIDs รวมทั้งแอสไพริน | เพิ่มความเสี่ยงเลือดออก |
| Ketoconazole, Itraconazole, Voriconazole, Posaconazole, Ritonavir, Tipranavir, Nelfinavir, Saquinavir | เพิ่มระดับยาอีด็อกซาแบนในเลือด |
| ยา Rifampicin, Carbamazepine, Phenobarbital, Phenytoin | ลดระดับยาอีด็อกซาแบนในเลือด |
ผลข้างเคียง ข้อควรระวัง และพิษของยา
ผลไม่พึงประสงค์ที่พบบ่อยที่สุดคือภาวะเลือดออก ซึ่งอาจรุนแรงและเป็นอันตรายถึงชีวิตได้ อาการอื่น ๆ ได้แก่ ปวดศีรษะ เวียนศีรษะ ปวดท้อง คลื่นไส้ ค่าเอนไซม์ตับหรือบิลิรูบินสูงขึ้น และผื่นคัน
ในกรณีได้รับยาเกินขนาดร่วมกับมีเลือดออก ให้การรักษาประคับประคอง ได้แก่ กดห้ามเลือด ให้สารน้ำ (NSS) พยุงความดัน ให้เลือดหรือ fresh frozen plasma ตามความเหมาะสม ในกรณีรุนแรงอาจพิจารณาให้ 4-factor prothrombin complex concentrate (PCC) ขนาด 50 IU/kg, recombinant Factor VIIa หรือ Factor II/IX/X concentrate
สรุป
อีด็อกซาแบนเป็นยาต้านการแข็งตัวของเลือดชนิดรับประทานที่ออกฤทธิ์ยับยั้งแฟกเตอร์ Xa โดยตรง ใช้วันละครั้ง ดูดซึมดีและไม่ขึ้นกับอาหาร มีบทบาทสำคัญในการป้องกันโรคหลอดเลือดสมองในผู้ป่วย NVAF และรักษา/ป้องกันภาวะลิ่มเลือดอุดตันหลอดเลือดดำ อย่างไรก็ตาม ต้องระวังภาวะเลือดออก ปรับขนาดยาในผู้ป่วยไตเสื่อมหรือน้ำหนักน้อย หลีกเลี่ยงการใช้ร่วมกับยาที่มีผลต่อ P-gp และไม่ใช้ในผู้ที่มีลิ้นหัวใจเทียมหรือมีความเสี่ยงเลือดออกสูง การเลือกใช้ยาควรพิจารณาข้อบ่งใช้ ความเสี่ยงเลือดออก และปฏิกิริยาระหว่างยาอย่างรอบคอบ
บรรณานุกรม
- Zachary A. Stacy, et al. 2016. "Edoxaban: A Comprehensive Review of the Pharmacology and Clinical Data for the Management of Atrial Fibrillation and Venous Thromboembolism." [ระบบออนไลน์]. แหล่งที่มา Cardiol Ther. 2016;5(1):1–18. (16 กุมภาพันธ์ 2569).
- Eri Goto, et al. 2020. "Factor Xa inhibitors in clinical practice: Comparison of pharmacokinetic profiles." [ระบบออนไลน์]. แหล่งที่มา Drug Metab Phar. 2020;35(1):151-159. (16 กุมภาพันธ์ 2569).