กลุ่มยาลดน้ำตาลในเลือด (Hypoglycemics)
ยาลดน้ำตาลในเลือดหรือที่เรียกกันทั่วไปว่า "ยาเบาหวาน" แบ่งใหญ่ ๆ ได้เป็น 2 ประเภท คือ ยาฉีด กับ ยากิน ยาฉีดหลักคือกลุ่มอินซูลิน ใช้ในผู้ป่วยเบาหวานชนิดที่ตับอ่อนไม่สามารถสร้างอินซูลินได้เลย, ผู้ป่วยเบาหวานขณะตั้งครรภ์, และผู้ป่วยเบาหวานที่ไตวายแล้ว ส่วนยากินจะใช้ในผู้ป่วยเบาหวานทั่วไปที่ไม่สามารถควบคุมระดับน้ำตาลได้ด้วยการควบคุมอาหาร ยาลดน้ำตาลในเลือดประเภทกินปัจจุบันมี 7 กลุ่มย่อย ดังจะได้กล่าวต่อไป
สาเหตุของโรคเบาหวาน
โรคเบาหวานพบได้ตั้งแต่วัยเด็กถึงวัยชรา อีกทั้งยังพบชั่วคราวได้ในหญิงมีครรภ์ วัยเด็กเกิดจากเบตาเซลล์ที่ตับอ่อนถูกทำลาย หญิงมีครรภ์เกิดจากฮอร์โมนเอสโตรเจนและโปรเจสเตอโรนมีระดับสูงเป็นเวลานาน (ฮอร์โมนทั้งคู่มีฤทธิ์ต้านอินซูลิน) นอกนั้นมักเกิดจากหลายสาเหตุประกอบกัน ได้แก่
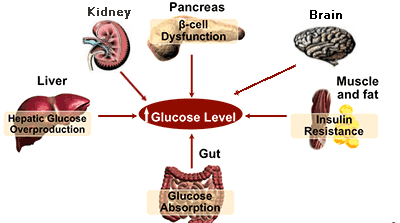
- เบตาเซลล์ที่ตับอ่อนไม่หลั่งอินซูลินหรือหลั่งออกมาไม่พอ (อินซูลินเป็นตัวพากลูโคสในเลือดเข้าเซลล์ ให้เซลล์ใช้เป็นพลังงาน)
- เซลล์กล้ามเนื้อและไขมันดื้อต่ออินซูลิน (ซึ่งมักพบในคนอ้วน)
- ตับสร้างกลูโคสมากเกินไป
- ศูนย์อิ่มที่ไฮโปธาลามัสทำงานช้าหรือไม่ทำงาน
- อัลฟาเซลล์ที่ตับอ่อนหลั่งกลูคากอนมากไป (กลูคากอนเป็นฮอร์โมนที่เพิ่มน้ำตาลในเลือด)
- ลำไส้ลดการหลั่งอินครีติน (อินครีตินเป็นฮอร์โมนที่กระตุ้นให้อวัยวะต่าง ๆ ทำงานในทิศทางที่ลดน้ำตาลในเลือด)
- ไตดูดซึมกลูโคสที่กรองออกไปแล้วกลับมากขึ้น
นอกจากนี้ยังมีบางภาวะที่อาจทำให้น้ำตาลในเลือดสูงขึ้น เมื่อภาวะเหล่านี้หมดไป ระดับน้ำตาลก็จะกลับมาปกติ เช่น
- ภาวะเครียด
- โรคติดเชื้อรุนแรง
- โรคตับอ่อนอักเสบ
- โรคของต่อมไร้ท่อ
- ยา เช่น ยาเม็ดคุมกำเนิด ยากลุ่มสเตียรอยด์ ยาขับปัสสาวะบางชนิด เป็นต้น
จะเห็นได้ว่าการรับประทานอาหารหวานไม่ใช่สาเหตุโดยตรงของเบาหวาน แต่เพราะกลไกการควบคุมน้ำตาลในร่างกายเสียไป การรับประทานหวานจึงทำให้น้ำตาลในเลือดสูงมากและสูงนาน ส่งผลเสียต่อแทบทุกอวัยวะในระยะยาว สาเหตุที่กลไกการควบคุมน้ำตาลในเลือดเสียไป 7 ข้อดังกล่าวข้างต้นยังไม่ทราบแน่ชัด จึงยังไม่สามารถรักษาเบาหวานให้หายขาดได้ การควบคุมอาหารหวานอย่างเคร่งครัดจึงเป็นสิ่งแรกที่จะต้องทำเมื่อเริ่มเป็นเบาหวาน หากยังไม่ได้ผลจึงจะใช้ยาลดน้ำตาลในเลือดช่วย
ชนิดของยาลดน้ำตาลในเลือด
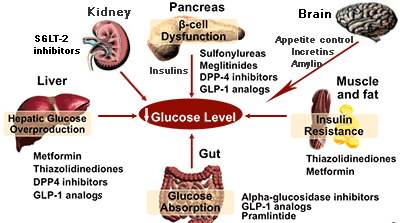
จากการที่โรคเบาหวานมีหลายสาเหตุ ยารักษาจึงมีมากมายหลายกลุ่ม บ้างก็ออกฤทธิ์ที่เดียว บ้างก็ทำงานหลายที่ ส่วนใหญ่แพทย์จะใช้ยาหลายกลุ่มร่วมกันคุมน้ำตาลในเลือด
ยาลดน้ำตาลในเลือดแบ่งเป็นกลุ่ม ๆ ได้ดังนี้
- ยาฉีด เป็นฮอร์โมนทดแทนหรือเสริมฮอร์โมนของร่างกาย ได้แก่
- กลุ่มอินซูลิน (Insulin)
อินซูลินเป็นยาที่ต้องใช้ในโรคเบาหวานที่เป็นตั้งแต่เด็ก (เพราะเป็นชนิดที่ตับอ่อนสร้างอินซูลินเองไม่ได้), โรคเบาหวานในหญิงมีครรภ์ (เพราะยากินอาจมีผลกับทารกในครรภ์), โรคเบาหวานจากภาวะตับอ่อนอักเสบหรือเนื้องอกที่ตับอ่อน (เพราะไม่ต้องการให้ตับอ่อนทำงานหนัก), โรคเบาหวานที่มีภาวะไตวายแล้ว (เพราะไตไม่สามารถกำจัดยากินได้ทัน), ภาวะป่วยหนัก/ผ่าตัด/อยู่ในสภาพที่ยังกินไม่ได้ตามปกติ, และโรคเบาหวานที่ยากินคุมน้ำตาลไม่ได้ แต่ก่อนยานี้เตรียมมาจากตับอ่อนของวัวหรือหมู ซึ่งหลายคนอาจแพ้ ปัจจุบันเราสามารถสังเคราะห์ขึ้นโดยกระบวนการ genetic engineering ให้มีโครงสร้างเหมือนอินซูลินของคน โอกาสแพ้จึงมีน้อยมาก ระยะหลังยังสามารถดัดแปลงโมเลกุลของยาให้มีฤทธิ์สั้น-ยาวตามต้องการ แล้วยังมีอินซูลินผสม (premixed insulin) ที่ออกฤทธิ์เร็วและอยู่ได้นาน ไม่จำเป็นต้องฉีดวันละหลายครั้ง
- กลุ่มอินครีติน (GLP-1 analogs)
Glucagon-like peptide-1 (GLP-1) เป็นหนึ่งในกลุ่มฮอร์โมนอินครีติน (Incretin) ที่หลั่งออกมาจากทางเดินอาหารเวลาที่เรากินอาหารพวกคาร์โบไฮเดรตเข้าไปมาก โดย GLP-1 จะกระตุ้นการหลั่งอินซูลินและยับยั้งการหลั่งกลูคากอนจากตับอ่อน ทำให้ระดับน้ำตาลในเลือดลดลง GLP-1 analog (หรือ GLP-1 receptor agonist) เป็นยาสังเคราะห์เลียนแบบ GLP-1 แต่ทำให้ออกฤทธิ์ได้นานขึ้น ยายังมีผลลดการบีบตัวของกระเพาะอาหาร ทำให้อิ่มเร็วขึ้น และยังออกฤทธิ์ที่ศูนย์ความอยากอาหารที่ไฮโปธาลามัส ทำให้ลดความอยากอาหารลง ยาในกลุ่มนี้ได้แก่ Exenatide, Liraglutide
- กลุ่มอไมลิน (Pramlintide)
อไมลิน (Amylin) เป็นฮอร์โมนที่หลั่งออกมาจากเบตาเซลล์ของตับอ่อนเช่นเดียวกับอินซูลิน แต่ทำงานคล้ายฮอร์โมนอินครีติน คือ ลดการบีบตัวของกระเพาะอาหาร ทำให้อาหารยังคงค้างอยู่ในกระเพาะนานขึ้น กระตุ้นศูนย์อิ่มที่ไฮโปธาลามัส ทำให้อิ่มเร็วขึ้น ยับยั้งการหลั่งกลูคากอนจากตับอ่อน และกระตุ้นให้อินซูลินหลั่งเร็วขึ้นทันทีที่เริ่มกินอาหาร ผู้ป่วยเบาหวานที่ขาดฮอร์โมนอินซูลินมักจะขาดฮอร์โมนอไมลินด้วย ยา Pramlintide เป็นยาสังเคราะห์เลียนแบบอไมลินของร่างกาย สามารถฉีดคู่กับอินซูลินในผู้ป่วยที่ต้องใช้ยาอินซูลิน พบว่าการให้คู่กันทำให้สามารถลดขนาดของอินซูลินที่ใช้ลงได้ แต่ปัจจุบันยายังมีราคาแพงมาก
- ยากิน แบ่งเป็น 4 กลุ่มใหญ่ตามกลไกการออกฤทธิ์ คือ
- กลุ่มที่กระตุ้นการหลั่งอินซูลินจากตับอ่อน (Insulin secretagogues) ได้แก่กลุ่ม Sulfonylureas, กลุ่ม Meglitinides, และกลุ่ม DPP-4 inhibitors
- กลุ่มที่ลดภาวะดื้ออินซูลิน (Insulin sensitizers) ได้แก่ กลุ่ม Biguanide (ปัจจุบันมีใช้ตัวเดียวคือ Metformin), และกลุ่ม Thiazolidinediones (TZD)
- กลุ่มที่ยับยั้งการดูดซึมกลูโคสจากทางเดินอาหาร ได้แก่กลุ่ม α-glucosidase inhibitors
- กลุ่มที่ยับยั้งการดูดซึมกลูโคสกลับที่ไต ได้แก่กลุ่ม SGLP-2 inhibitors
การเลือกกลุ่มยาที่เหมาะสม
ยาลดน้ำตาลในเลือดทุกกลุ่มจัดเป็นยาอันตราย
ควรให้แพทย์เป็นผู้เริ่มต้นเลือกให้ โดยทั่วไปแพทย์จะดูระดับน้ำตาลสะสม (HbA1C) เริ่มต้นเป็นหลัก
- HbA1C < 7.0% - ปรับพฤติกรรม (ควบคุมอาหาร ควบคุมน้ำหนัก และออกกำลังกาย)
- HbA1C 7.0-7.4% - ปรับพฤติกรรม + ใช้ยา 1 ตัว
- HbA1C 7.5-9.0% - ปรับพฤติกรรม + ใช้ยา 2 ตัว
- HbA1C > 9.0% - ปรับพฤติกรรม + ใช้ยา 3 ตัว
- HbA1C > 10.0% หรือน้ำตาลตอนเช้าหลังอดอาหาร > 300 mg% - ฉีดอินซูลิน 1 เข็ม + ปรับเพิ่มยา
ยาแต่ละกลุ่มมีข้อดี-ข้อเสียแตกต่างกันดังนี้
| (กลุ่ม)ยา | ลด HbA1C ได้ | โอกาสเกิดน้ำตาลต่ำ | ผลต่อน้ำหนักตัว | ผลข้างเคียง/ข้อเสีย ที่สำคัญ | ราคา |
|---|
| Sulfonylureas | 1-2% | ✔✔ | | - ห้ามใช้ในผู้ที่แพ้ยาซัลฟา
- ใช้นานอาจดื้อยา | ไม่แพง |
|---|
| Meglitinides | 1-1.5% | ✔ | | - ต้องให้วันละ 2-3 ครั้ง | ปานกลาง |
|---|
| Metformin | 1-2% | ✘ | | - คลื่นไส้อาเจียนถ้าใช้ในขนาดสูง
- lactic acidosis ในผู้ป่วยที่มีไตเสื่อม
- อาจทำให้ขาดวิตามิน B12 | ไม่แพง |
|---|
| Thiazolidinediones | 0.5-1.4% | ✘ | | - บวมน้ำ จึงต้องระวังในผู้ป่วยที่มีภาวะหัวใจล้มเหลว
- กระดูกบางลง หักง่ายขึ้น
- เสี่ยงต่อการเกิดมะเร็งกระเพาะปัสสาวะ | ไม่แพง |
|---|
| SGLT-2 inhibitors | 0.5-1% | ✔ | | - ติดเชื้อในทางเดินปัสสาวะง่าย | แพง |
|---|
| DPP-4 inhibitors | 0.8% | ✔ | | - ปวดศีรษะ
- คออักเสบ | แพง |
|---|
| α-glucosidase | 0.5-0.8% | ✘ | | - ต้องให้วันละ 2-3 ครั้ง
- ท้องอืด/ท้องเสีย มีลมในท้อง | ปานกลาง |
|---|
| Insulin | 1.5-3.5% | ✔✔✔ | | - ต้องเก็บไว้ในตู้เย็น ยาเสื่อมเมื่อโดนความร้อน | แล้วแต่ชนิด |
|---|
| GLP-1 analogs | 1% | ✔ | | - คลื่นไส้อาเจียน
- ภาวะตับอ่อนอักเสบ
- อาจเกิดเนื้องอกที่ต่อมไทรอยด์ | แพง |
|---|
| Pramlintide | 0.5% | ✘ | | - คลื่นไส้อาเจียน | แพงมาก |
|---|
โอกาสเกิดภาวะน้ำตาลต่ำจะขึ้นกับระดับความสามารถในการลดน้ำตาลของยา ยาที่ลดน้ำตาลได้ดี ถ้าบังเอิญไม่ได้รับประทานอาหารตามเวลาก็จะเกิดภาวะน้ำตาลต่ำได้ง่าย โดยเฉพาะยาที่ออกฤทธิ์ยาวนานอย่างกลุ่มซัลโฟนิลยูเรีย ยาบางตัวมีแนวโน้มจะทำให้น้ำหนักขึ้น อาจไม่เหมาะนักสำหรับคนอ้วนที่มีข้อจำกัดในการออกกำลังกาย (เช่น มีข้อเข่า/ข้อสะโพกเสื่อม เป็นอัมพาต มีหัวใจล้มเหลว ฯลฯ)
เป้าหมายของการรักษาโรคเบาหวาน
เป้าหมายของการรักษาเบาหวานทุกชนิดคือ ควบคุมไม่ให้มีอาการของโรค (ผอมลง กระหายน้ำ ปัสสาวะบ่อย เบื่ออาหาร ติดเชื้อง่ายแต่หายยาก) และชะลอการดำเนินโรคไปสู่ภาวะไตวาย ตาบอด หัวใจวาย อัมพาต สมองเสื่อม ไม่ว่าจะใช้ยาหรือไม่ ในแต่ละวันควรให้มี
- ระดับ HbA1C < 7.0%
- ระดับน้ำตาลในเลือดตอนเช้าหลังอดอาหาร 8 ชั่วโมง (FPG) อยู่ในช่วง 70-130 mg% (3.9-7.2 mmol/L)
- ระดับน้ำตาลในเลือดหลังอาหาร 1-2 ชั่วโมง < 180 mg% (< 10 mmol/L)
สำหรับผู้ป่วยเบาหวานที่มีโรคความดันโลหิตสูง และ/หรือ ไขมันในเลือดสูงด้วย ควรได้รับยาแอสไพรินขนาด 75-162 mg/วัน เพื่อป้องกันภาวะหลอดเลือดอุดตัน และควรควบคุมให้มี
- ความดันโลหิต < 130/80 mmHg
- ระดับไตรกลีเซอไรด์ในเลือด < 150 mg%
- ระดับ HDL-cholesterol > 40 mg% ในผู้ชาย และ > 50 mg% ในผู้หญิง
- และระดับ LDL-cholesterol < 100 mg% (< 70 mg% ในผู้ที่มีโรคหัวใจและหลอดเลือดเกิดขึ้นแล้ว)
การตรวจน้ำตาลในเลือดด้วยตัวเองที่บ้าน
ผู้ป่วยเบาหวานควรมีเครื่องวัดระดับน้ำตาลในเลือดชนิดที่สามารถตรวจได้ด้วยตัวเองที่บ้าน เพราะจะได้กะได้เองว่าอาหารประเภทไหนทำให้น้ำตาลในเลือดสูงขึ้นมาก การตรวจลักษณะนี้ให้เจาะเลือดตรวจหลังรับประทานอาหารมื้อนั้นประมาณ 4-5 ชั่วโมง (หรือก่อนรับประทานอาหารมื้อถัดไป) ระดับน้ำตาลที่สูงกว่า 200 mg% ถือว่าสูงเกินไป มื้อถัดไปไม่ควรรับประทานของหวานเลย เมื่อหมั่นฝึกการเลือกชนิดของอาหารไปเรื่อย ๆ ก็จะยิ่งคุมน้ำตาลได้ดีขึ้นเรื่อย ๆ ให้จดบันทึกชนิดอาหารที่รับประทานและผลตรวจเลือดอีก 4-5 ชั่วโมงถัดไปไว้เสมอ เวลาไปพบแพทย์ แพทย์จะได้ข้อมูลที่ละเอียดขึ้นในการปรับขนาดยา
เครื่องตรวจน้ำตาลในเลือดด้วยตัวเองนี้ยังมีประโยชน์เวลาที่รู้สึกผิดปกติ เพราะอาจเป็นจากภาวะน้ำตาลในเลือดสูงหรือต่ำเกินไป หากตรวจได้ระดับต่ำกว่า 70 mg% และยังไม่ถึงมื้ออาหารอาจอมลูกอมไปก่อน 1 เม็ด ที่สำคัญควรมีบัตรผู้ป่วยเบาหวานพกติดตัวไว้ตลอดเวลา ในบัตรจดบันทึกชื่อยาและขนาดที่ใช้อยู่ล่าสุด เพื่อผู้พบเห็นขณะหมดสติจะได้ทราบและส่งพบแพทย์ได้ทันเวลา
บรรณานุกรม
- สมาคมโรคเบาหวานแห่งประเทศไทย. 2017 "แนวทางเวชปฏิบัติสำหรับโรคเบาหวาน 2560." [ระบบออนไลน์]. แหล่งที่มา สมาคมโรคเบาหวานแห่งประเทศไทย. (10 พฤษภาคม 2561).
- American Diabetes Association. 2018 "Standards of
Medical Care in
Diabetes-2018." [ระบบออนไลน์]. แหล่งที่มา Diabetes Care 2018;41(Suppl. 1). (10 พฤษภาคม 2561).