กลุ่มยาซัลโฟนิลยูเรีย (Sulfonylureas)
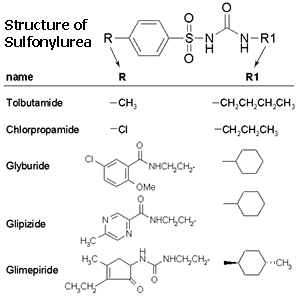
ยากลุ่มนี้เป็นยารักษาเบาหวานชนิดที่สองมาตั้งแต่ปีค.ศ. 1955 โดยออกฤทธิ์กระตุ้นตับอ่อนให้หลั่งฮอร์โมนอินซูลินเพิ่มขึ้น จึงอาจเรียกว่า "insulin secretagogue" ยาทุกตัวมีโครงสร้างคล้ายกัน ต่างกันแต่หัวท้าย (R, R1) ดังรูป ปัจจุบันอาจแบ่งได้เป็น 3 รุ่น
- รุ่นแรก ได้แก่ Tolbutamide, Chlorpropamide เป็นยาที่ออกฤทธิ์นานมาก ถ้าเกินขนาดจะทำให้น้ำตาลในเลือดต่ำอยู่หลายวันจนต้องนอนรักษาในโรงพยาบาล ปัจจุบันไม่นิยมใช้แล้ว
- รุ่นที่สอง ได้แก่ Glibenclamide, Glipizide, Gliclazide, Gliquidone (สองตัวแรกอยู่ในบัญชียาหลักแห่งชาติ) เป็นยาที่ออกฤทธิ์สั้นลง แต่มีประสิทธิภาพดีและราคาถูก
- รุ่นที่สาม ได้แก่ Glimepiride พบว่ายาสามารถกระตุ้นการหลั่งอินซูลินทั้งจังหวะที่ 1 และ 2
ที่มาและการออกฤทธิ์:
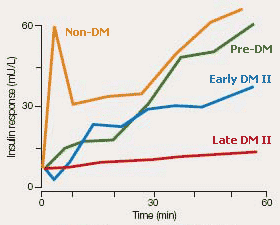
ในคนปกติ (เส้นสีเหลือง) ทันทีที่กินอาหาร ฮอร์โมนอินซูลินจะหลั่งเป็น 2 จังหวะ จังหวะแรกจะหลั่งออกมาในปริมาณมาก แต่ช่วงสั้น จังหวะที่สองจะหลั่งทีละน้อยแต่นาน ในคนที่เริ่มหรือเป็นเบาหวานชนิดที่สองจะเสียการหลั่งอินซูลินในจังหวะแรกไป (เส้นสีเขียวและสีฟ้า) ส่วนในคนที่เป็นเบาหวานชนิดที่สองมานาน (เส้นสีแดง) เบตาเซลล์จะหลั่งอินซูลินน้อยมาก จนเกือบจะเหมือนคนที่เป็นเบาหวานชนิดที่หนึ่ง
กลุ่มยาซัลโฟนิลยูเรียออกฤทธิ์ปิดช่องโพแทสเซียมที่เบตาเซลล์ของตับอ่อน ทำให้โพแทสเซียมในเซลล์ออกมาไม่ได้ เซลล์จึงมีศักย์ไฟฟ้าสูงขึ้น (depolarization) ช่องแคลเซียมจึงเปิดให้แคลเซียมนอกเซลล์ไหลเข้ามา แคลเซียมในเซลล์ที่สูงขึ้นจะไปกระตุ้นให้ถุงอินซูลินเคลื่อนไปเชื่อมกับผนังเซลล์ เกิดการปลดปล่อยอินซูลินออกมา
กลไกนี้จะคล้ายกับกลไกธรรมชาติเมื่อระดับกลูโคสในเลือดสูงขึ้น กลูโคสจะถูกเก็บเข้าเซลล์โดย basal insulin แล้วเข้าขบวนการ Kreb's cycle ได้ ATP ตัว ATP นี่เองที่ไปปิดช่องโพแทสเซียม เกิด depolarization ภายในเซลล์ เปิดให้แคลเซียมเข้ามากระตุ้นให้อินซูลินหลั่งเป็นจำนวนมากในจังหวะแรก แต่ในคนที่เป็นเบาหวานชนิดที่สองกลไกธรมมชาตินี้จะค่อย ๆ เสียไป กลุ่มยาซัลโฟนิลยูเรียจึงเข้ามามีบทบาทแทน
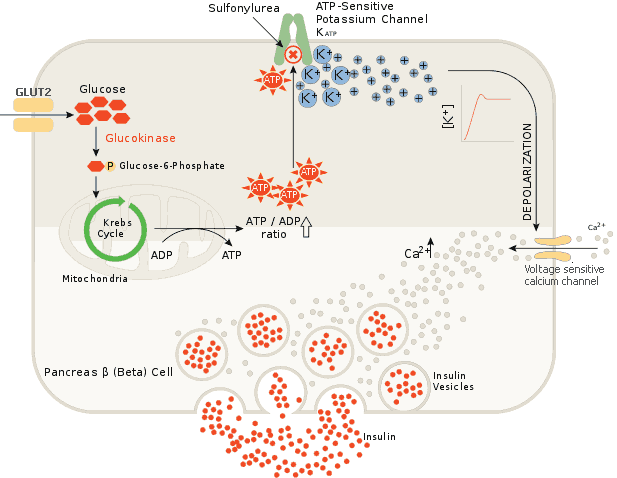
กลุ่มยาซัลโฟนิลยูเรียจะกระตุ้นการปลดปล่อยอินซูลินในจังหวะแรกเป็นหลัก ส่วนในจังหวะที่สองจะขึ้นกับปริมาณอินซูลินในถุงที่ยังเหลืออยู่ของผู้ป่วย ฤทธิ์ลดน้ำตาลในเลือดในเวลาต่อมาเป็นผลรวมของยาที่ยับยั้งการกำจัดอินซูลินที่ตับ ลดการหลั่งฮอร์โมนกลูคากอนจากอัลฟาเซลล์ และการเร่งสร้างอินซูลินขึ้นมาใหม่หากเบตาเซลล์ของผู้ป่วยยังดีอยู่
กลุ่มยาซัลโฟนิลยูเรียรุ่นที่สองดูดซึมจากทางเดินอาหารได้หมดโดยอาหารไม่มีผลต่อการดูดซึม แต่ควรรับประทานก่อนอาหารประมาณ 30 นาทีเพื่อให้ยาพร้อมออกฤทธิ์เมื่ออาหารตกถึงท้องพอดี ยาจับกับโปรตีนในเลือดกว่าร้อยละ 90 ถูกทำลายที่ตับและขับออกทางไตเป็นส่วนใหญ่ ยกเว้น Glibenclamide ที่ถูกขับออกทางอุจจาระด้วยครึ่งหนึ่ง ผู้ที่ไตเสื่อม (Cr 1-2 mg%) จำเป็นต้องลดขนาดยาลง ถ้า serum Cr > 2 mg% ไม่ควรใช้ยากลุ่มนี้แล้ว ผู้ที่เป็นโรคตับต้องลดขนาดยา Glibenclamide ลงด้วย
การใช้ยาที่เหมาะสม
ยากลุ่มนี้ใช้คุมน้ำตาลในเลือดในผู้ป่วยเบาหวานชนิดที่สองเท่านั้น โดยสามารถใช้เป็นยาเดี่ยวหรือใช้ร่วมกับยากลุ่ม Thiazolidinediones, DPP-4 inhibitors, Metformin, หรือ α-glucosidase inhibitors
ตารางข้างล่างแสดงขนาดยาและความถี่ในการใช้ของยาในกลุ่มซัลโฟนิลยูเรียรุ่นที่สอง
| ยา | ขนาดยาต่อวัน | ความถี่ในการรับประทาน |
|---|
| Glibenclamide | 1.25-20 mg | วันละครั้ง (หากใช้เกิน 7.5 mg ควรแบ่งเป็นวันละ 2 ครั้ง เช้า, เย็น) |
| Glipizide | 5-40 mg (tablet)
5-20 mg (Glucotrol XL) | วันละ 1-2 ครั้ง
วันละครั้ง |
| Gliclazide | 40-320 mg (tablet)
30-120 mg (MR tablet) | วันละ 1-2 ครั้ง
วันละครั้ง |
| Gliquidone | 15-120 mg | วันละ 2-3 ครั้ง |
| Glimepiride | 1-8 mg | วันละครั้ง |
นอกจากนี้ยังมียาผสมระหว่างกลุ่มซัลโฟนิลยูเรียกับยาเมทฟอร์มิน ได้แก่
- Glucovance® = Glibenclamide + Metformin มีขนาด 2.5/500 และ 5/500 mg
- Glizid-M® = Gliclazide 80 mg + Metformin 500 mg
- Amaryl M SR® = Glimepiride 2 mg + Metformin SR 500 mg
ยาผสมเหล่านี้เหมาะกับผู้ที่เป็นเบาหวานแต่น้อยและสามารถควบคุมอาหารได้ดี ไม่ต้องพิถีพิถันในการปรับขนาดยา
ผลข้างเคียง พิษของยา และข้อควรระวัง
พบว่ามีผู้ป่วยส่วนน้อยจำนวนหนึ่งที่ไม่ตอบสนองต่อยาในกลุ่มนี้เลย สาเหตุยังไม่ทราบแน่ชัด ปรากฏการณ์นี้เรียกว่า "primary failure" ขณะเดียวกันผู้ที่เคยใช้ได้ผล แต่เมื่อใช้ไปนาน ๆ ประสิทธิภาพของยาจะลดลงจนใช้ไม่ได้ผลอีก ปรากฏการณ์นี้เรียกว่า "secondary failure" สาเหตุอาจเกิดจากความรุนแรงของโรคเบาหวานที่เพิ่มขึ้น หรือตัวรับดื้อต่อยา หากเป็นกรณีหลังเมื่อเปลี่ยนไปใช้ยากลุ่มอื่นสักพักแล้วกลับมาใช้ซัลโฟนิลยูเรียใหม่ก็จะใช้ได้ผลเหมือนเดิม
กลุ่มยาซัลโฟนิลยูเรียเป็นยาที่ลดน้ำตาลได้ค่อนข้างมาก จึงมีโอกาสเกิดภาวะน้ำตาลต่ำสูงถ้ารับประทานอาหารไม่เพียงพอ นอกจากนั้นยังน้ำหนักตัวเพิ่มขึ้น
ผลข้างเคียงของยาที่อาจพบได้ในบางราย เช่น ทำให้เอนไซม์ตับเพิ่มขึ้น ตับอักเสบ ดีซ่าน จำนวนเกร็ดเลือดลดลง คลื่นไส้อาเจียน ท้องเสีย มีผื่นขึ้น อาการเหล่านี้กลับเป็นปกติได้หลังจากหยุดใช้ยา
ควรระวังการใช้ยากลุ่มนี้ในผู้ป่วย G6PD deficiency เพราะอาจเกิดภาวะเม็ดเลือดแดงแตก
ผู้ที่แพ้ยาซัลฟาไม่ควรใช้ยา Glibenclamide เพราะมีโครงสร้างคล้ายกัน
ผู้ป่วยที่แพ้นม (มี lactase deficinecy) ไม่ควรใช้ยา Gliclazide และ Glimepiride เพราะทั้งสองตัวนี้มีส่วนประกอบของแลคโตส
ปฏิกิริยาระหว่างยา
- กลุ่มยาที่เพิ่มฤทธิ์ลดน้ำตาลในเลือดของซัลโฟนิลยูเรีย
- ยาที่ไปแย่งซัลโฟนิลยูเรียจับโปรตีนในเลือด ทำให้ซัลโฟนิลยูเรียอยู่ในรูปอิสระมากขึ้น และออกฤทธิ์เพิ่มขึ้น ได้แก่ ยาแอสไพริน, ยาซัลฟาทุกชนิด, ยา Warfarin, Phenylbutazone, Fibrates
- ยาที่ไปลดการทำลายซัลโฟนิลยูเรียที่ตับ เช่น Warfarin, MAOIs, Phenylbutazone, Chloramphenicol
- ยาที่ไปลดการขับซัลโฟนิลยูเรียออกทางไต เช่น ยาแอสไพริน, Probenecid, Allopurinol
- ยาที่ไปเสริมฤทธิ์ลดน้ำตาลในเลือด เช่น เครื่องดื่มพวกแอลกอฮอล์, ยาแอสไพริน, ยากลุ่ม MAOIs
- กลุ่มยาที่ลดประสิทธิภาพการลดน้ำตาลในเลือดของซัลโฟนิลยูเรีย
- ยาที่มีฤทธิ์เพิ่มน้ำตาลในเลือด ได้แก่ กลุ่มยาสเตียรอยด์, ยาคุมกำเนิดเอสโตรเจน, ยาขับปัสสาวะกลุ่มไทอะไซด์, กลุ่มยาที่กระตุ้นระบบซิมพาเธทิก
- ยาที่เพิ่มการทำลายซัลโฟนิลยูเรียที่ตับ ได้แก่ ยาหรือสารที่เป็น CYP450 inducers เช่น เนื้อย่าง ผักบร็อกโคลี ถั่วลันเตา บุหรี่ ยา Omeprazole, Phenytoin, Carbamazepine, Phenobarbital, Phenytoin, Rifampicin, Aspirin, Haloperidol, Steroids เป็นต้น
- กลุ่มยาที่อาจเพิ่มหรือลดฤทธิ์ของซัลโฟนิลยูเรีย ได้แก่ Clonidine, Reserpine, กลุ่ม H2-blockers ยาเหล่านี้ถ้าให้คู่กันจะคาดเดาได้ยากว่าจะเสริมหรือต้านฤทธิ์ของซัลโฟนิลยูเรีย
นอกจากนั้น ห้ามใช้ยา Glibenclamide ร่วมกับยา Bosentan เพราะทั้งคู่ทำให้น้ำดีคั่ง ห้ามใช้ Glibenclamide ร่วมกับยา Cyclosporin เพราะจะทำให้ระดับยาในเลือดของ Cyclosporin สูงขึ้น ซึ้งอาจเกิดพิษของยา และไม่ควรใช้ Glibenclamide ร่วมกับยา Warfarin เพราะอาจเสริมหรือยับยั้งฤทธิ์ของ Warfarin ทำให้ปรับขนาดยายากขึ้น
บรรณานุกรม
- "History of the Sulphonylureas." [ระบบออนไลน์]. แหล่งที่มา Diapedia. (31 พฤษภาคม 2561).
- "Sulfonyl ureas." [ระบบออนไลน์]. แหล่งที่มา VCU School of Pharmacy. (3 มิถุนายน 2561).
- "Sulfonylurea" [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (4 มิถุนายน 2561).