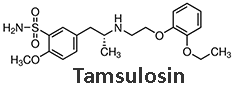
ยาแทมซูโลซิน (Tamsulosin, Harnal® OCAS, Flomax®)
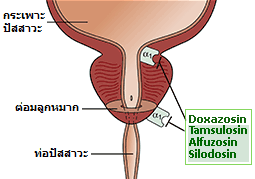 แทมซูโลซินเป็นยาปิดตัวรับอัลฟา-1 ที่พัฒนามาให้ออกฤทธิ์จำเพาะต่อตัวรับอัลฟา-1a ที่ต่อมลูกหมากและท่อปัสสาวะมากขึ้น จึงใช้รักษาภาวะต่อมลูกหมากโตเป็นหลัก แต่ก็ยังมีฤทธิ์ขยายหลอดเลือดและลดความดันโลหิตเหมือนยารุ่นพี่ แทมซูโลซินไม่อยู่ในบัญชียาหลักแห่งชาติของไทย
แทมซูโลซินเป็นยาปิดตัวรับอัลฟา-1 ที่พัฒนามาให้ออกฤทธิ์จำเพาะต่อตัวรับอัลฟา-1a ที่ต่อมลูกหมากและท่อปัสสาวะมากขึ้น จึงใช้รักษาภาวะต่อมลูกหมากโตเป็นหลัก แต่ก็ยังมีฤทธิ์ขยายหลอดเลือดและลดความดันโลหิตเหมือนยารุ่นพี่ แทมซูโลซินไม่อยู่ในบัญชียาหลักแห่งชาติของไทย
ที่มาและการออกฤทธิ์:
ตั้งแต่ปลายศตวรรษที่ 20 เป็นต้นมา กลุ่มยาปิดตัวรับอัลฟาได้พัฒนามาอย่างรวดเร็ว จาก non-selective α blockers มาเป็น selective α1 blockers และ selective α1a blockers เพราะตัวรับ α1 ที่ทางเดินปัสสาวะส่วนล่างเป็น α1a subtype เป็นส่วนใหญ่ ยากลุ่มหลังสุดนี้จึงช่วยคลายกล้ามเนื้อบริเวณต่อมลูกหมาก ท่อปัสสาวะ และกระเพาะปัสสาวะส่วนล่าง ทำให้ลดอาการเบาขัดจากภาวะต่อมลูกหมากโตได้ดี ส่วนฤทธิ์ลดความดันโลหิตไม่รุนแรงเท่ายากลุ่มแรก ๆ จึงนิยมใช้เป็นยารักษาโรคต่อมลูกหมากโตที่ยังไม่ต้องผ่าตัดหรือยังผ่าตัดไม่ได้ หนึ่งในยากลุ่มหลังนี้คือ ยาแทมซูโลซิน
แทมซูโลซินได้รับการพัฒนามาให้อยู่ในรูปที่ควบคุมการดูดซึม (OCAS = Oral controlled absorption system) ยาถูกปลดปล่อยออกมาจากเม็ดอย่างช้า ๆ และสม่ำเสมอ ทำให้ระดับยาค่อนข้างคงที่ตลอด 24 ชั่วโมง ประมาณร้อยละ 57 ดูดซึมได้ขณะท้องว่าง แต่ถ้ารับประทานหลังอาหารที่มีไขมันสูงจะดูดซึมได้เพิ่มขึ้น ยาจับกับโปรตีนในเลือดถึงร้อยละ 99 ส่วนใหญ่ถูกกำจัดที่ตับ แล้วถูกขับออกทางไต มีค่าครึ่งชีวิตนาน 15-19 ชั่วโมง ไม่จำเป็นต้องปรับขนาดยาในผู้ป่วยที่ไตบกพร่อง แต่ห้ามใช้ในผู้ที่ตับบกพร่องอย่างรุนแรง
การใช้ยาที่เหมาะสม
ยาที่อยู่ในรูป OCAS ต้องกลืนยาทั้งเม็ด ห้ามบด เคี้ยว เพราะจะทำให้การปลดปล่อยยาและการดูดซึมยาผิดไป
- ใช้บรรเทาอาการเบาขัดจากภาวะต่อมลูกหมากโต
ขนาดยาที่ใช้คือ 0.4 mg/วัน รับประทานวันละครั้ง หลังอาหารมื้อเย็น หรือก่อนนอน
ข้อห้ามใช้
ห้ามใช้ยาแทมซูโลซินในผู้ป่วยต่อไปนี้
- ไตวายระยะสุดท้าย (ยกเว้นได้เข้าโปรแกรมล้างไตเป็นประจำ)
- ตับพร่องตั้งแต่ Child-Pugh C เป็นต้นไป
- มีความดันโลหิตต่ำขณะเปลี่ยนอิริยาบถ (Postural hypotension)
- ผู้ที่แพ้ยาแทมซูโลซิน หรือส่วนประกอบใด ๆ ของยานี้ (ส่วนประกอบอื่นซึ่งไม่ใช่ตัวยาสำคัญ ได้แก่ Macrogol, Hypromellose, Magnesium stearate, Butylhydroxytoluene, Colloidal silica anhydrous, Yellow ferric oxide (E172))
ผลข้างเคียง พิษของยา และข้อควรระวัง
ผลข้างเคียงที่พบบ่อยที่สุดคือ ความดันโลหิตต่ำขณะเปลี่ยนอิริยาบถ (orthostatic/postural hypotension) มักเป็นกับการใช้ยาช่วงแรก โดยเฉพาะในผู้ป่วยที่ใช้ยาลดความดันโลหิตอยู่แล้ว ผู้ป่วยอาจมีอาการวิงเวียน เหนื่อยล้า เหงื่อออก หรือหน้ามืดเป็นลมได้ ถ้าเกิดอาการดังกล่าวควรให้ผู้ป่วยนอนราบจนกว่าอาการทั้งหมดจะบรรเทาลง โดยปกติอาการเหล่านี้จะเกิดขึ้นชั่วคราวในช่วงแรกของการรักษา และไม่เป็นเหตุให้ต้องหยุดการรักษา ที่สำคัญหลังรับประทานยานี้ประมาณ 2-3 ชั่วโมงไม่ควรขับขี่ยานยนต์หรือทำงานกับเครื่องจักร
ยากลุ่ม Selective α1-blockers พบการเกิดภาวะม่านตาอ่อนขณะผ่าตัดตา (Intraoperative Floppy Iris Syndrome, IFIS) จักษุแพทย์ควรต้องทราบก่อนผ่าตัดว่าผู้ป่วยใช้ยากลุ่มนี้อยู่ เพื่อเตรียมเทคนิคการผ่าที่อาจต้องทำเป็นพิเศษ บางท่านให้หยุดแทมซูโลซิน 1-2 สัปดาห์ก่อนผ่าตัดต้อกระจกหรือต้อหิน และไม่ควรเริ่มใช้ยาแทมซูโลซินในผู้ที่มีกำหนดผ่าตัดตาในอีก 1-2 เดือน
ผลข้างเคียงอื่น ๆ ที่พบได้ คือ ปวดท้อง ท้องเสีย อาเจียน (เพราะยาทำให้กล้ามเนื้อเรียบของทางเดินอาหารบีบตัว) ภาวะที่องคชาติแข็งตัวนานและปวด (priapism) ภาวะหลั่งอสุจิกลับขึ้นกระเพาะปัสสาวะ (retrograde ejaculation) ปวดศีรษะ ง่วงซึม อ่อนเพลีย ตาพร่า หัวใจเต้นเร็ว หัวใจเต้นผิดจังหวะ
อาการแพ้ยาแทมซูโลซิน ได้แก่ ลมพิษ ผื่นคัน เยื่อบุจมูกอักเสบ ริมฝีปาก ลิ้น ลำคอ หรือใบหน้ามีอาการบวม หายใจลำบาก ผิวหนังลอกแบบ Steven-Johnson syndrome
ปฏิกิริยาระหว่างยา
เนื่องจากยาถูกออกแบบมาให้ปลดปล่อยตัวยาออกมาช้า ๆ ปฏิกิริยาเมื่อใช้ร่วมกับยาตัวอื่น ๆ จึงมีไม่มาก จากการศึกษาไม่พบว่ายา Harnal OCAS ทำให้ความดันโลหิตลดลงอย่างมีนัยสำคัญ
การรับประทานยาร่วมที่ต้านเอนไซม์ CYP3A4 อย่างแรง เช่น Ketoconazole, Itraconazole, Clarithromycin, Erythromycin, Ritonavir จะทำให้ระดับยาแทมซูโลซินในเลือดสูงขึ้น 2.2-2.8 เท่า แต่ไม่ต้องลดขนาดยา
ยา Diclofenac, Furosemide, Rifampicin จะทำให้ระดับยาแทมซูโลซินลดลงเล็กน้อย แต่ก็ไม่ต้องปรับยา
มียาร่วมที่ควรระวังตัวเดียวคือ Warfarin การใช้แทมซูโลซินร่วมกับยาวาร์ฟารินอาจทำให้มีอาการเลือดออกจากวาร์ฟารินได้ง่ายขึ้น เพราะทั้งคู่แย่งจับกับพลาสมาโปรตีนในสัดส่วนที่สูง จึงควรตรวจระดับการแข็งตัวของเลือดใหม่หลังจากที่เริ่มใช้ยาร่วมกันประมาณ 3-4 วัน และอาจต้องลดขนาดของวาร์ฟารินลง
บรรณานุกรม
- Herbert Lepor. 2006. "The Evolution of Alpha-Blockers for the Treatment of Benign Prostatic Hyperplasia." [ระบบออนไลน์]. แหล่งที่มา Rev Urol. 2006;8(Suppl 4):S3–S9. (31 ตุลาคม 2564).
- Herbert Lepor. 2007. "Alpha-Blockers for the Treatment of Benign Prostatic Hyperplasia." [ระบบออนไลน์]. แหล่งที่มา Rev Urol. 2007;9(4):181-190. (7 พฤศจิกายน 2564).
- "Flomax®." [ระบบออนไลน์]. แหล่งที่มา FDA. (7 พฤศจิกายน 2564).
- "Alpha-1 blocker." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (7 พฤศจิกายน 2564).