ยาทิคากรีลอร์ (Ticagrelor, Brilinta®)
ทิคากรีลอร์ หรือชื่อการค้าว่า “บริลินต้า” เป็นยาต้านเกล็ดเลือดที่ออกฤทธิ์โดยจับกับ ADP receptor ตำแหน่ง P2Y12 แบบผันกลับได้ (reversible) แตกต่างจากโคลพิโดเกรลและพราซูเกรลที่จับแบบถาวร ดังนั้นเมื่อหยุดยา การทำงานของเกล็ดเลือดจะค่อย ๆ กลับสู่ภาวะปกติภายในประมาณ 3–5 วัน จึงเหมาะในกรณีที่อาจจำเป็นต้องผ่าตัดเร่งด่วน
ยานี้ออกฤทธิ์ได้ทันทีหลังการดูดซึม ไม่ต้องผ่านการเปลี่ยนรูปที่ตับก่อน จึงเริ่มยับยั้งการเกาะกลุ่มของเกล็ดเลือดได้รวดเร็ว อย่างไรก็ตาม มีค่าครึ่งชีวิตสั้นประมาณ 7 ชั่วโมง จึงต้องรับประทานวันละ 2 ครั้ง ผลข้างเคียงที่พบได้และแตกต่างจากยากลุ่มเดียวกัน ได้แก่ อาการเหนื่อยหรือหายใจลำบาก และภาวะหัวใจเต้นช้าในช่วงสัปดาห์แรก ซึ่งกลไกยังไม่ชัดเจน แต่อาการมักดีขึ้นเองเมื่อใช้ยาไปสักระยะ
จากการศึกษา PLATO ที่เปรียบเทียบกับโคลพิโดเกรลในผู้ป่วยภาวะหลอดเลือดโคโรนารีอุดตันเฉียบพลัน พบว่าทิคากรีลอร์ลดอัตราการเกิดเหตุการณ์หัวใจและหลอดเลือดได้ดีกว่า แต่เพิ่มความเสี่ยงต่อการเกิดเลือดออก โดยเฉพาะในผู้ป่วยชาวเอเชีย ปัจจุบันทิคากรีลอร์ขนาด 60 และ 90 mg อยู่ในบัญชียาหลักแห่งชาติ ประเภท ง. ต้องสั่งใช้โดยแพทย์ผู้เชี่ยวชาญภายใต้เงื่อนไขของโรงพยาบาล
ที่มาและการออกฤทธิ์:
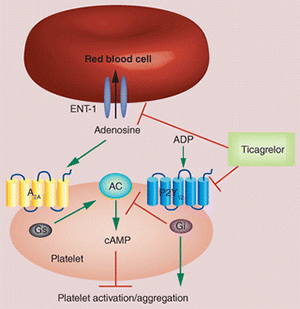
โครงสร้างทางเคมีของทิคากรีลอร์แตกต่างจากโคลพิโดเกรลและพราซูเกรล โดยไม่ได้เป็นอนุพันธ์ของ thienopyridine แต่จัดอยู่ในกลุ่ม cyclopentyl-triazolopyrimidines และมีฤทธิ์เป็น non-competitive ADP-induced receptor signaling inhibitor กล่าวคือ ยาจะจับกับ P2Y12 receptor ในตำแหน่งที่ต่างจากตำแหน่งจับของ ADP ทำให้โครงสร้างของ receptor เปลี่ยนเป็น inactive state ไม่สามารถถูกกระตุ้นด้วย ADP ได้
นอกจากนี้ ทิคากรีลอร์ยังยับยั้ง equilibrative nucleoside transporter-1 (ENT-1) ซึ่งเกี่ยวข้องกับการนำ adenosine กลับเข้าสู่เซลล์ ทำให้ระดับ adenosine ภายนอกเซลล์เพิ่มขึ้น Adenosine ที่เพิ่มขึ้นสามารถจับกับ A2A receptor บนผิวเกล็ดเลือด กระตุ้นการสร้าง cAMP และช่วยยับยั้ง platelet aggregation เพิ่มเติม
ทิคากรีลอร์อยู่ในรูป parent drug คือออกฤทธิ์ได้ทันทีหลังรับประทาน โดยเริ่มยับยั้งเกล็ดเลือดได้ภายในประมาณ 30 นาที (ขณะที่โคลพิโดเกรลต้องใช้เวลา 2–6 ชั่วโมง แม้ให้แบบ loading dose)
อาหารไม่มีผลต่อการดูดซึมยา เมื่อผ่านตับจะถูกเมตาบอไลต์เป็น AR-C124910XX ซึ่งยังมีฤทธิ์จับ P2Y12 receptor และมีฤทธิ์ยับยั้ง P-glycoprotein อย่างอ่อน ทิคากรีลอร์จับกับอัลบูมินมากกว่าร้อยละ 99 ยาส่วนใหญ่ถูกขับออกทางน้ำดีและอุจจาระ ส่วนน้อยขับออกทางปัสสาวะ มีค่าครึ่งชีวิตเฉลี่ยประมาณ 6.9 ชั่วโมง
การใช้ยาที่เหมาะสม
- ใช้รักษาภาวะกล้ามเนื้อหัวใจขาดเลือดเฉียบพลัน
เงื่อนไขการใช้ตามบัญชียาหลักแห่งชาติ ต้องเข้าเกณฑ์อย่างน้อย 1 ข้อ ดังนี้
- ผู้ป่วย ST-Elevation Myocardial Infarction (STEMI) ที่ได้รับการทำ Percutaneous Coronary Intervention (PCI)
ให้ใช้ทิคากรีลอร์ขนาด 90 mg วันละ 2 ครั้ง ร่วมกับแอสไพรินขนาด 75–100 mg วันละครั้ง หลังทำ PCI (ใส่สเต๊นท์) ต่อเนื่อง 1 ปี จากนั้นลดเหลือ 60 mg วันละ 2 ครั้ง ร่วมกับแอสไพรินขนาดเดิม หากไม่มีอาการไม่พึงประสงค์
- ผู้ป่วย NSTE-ACS (Non-ST-Elevation-Acute coronary syndrome) ที่มี Grace risk score มากกว่า 140
ให้ loading dose 180 mg ตามด้วย 90 mg วันละ 2 ครั้ง ร่วมกับแอสไพรินขนาด 75–100 mg วันละครั้ง อย่างต่อเนื่อง เว้นแต่มีอาการไม่พึงประสงค์
- ผู้ที่แพ้หรือไม่ตอบสนองต่อโคลพิโดเกรล เช่น เกิด ACS หรือ stent thrombosis ขณะได้รับแอสไพรินร่วมกับโคลพิโดเกรล
ให้เริ่มทิคากรีลอร์ขนาด 90 mg หลังหยุดโคลพิโดเกรลอย่างน้อย 24 ชั่วโมง
ข้อห้ามใช้
ห้ามใช้ทิคากรีลอร์ในกรณีต่อไปนี้
- ผู้ที่กำลังมีเลือดออก เช่น เลือดออกทางเดินอาหาร เลือดออกในกะโหลกศีรษะ เลือดออกทางเดินปัสสาวะ ไอเป็นเลือด เลือดออกในลูกตา หรือภาวะเลือดออกง่ายอื่น ๆ
- ผู้ที่มีประวัติเลือดออกในสมองหรือภายในกะโหลกศีรษะ
- ผู้ที่มีการทำงานของตับบกพร่องรุนแรง
- ผู้ที่แพ้ส่วนประกอบของยา (เช่น hypromellose, mannitol E421, dibasic calcium phosphate, magnesium stearate, sodium starch glycolate, hydroxypropyl cellulose, ferric oxide, talc, titanium dioxide และ polyethylene glycol 400)
ผลข้างเคียง พิษของยา และข้อควรระวัง
อาการที่พบได้ค่อนข้างบ่อยและเป็นลักษณะเฉพาะของทิคากรีลอร์ คือ อาการหายใจลำบาก (ประมาณ 13.8%) ซึ่งมีตั้งแต่เล็กน้อยจนถึงรุนแรง นอกจากนี้อาจพบ ventricular pauses โดยเฉพาะในช่วง 1–2 สัปดาห์แรกของการรักษา แม้มักไม่แสดงอาการ แต่ผู้ป่วยที่มี sick sinus syndrome, second- to third-degree AV block หรือ bradycardia-related syncope ที่ไม่ได้ใส่เครื่องกระตุ้นหัวใจ ไม่ควรใช้ยานี้
ผลข้างเคียงอื่น ได้แก่ ระดับกรดยูริกและครีเอตินีนในเลือดสูงขึ้น ปวดศีรษะ เวียนศีรษะ คลื่นไส้อาเจียน ปวดท้อง ท้องผูก ผื่นคัน และภาวะเลือดออก เช่น เลือดกำเดาไหล ไอเป็นเลือด จ้ำเลือด เลือดออกในทางเดินอาหาร ปัสสาวะเป็นเลือด เลือดออกในลูกตา หรือเลือดออกในสมอง
ผู้ป่วยไตวาย และผู้ที่มีภาวะตับบกพร่องระดับไม่รุนแรง สามารถใช้ยาได้โดยไม่ต้องปรับขนาด แต่ควรติดตามอาการอย่างใกล้ชิด
ควรหยุดยาต้านเกล็ดเลือดอย่างน้อย 1 สัปดาห์ก่อนการผ่าตัด ทำฟัน หรือหัตถการที่มีความเสี่ยงต่อการเกิดเลือดออก
ยังไม่มีข้อมูลเพียงพอเกี่ยวกับการใช้ยาในเด็ก หญิงตั้งครรภ์ และหญิงให้นมบุตร
ปฏิกิริยาระหว่างยา
ทิคากรีลอร์ถูกเมตาบอไลต์โดยเอนไซม์ CYP3A ยาที่ยับยั้งเอนไซม์นี้จะเพิ่มระดับยาและเสี่ยงต่อการเกิดเลือดออกรุนแรง เช่น ketoconazole, clarithromycin, nefazodone, ritonavir, atazanavir, amprenavir, diltiazem, verapamil, erythromycin, fluconazole และ aprepitant
ยาที่กระตุ้นเอนไซม์ CYP3A จะลดระดับทิคากรีลอร์จนประสิทธิภาพลดลง เช่น rifampicin, dexamethasone, phenytoin, carbamazepine และ phenobarbital
นอกจากนี้ การใช้ร่วมกับยาที่เป็น substrate ของ CYP3A เช่น simvastatin, lovastatin, estrogen และ digoxin อาจทำให้ระดับยาเหล่านั้นสูงขึ้นและเสี่ยงต่อพิษ จึงควรพิจารณาปรับขนาดยา
สรุป
ทิคากรีลอร์เป็นยาต้านเกล็ดเลือดที่ออกฤทธิ์รวดเร็ว จับตัวรับ P2Y12 แบบผันกลับได้ และมีกลไกเสริมผ่านการเพิ่มระดับ adenosine จึงมีประสิทธิภาพสูงในการลดเหตุการณ์หัวใจและหลอดเลือดในผู้ป่วย ACS โดยเฉพาะผู้ที่ได้รับ PCI อย่างไรก็ตาม ยามีความเสี่ยงต่อการเกิดเลือดออก และมีผลข้างเคียงเฉพาะ เช่น อาการหายใจลำบากและภาวะหัวใจเต้นช้า จึงต้องคัดกรองข้อห้ามใช้ ประเมินปฏิกิริยาระหว่างยา และติดตามอาการอย่างใกล้ชิดตลอดการรักษา
บรรณานุกรม
- Paul P Dobesh and Julie H Oestreich. 2014. "Ticagrelor: Pharmacokinetics, Pharmacodynamics, Clinical Efficacy, and Safety." [ระบบออนไลน์]. แหล่งที่มา Pharmacotherapy. 2014;34(10):1077–1090. (14 กุมภาพันธ์ 2569).
- "ticagrelor (Rx)." [ระบบออนไลน์]. แหล่งที่มา Medscape. (14 กุมภาพันธ์ 2569).
- "บัญชียาหลักแห่งชาติ พ.ศ. 2563: 2.9 Antiplatelet drugs." [ระบบออนไลน์]. แหล่งที่มา กระทรวงสาธารณสุข. (14 กุมภาพันธ์ 2569).