แมกนีเซียม (Magnesium, Mg)
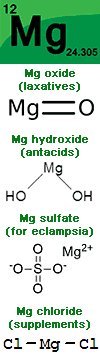
แมกนีเซียมเป็นธาตุโลหะในกลุ่มอัลคาไลน์ เอิร์ธ มีประจุบวก 2 พบได้ทั่วไปในธรรมชาติ ทั้งในดินและน้ำทะเล โดยมักอยู่ในรูปสารประกอบต่างๆ เช่น ออกไซด์ ไฮดรอกไซด์ คลอไรด์ คาร์บอเนต และซัลเฟต ธาตุนี้ถูกนำไปใช้ในหลายอุตสาหกรรม เช่น เซรามิก เครื่องสำอาง ปุ๋ย ฉนวน เครื่องฟอกหนัง และสิ่งทอ
แมกนีเซียมบริสุทธิ์เป็นโลหะเบา รีดและขึ้นรูปง่าย จึงนิยมผสมกับอลูมิเนียม สังกะสี และแมงกานีส เพื่อผลิตโลหะผสม (alloy) ที่แข็งแรงแต่น้ำหนักเบา
มหาสมุทรถือเป็นแหล่งแมกนีเซียมที่ไม่มีวันหมด โดยน้ำทะเล 100 แกลลอนสามารถสกัดแมกนีเซียมได้ประมาณ 1 ปอนด์ พืชเองก็มีแมกนีเซียมเป็นองค์ประกอบสำคัญของคลอโรฟิลล์ จึงเป็นแหล่งสำคัญของแมกนีเซียมสำหรับมนุษย์และสัตว์
หน่วยวัดปริมาณแมกนีเซียม
แมกนีเซียมในอาหารมักวัดเป็นมิลลิกรัม (mg) ส่วนในเลือดใช้หน่วย mg% หรือในบางประเทศใช้ mmol/L หรือ mEq/L โดย 1 mmol/L = 2 mEq/L และ แมกนีเซียม 1 mg% = 0.41 mmol/L หรือ 0.82 mEq/L
บทบาทของแมกนีเซียมในร่างกาย
ในร่างกายมนุษย์มีแมกนีเซียมประมาณ 25 กรัม โดยร้อยละ 50-60 อยู่ในกระดูก ร้อยละ 40-50 อยู่ภายในเซลล์ และน้อยกว่าร้อยละ 1 อยู่ในเลือด ระดับแมกนีเซียมในเลือดถูกควบคุมให้อยู่ในช่วง 1.7-2.1 mg% (0.7-0.86 mmol/L) อย่างคงที่
แมกนีเซียมเป็นปัจจัยร่วมของเอนไซม์กว่า 300 ชนิด ที่ทำหน้าที่สำคัญ เช่น สร้างพลังงาน โปรตีน คาร์โบไฮเดรต ไขมัน สังเคราะห์ DNA, RNA และกระดูก, ถ่ายทอดยีน, ควบคุมน้ำตาลในเลือด ความดันโลหิต ต่อต้านอนุมูลอิสระ และการอักเสบ
นอกจากนี้ แมกนีเซียมยังมีบทบาทในการควบคุมการเคลื่อนไหวของแคลเซียมและโพแทสเซียมผ่านเยื่อหุ้มเซลล์ ส่งผลต่อการหดตัวของกล้ามเนื้อ การเต้นของหัวใจ และการส่งกระแสประสาท
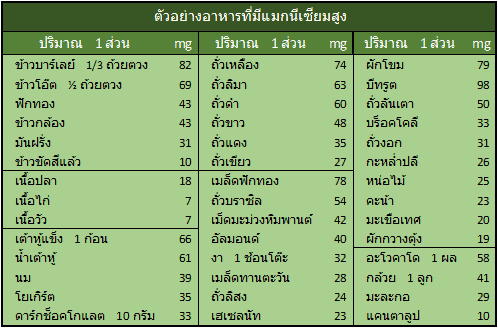
แหล่งอาหารที่มีแมกนีเซียมสูง
แมกนีเซียมพบมากในพืช เช่น ธัญพืช ถั่ว บีตรูต และผักบางชนิด ส่วนในเนื้อสัตว์และไข่มีน้อย กรมอนามัยแนะนำให้บริโภคแมกนีเซียมวันละ 350 มิลลิกรัม
การต้มผักทำให้แมกนีเซียมสูญเสียประมาณ 20-30% ขณะที่การต้มถั่วสูญเสียเพียง 2-10%
ปัจจัยที่ลดการดูดซึม: ยาลดกรด
ปัจจัยที่ช่วยเพิ่มการดูดซึม: วิตามินดี โปรตีน และสังกะสี (ในปริมาณพอเหมาะ)
การบริโภคสังกะสีเกิน 142 mg/วัน + แคลเซียมเกิน 500 mg/วัน (จากอาหารเสริม) จะลดการดูดซึมแมกนีเซียม [13]
ภาวะขาดแมกนีเซียม
ภาวะขาดแมกนีเซียมเรียกว่า hypomagnesemia คือระดับแมกนีเซียมในเลือด < 1.7 mg% (< 0.7 mmol/L) เนื่องจากแมกนีเซียมอยู่ในเลือดเพียง 1% และถูกควบคุมให้มีระดับคงที่ แมกนีเซียมในเลือดที่ต่ำลงแสดงว่าร่างกายขาดแมกนีเซียมค่อนข้างมาก
ภาวะนี้จะทำให้เกิดการขาดโพแทสเซียมและแคลเซียมร่วมด้วย เนื่องจากมีผลต่อการทำงานของเซลล์และไต นำไปสู่อาการเหนื่อยล้า กล้ามเนื้ออ่อนแรง ตะคริว มือเท้าจีบ ชา คลื่นไส้ ใจสั่น รีเฟล็กซ์ไว กล้ามเนื้อสั่น หัวใจเต้นผิดจังหวะ ชัก ลูกตากระตุก และความดันโลหิตสูง (ซึ่งบ่งว่าต้นเหตุอาจมาจากการขาดแมกนีเซียม)
สาเหตุที่พบบ่อย ได้แก่ การรับประทานไม่เพียงพอ โรคทางเดินอาหาร การใช้ยาลดกรด ยาขับปัสสาวะ ยาเคมีบำบัด แอลกอฮอล์ ภาวะแคลเซียมสูง เบาหวาน โรคไตวาย
การวินิจฉัยอาศัยการตรวจเลือดและปัสสาวะ หากแมกนีเซียมในเลือดต่ำและยังมีการขับออกทางปัสสาวะ > 24 mg/วัน ควรค้นหาสาเหตุที่ทำให้แมกนีเซียมสูญเสียทางไต
การรักษาคือการให้แมกนีเซียมเสริมทางปากหรือทางหลอดเลือด พร้อมแก้ภาวะแคลเซียมและโพแทสเซียมต่ำ และรักษาสาเหตุร่วมด้วย
ภาวะแมกนีเซียมเกิน
ภาวะนี้เรียกว่า hypermagnesemia คือระดับแมกนีเซียมในเลือด > 2.1 mg% (> 0.86 mmol/L) โดยร้อยละ 90 พบในผู้ป่วยไตวายที่ยังได้รับยาหรืออาหารเสริมที่มีแมกนีเซียม เช่น ยาลดกรด ยาระบาย ยาสวน อีกร้อยละ 9 มาจากการได้รับแมกนีเซียมเกินจากการรักษา ส่วนที่เหลือเกิดจากโรคของต่อมไร้ท่อหรือโรคทางพันธุกรรม
อาการมักเริ่มเมื่อระดับแมกนีเซียม > 5.0 mg% ได้แก่ ท้องอืด คลื่นไส้ ผิวแดง ความดันต่ำ กล้ามเนื้ออ่อนแรง รีเฟล็กซ์ลดลง พูดไม่ชัด ซึมลง อัมพาต โคม่า และหยุดหายใจ
วินิจฉัยโดยการตรวจเลือด หากมีอาการไม่มาก ใช้ยาขับปัสสาวะ (Furosemide) ร่วมกับให้น้ำเกลือ หรือให้กลูโคส+อินสุลินเพื่อดึงแมกนีเซียมเข้าเซลล์ หากไตวาย ต้องใช้การล้างไต
กรณีมีอาการหัวใจหรือการหายใจผิดปกติ อาจต้องให้ Calcium gluconate 10% 10-20 ml ทางหลอดเลือดดำเพื่อต้านฤทธิ์แมกนีเซียม
** แมกนีเซียมจากอาหารเสริมสามารถจับกับยาปฏิชีวนะ เช่น tetracyclines, doxycycline, ciprofloxacin, levofloxacin กลายเป็นสารประกอบที่ไม่ละลายน้ำและดูดซึมไม่ได้ ควรเว้นระยะห่างกัน 4-6 ชั่วโมงเมื่อรับประทานร่วมกัน
สรุป
แมกนีเซียมเป็นแร่ธาตุสำคัญที่มีบทบาทหลากหลายในร่างกาย ทั้งด้านพลังงาน การทำงานของกล้ามเนื้อ ระบบประสาท หัวใจ และเอนไซม์ แม้พบมากในพืชแต่พฤติกรรมการบริโภคและการใช้ยาบางชนิดอาจทำให้ร่างกายขาดได้ การดูแลให้ได้รับแมกนีเซียมในปริมาณเหมาะสม ช่วยป้องกันโรคและภาวะผิดปกติทั้งจากการขาดหรือเกินได้อย่างมีประสิทธิภาพ
บรรณานุกรม
- "Magnesium." [ระบบออนไลน์]. แหล่งที่มา British Nutrition Foundation. (4 เมษายน 2563).
- "Nutrition Requirements." [ระบบออนไลน์]. แหล่งที่มา British Nutrition Foundation. (30 มกราคม 2563).
- "Thai RDI." [ระบบออนไลน์]. แหล่งที่มา กระทรวงสาธารณสุข. (1 กุมภาพันธ์ 2563).
- "Magnesium." [ระบบออนไลน์]. แหล่งที่มา Oregon State University. (4 เมษายน 2563).
- "Magnesium." [ระบบออนไลน์]. แหล่งที่มา NIH. (4 เมษายน 2563).
- "magnesium." [ระบบออนไลน์]. แหล่งที่มา whfoods.org. (4 เมษายน 2563).
- "13.5 Magnesium." [ระบบออนไลน์]. แหล่งที่มา Nutrition Flexbook. (4 เมษายน 2563).
- "- Elements - 28: MAGNESIUM." [ระบบออนไลน์]. แหล่งที่มา apjcn.nhri.org.tw. (4 เมษายน 2563).
- "Magnesium." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (4 เมษายน 2563).
- James L. Lewis, III. 2018. "Overview of Disorders of Magnesium Concentration." [ระบบออนไลน์]. แหล่งที่มา MSD Manual. (4 เมษายน 2563).
- Daisy Whitbread. 2019. "Top 10 Foods Highest in Magnesium." [ระบบออนไลน์]. แหล่งที่มา MYFOODDATA. (4 เมษายน 2563).
- "Chapter 4 – Magnesium: The Soothing Mineral." [ระบบออนไลน์]. แหล่งที่มา AlgaeCal. (4 เมษายน 2563).
- Spencer H, et al. 1994. "Inhibitory effects of zinc on magnesium balance and magnesium absorption in man." [ระบบออนไลน์]. แหล่งที่มา J Am Coll Nutr. 1994;13(5):479-84. (5 เมษายน 2563).
- James L. Lewis, III. 2018. "Hypomagnesemia." [ระบบออนไลน์]. แหล่งที่มา MSD Manual. (5 เมษายน 2563).
- James L. Lewis, III. 2018. "Hypermagnesemia." [ระบบออนไลน์]. แหล่งที่มา MSD Manual. (5 เมษายน 2563).
- "แมกนีเซียม (Magnesium)." [ระบบออนไลน์]. แหล่งที่มา Greenclinic. (5 เมษายน 2563).