วัคซีนป้องกันหัด-คางทูม-หัดเยอรมัน (MMR Vaccine)
ทั้งสามโรคนี้เกิดจากไวรัสคนละชนิดที่มีชื่อเดียวกับโรค คือ measles virus (หรือ rubeolavirus), mumps virus (หรือ rubulavirus), และ rubella virus ถือเป็นกลุ่มโรคไข้ออกผื่นที่ติดต่อกันง่ายทางการหายใจและการสัมผัสน้ำลาย แล้วก่อภาวะแทรกซ้อนรุนแรงได้บ่อยประมาณ 15-50% วัคซีนทั้งสามชนิดถูกพัฒนาในช่วงทศวรรษที่ 1960s เป็นวัคซีนเชื้อเป็นแต่อ่อนฤทธิ์เหมือนกัน
วัคซีนป้องกันโรคหัดเริ่มจากความสำเร็จในการเพาะเชื้อไวรัสหัดในปี ค.ศ. 1954 โดยนักแบคทีเรียวิทยา Dr. John F. Enders (ท่านได้รับรางวัลโนเบลในปีนั้น) สู่การพัฒนาต่อจนเป็น live attenuated measles vaccine ในปี ค.ศ. 1963 โดยความร่วมมือของนักวัคซีนวิทยาอีกหลายท่าน หนึ่งในนั้นคือ Dr. Maurice R. Hilleman นักจุลชีววิทยาและวัคซีนวิทยาผู้มีส่วนช่วยโลกพัฒนาวัคซีนถึงกว่า 40 ชนิด

วัคซีนป้องกันโรคคางทูมเริ่มจากการป่วยเป็นโรคนี้ของบุตรสาววัย 5 ขวบของดร. ฮิลเลแมนเอง ท่านเก็บเชื้อจากในคอของ Jeryl Lynn ไปเพาะในห้องเพาะไวรัสของบริษัท Merck แล้วใช้สายพันธุ์นั้นพัฒนาต่อมาจนเป็น live attenuated mumps vaccine ในปี ค.ศ. 1967
ส่วนวัคซีนป้องกันโรคหัดเยอรมันได้รับความสนใจและพัฒนามาจาก 2 สถาบัน ทีมงานจากสถาบันสุขภาพแห่งสหรัฐ (NIH) นำโดย Dr. Harry M. Meyer, Jr. ท่านใช้สายพันธุ์ HPV-77 จากทหารในกองทัพ แล้วส่งเข้า-ออกในเซลล์ไตของลิง 77 ครั้งเพื่อให้เชื้ออ่อนฤทธิ์ พวกเขาพัฒนาจนเป็นวัคซีนสำเร็จและเริ่มออกใช้ในปี ค.ศ. 1969 อีกสายหนึ่งคือทีมงานจากมหาวิทยาลัยเพนซิลวาเนีย นำโดย กุมารแพทย์ Stanley Alan Plotkin ได้เริ่มพัฒนาวัคซีนป้องกันโรคหัดเยอรมันตั้งแต่ปี ค.ศ. 1963 โดยใช้สายพันธุ์ RA 27/3 จากเซลล์ไตของตัวอ่อนที่แท้งในครรภ์ของหญิงที่ติดเชื้อหัดเยอรมัน การพัฒนาดำเนินไปอย่างช้า ๆ เพราะทีมงานตั้งใจจะให้เป็นวัคซีนแบบฉีดพ่นเข้าทางจมูกและวัคซีนที่ฉีดเข้าใต้ผิวหนัง พวกเขาทำสำเร็จในปี ค.ศ. 1967 และรายงานผลการใช้วัคซีนในคนในอีกสองปีถัดมา ซึ่งช่วงนั้นวัคซีนของ NIH ได้รับการอนุมัติให้ใช้ในประเทศสหรัฐแล้ว และพบว่ามีผู้ป่วยเป็นหัดเยอรมันจากการฉีดวัคซีนหลายราย นายแพทย์พลอตคินได้ชี้ให้เห็นถึงประสิทธิภาพและความปลอดภัยของวัคซีนจากทีมงานของเขาในที่ประชุมนานาชาติหลายแห่ง จนในที่สุด CDC ได้ประกาศให้ใช้ RA 27/3 แทน HPV-77
เนื่องจากวัคซีนทั้งสามมีคุณลักษณะและระยะเวลาในการฉีดใกล้เคียงกัน ดร. ฮิลเลแมนจึงพัฒนามารวมกันเป็นวัคซีน MMR ในปี ค.ศ. 1971 เมื่อรวมวัคซีนเข้าด้วยกันแล้ว วัคซีนป้องกันโรคหัดเยอรมันแบบพ่นจมูกจึงได้รับความสนใจลดลง
ปัจจุบันวัคซีน MMR เป็นชนิดผงแห้ง (lyophilized) ต้องผสมในน้ำยาละลาย (diluent) ก่อนฉีดเข้ากล้าม นอกจากนี้ยังมีวัคซีนรวม หัด-คางทูม-หัดเยอรมัน-อีสุกอีใส (MMRV) ฉีด 2 ครั้ง ที่อายุ 9-12 เดือน และ 2 ปีครึ่ง เหมือนกัน
หญิงวัยเจริญพันธุ์ทุกคนที่แข็งแรงดี และไม่เคยได้รับวัคซีนนี้มาก่อนในวัยเด็ก ควรได้รับวัคซีน MMR หรือ MR (Measles-Rubella) อย่างน้อย 1 ครั้งและควรฉีดก่อนการตั้งครรภ์ 1 เดือน
บุคลากรทางการแพทย์ทุกคนที่ยังไม่เคยรับวัคซีน MMR มาก่อนควรได้รับ MMR หรือ MR เร็วที่สุด
ผลข้างเคียงหลังฉีดวัคซีน MMR ได้แก่
- ไข้ พบได้ประมาณร้อยละ 5 มักเกิด 5-12 วันหลังฉีดวัคซีน
และมีไข้นาน 1-2 วัน เด็กที่มีไข้สูงอาจเกิดอาการชักได้
- ผื่นคล้ายโรคหัดแต่น้อยกว่า พบได้ร้อยละ 5 มักปรากฏใน 7-10 วันหลังฉีดวัคซีน และปรากฏเพียง 1-2 วัน แล้วหายไปเอง
- ต่อมน้ำเหลืองโต พบได้น้อย
- ต่อมน้ำลายอักเสบ (parotitis) พบได้น้อย
- อัณฑะอักเสบ (orchitis) อาจพบในผู้ใหญ่ที่ได้วัคซีน
ที่มีสายพันธุ์ของคางทูมเป็น L- Zagreb
- ปฏิกิริยาแพ้แบบลมพิษหรือผื่นบวมแดงบริเวณที่ได้รับวัคซีน พบได้น้อย ส่วนการแพ้รุนแรงแบบ anaphylaxis พบได้น้อยกว่า 1 ต่อ 1 ล้านโด๊ส
- ภาวะเกล็ดเลือดต่ำ (thrombocytopenia) มักพบ
ภายใน 2 เดือนหลังฉีดวัคซีน อุบัติการณ์ 1 ใน 100,000 ราย
- อาการปวดข้อ ข้ออักเสบ สัมพันธ์กับวัคซีนป้องกันหัดเยอรมัน ในเด็กพบประมาณร้อยละ 0.5 แต่ในผู้ใหญ่ที่เป็นผู้หญิงพบปวดข้อได้ถึง
ร้อยละ 25 และพบข้ออักเสบถึงร้อยละ 10 มักพบ 1-3 สัปดาห์หลังฉีดวัคซีน
ภาวะแทรกซ้อนทางระบบประสาทที่อาจเกิดขึ้นได้ ได้แก่
- Aseptic meningitis พบภายหลังการฉีดวัคซีน MMR ที่ใช้ส่วนประกอบของ mumps สายพันธุ์ Urabe โดยมีอุบัติการณ์แตกต่างกันในแต่ละวัคซีนของแต่ละผู้ผลิต แต่ถ้าใช้วัคซีนที่ใช้สายพันธุ์ Jeryl-Lynn พบเพียง 1 ในล้านโด๊ส
- Encephalopathy / encephalitis มีรายงานการเกิดประมาณ 6-15 วันหลังฉีดวัคซีน พบได้ 1 ต่อ 2 ล้านโด๊ส
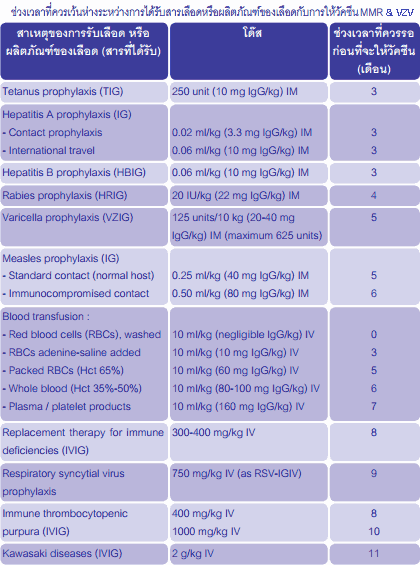
วัคซีน MMR ห้ามใช้ในหญิงมีครรภ์, ผู้ที่กำลังมีไข้, ผู้ที่แพ้ยา neomycin (เพราะในวัคซีนมียาตัวนี้ประมาณ 25 ไมโครกรัม), ผู้ที่ได้รับยากดภูมิ เช่น สเตียรอยด์ ยาเคมีบำบัด, และผู้ป่วยโรคภูมิคุ้มกันบกพร่องทุกชนิด นอกจากนั้นยังไม่ควรให้อิมมูโนโกลบูลินหรือผลิตภัณฑ์ของเลือดใกล้เคียงกับวัคซีน MMR เพราะอาจมีแอนติบอดีย์ต่อเชื้อหัด-คางทูม-หัดเยอรมันในผลิตภัณฑ์นั้น ซึ่งอาจรบกวนการสร้างภูมิคุ้มกันโรคจากวัคซีน ภาพขวามือแสดงระยะเวลาที่ควรรอหลังให้ผลิตภัณฑ์เหล่านั้นไปแล้ว
หลังฉีดวัคซีน MMR ครบ จะมีภูมิคุ้มกันต่อโรคหัดร้อยละ 85-95, ภูมิคุ้มกันต่อโรคหัดเยอรมัน ร้อยละ 96-99, และภูมิคุ้มกันต่อโรคคางทูมร้อยละ 63-95
วัคซีน MMR ชนิดผงแห้ง รวมทั้งน้ำยาละลาย ควรเก็บไว้ที่อุณหภูมิ 2-8°C ไม่ให้ถูกแสงสว่างตลอดเวลา ผงวัคซีนอาจแช่แข็งได้แต่น้ำยาละลายห้ามแช่แข็ง เพราะน้ำยาจะขยายตัว ทำให้ขวดวัคซีนแตกได้ วัคซีนที่ผสมน้ำยาละลายแล้ว ต้องใช้ภายใน 6 ชั่วโมง ระหว่างนั้นควรเก็บไว้ในตู้เย็น
บรรณานุกรม
- "MMR vaccine." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (27 เมษายน 2564).
- Jan Hendriks and Stuart Blume. 2013. "Measles Vaccination Before the Measles-Mumps-Rubella Vaccine." [ระบบออนไลน์]. แหล่งที่มา Am J Public Health. 2013;103(8):1393–1401. (27 เมษายน 2564).
- Dave Roos. 2020. "How a New Vaccine Was Developed in Record Time in the 1960s." [ระบบออนไลน์]. แหล่งที่มา History.Com. (27 เมษายน 2564).
- "ตำราวัคซีนและการสร้างเสริมภูมิคุ้มกันโรค." [ระบบออนไลน์]. แหล่งที่มา กระทรวงสาธารณสุข. (21 เมษายน 2564).
- "ตารางการให้วัคซีนในเด็กไทย." [ระบบออนไลน์]. แหล่งที่มา สมาคมโรคติดเชื้อในเด็กแห่งประเทศไทย. (20 เมษายน 2564).