กลุ่มยาต้านตัวรับแองจิโอเทนซิน (Angiotensin receptor blockers, AT1 receptor antagonists, ARBs)
กลุ่มยาต้านตัวรับแองจิโอเทนซินเป็นยาลดความดันโลหิตกลุ่มใหม่ที่เพิ่งพัฒนาต่อมาจากกลุ่มยาต้านเอซ มีชื่อสามัญลงท้ายว่า "-ซาร์ทาน" (-sartan) มีข้อบ่งใช้และข้อห้ามใช้เหมือนกลุ่มยาต้านเอซ เว้นแต่มีผลข้างเคียงเรื่องไอน้อยกว่า ยาทั้งสองกลุ่มนี้ออกฤทธิ์ต้านระบบเรนิน-แองจิโอเท็นซินหมือนกัน จึงไม่ควรใช้ร่วมกัน
กลุ่มยาต้านตัวรับแองจิโอเทนซินปัจจุบันยังไม่หยุดพัฒนา ยารุ่นแรกออกฤทธิ์แย่งจับตัวรับของ Angiotensin II เท่านั้น ยารุ่นที่สองถูกออกแบบให้จับกับตัวรับ AT1 (Angiotensin II receptors-subtype 1) มากขึ้นและแน่นขึ้น อีกทั้งยังออกฤทธิ์ที่ PPAR-γ (peroxisome proliferator-activated receptor gamma) ที่ควบคุมสมดุลของอินสุลินและกลูโคสในเลือด ยารุ่นที่สามที่กำลังจะออกมาถูกออกแบบให้ออกฤทธิ์ที่ส่วนอื่นอีกหลายแห่งนอกเหนือจากการยับยั้งระบบเรนิน-แองจิโอเทนซิน
ที่มาและการออกฤทธิ์:
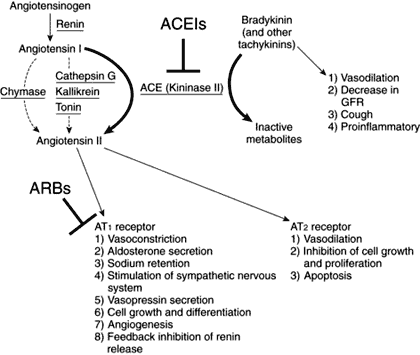
Angiotensin II receptor มี 2 subtypes คือ
- AT1 receptors พบที่หัวใจ ต่อมหมวกไต สมอง ตับ ไต มีหน้าที่เพิ่มความดันโลหิต ดูดน้ำและโซเดียมกลับเข้าร่างกาย และเพิ่มการแบ่งตัวของเซลล์
- AT2 receptors พบมากในทารกที่อยู่ในครรภ์ พอคลอดออกมาจะมีจำนวนลดลง โดยพบที่หัวใจ ต่อมหมวกไต มดลูก รังไข่ ไต และสมอง มีหน้าที่ลดความดันโลหิต และยับยั้งการแบ่งตัวของเซลล์
กลุ่มยาต้านตัวรับแองจิโอเทนซินรุ่นแรก ๆ ถูกออกแบบมาให้แย่ง Angiotensin II จับตัวรับ AT1 เพื่อไม่ให้ Angiotensin II ออกฤทธิ์ที่นั่น แล้วย้ายไปออกฤทธิ์ที่ตัวรับ AT2 มากขึ้น ผลคือทำให้ความดันโลหิตลดลง และการหนาตัวของอวัยวะต่าง ๆ จากการแบ่งตัวของเซลล์ก็ลดลง แต่ปัญหาของยาต้านตัวรับแองจิโอเทนซินรุ่นที่หนึ่งคือยังจับกับตัวรับ AT1 ได้ไม่แน่น ทำให้ไม่มีประสิทธิภาพลดความดันโลหิตได้ดีพอเมื่อใช้ยาเพียงตัวเดียว อีกทั้งการเพิ่มขนาดยาส่งผลกระทบต่อการทำงานของไตเป็นอย่างมาก จนผู้ป่วยบางรายเกิดภาวะไตวาย ส่วนใหญ่จึงต้องให้ร่วมกับยาอื่นอีก 1-2 ตัวจึงจะลดความดันได้ตามเป้า จึงเกิดการผลิตยาผสมระหว่างยาต้านตัวรับแองจิโอเทนซินรุ่นที่หนึ่งกับยาลดความดันกลุ่มอื่นในสัดส่วนต่าง ๆ กัน อาทิ
- Hyzaar® = Losartan + Hydrochlorothiazide
- Diovan HCT® = Valsartan + Hydrochlorothiazide
- Exforge® = Valsartan + Amlodipine
- Avalide® = Irbesartan + Hydrochlorothiazide

ยารุ่นที่สอง (Telmisartan, Micardis®) จึงถูกพัฒนาให้สามารถจับตัวรับ AT1 ได้แน่นขึ้น และยังสามารถกระตุ้นตัวรับ peroxisome proliferator-activated ɣ (PPARɣ) ได้บางส่วน (PPARɣ เป็นตัวรับสำคัญที่ช่วยป้องกันการเกิดโรคเบาหวานชนิดที่สอง) การค้นพบ Telmisartan เป็นแนวทางนำไปสู่การพัฒนายารุ่นที่สามให้สามารถออกฤทธิ์ได้หลายช่องทางเพื่อให้สามารถรักษาโรคความดันโลหิตสูงและป้องกันกลุ่มอาการเมตะบอลิก (Metabolic Syndrome) ที่เกิดจากโรคเบาหวานและความดันร่วมกันในคนคนเดียว เพื่อให้สามารถยับยั้งการเกิดโรคหลอดเลือดของอวัยวะต่าง ๆ ได้ในที่สุด
ยาต้านตัวรับแองจิโอเทนซินรุ่นที่สามที่กำลังอยู่ในการวิจัยทางคลินิกหลายตัวยังไม่อาจกระตุ้นตัวรับ PPARɣ ในคนได้อย่างมีประสิทธิภาพ บางบริษัทจึงหันไปพัฒนายาที่ยังยั้งเอ็นไซม์ Neprilysin (Membrane metallo-endopeptidase [MME], Neutral endopeptidase [NEP]) ร่วมกับตัวรับแองจิโอเทนซินแทน การยับยั้ง Neprilysin ช่วยหยุดการสลายสารเปบไทด์ที่ดี เช่น natriuretic peptides, bradykinin, และ substance P ซึ่งจะทำให้ไตขับโซเดียมออกได้ดีขึ้น หลอดเลือดขยายตัว ลดการแบ่งตัวของเซลล์ และลดการสะสมของสารอะไมลอยด์ (amyloid) ในสมอง ซึ่งเป็นตัวการให้เกิดโรคอัลไซเมอร์ ขณะเดียวกันบางบริษัทก็หันไปพัฒนายาที่ยับยั้งทั้งตัวรับแองจิโอเทนซินและเอ็นโดธีลินแทน เพื่อไม่ให้ Endothelin-1 ออกฤทธิ์หดหลอดเลือด และบางบริษัทก็กำลังพัฒนายาต้านตัวรับแองจิโอเทนซินที่กระตุ้นการหลั่งของไนตริกออกไซด์ (Nitric oxide, NO) ด้วย ไนตริกออกไซด์เป็นสารที่หลั่งมาจากเซลล์ของผนังหลอดเลือดเวลาที่หลอดเลือดหดตัวมากเกินไป เพื่อช่วยให้หลอดเลือดคลายตัว ลดการจับตัวของเกร็ดเลือดที่ผนังหลอดเลือด ทำให้หลอดเลือดที่หัวใจและไตเปิดดีขึ้น
ยาในอุดมคติเหล่านี้ยังอยู่ในระหว่างการวิจัยและพัฒนา แต่คาดว่าพวกเราจะมียาประเภทนี้ใช้กันในอนาคต
การใช้ยาที่เหมาะสม
ด้วยความซับซ้อนของผลการวิจัยทำให้ยาต้านตัวรับแองจิโอเทนซินแต่ละตัวไม่ได้รับข้อบ่งชี้ในการใช้เหมือนกันหมด จริงอยู่ทุกตัวใช้คุมความดันในโรคความดันโลหิตสูง แต่ข้อบ่งใช้อย่างอื่น เช่น ใช้รักษาภาวะหัวใจล้มเหลว ใช้ในภาวะที่มีหัวใจห้องล่างซ้ายโต ใช้หลังเกิดโรคกล้ามเนื้อหัวใจตายเฉียบพลัน ใช้ป้องกันภาวะไตเสื่อมจากโรคเบาหวาน และใช้ลดความเสี่ยงของโรคหลอดเลือดหัวใจอุดตัน มีระบุไว้เฉพาะสำหรับยาบางตัวเท่านั้น
ตารางข้างล่างแสดงข้อบ่งใช้พร้อมขนาดยา รวมทั้งคำแนะนำของยาแต่ละตัวในกลุ่มนี้
| ชื่อยา | ข้อบ่งใช้ | ขนาดยา | คำแนะนำ |
|---|
| Losartan | - ภาวะไตเสื่อมจากเบาหวาน (Diabetic nephropathy)
-
โรคความดันโลหิตสูง
-
โรคความดันโลหิตสูงที่มีหัวใจห้องล่างซ้ายโต | 25-100 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 25 mg วันละครั้ง |
| Valsartan | - ภาวะหัวใจล้มเหลว
- หลังเกิดโรคกล้ามเนื้อหัวใจตายเฉียบพลัน
-
โรคความดันโลหิตสูง | 80-320 mg/วัน (แบ่งให้วันละ 2 เวลา เช้า, เย็น) | ระวังในผู้ป่วยโรคตับและโรคไต ควรใช้ขนาดต่ำไว้ |
| Irbesartan | - ภาวะไตเสื่อมจากเบาหวาน
- โรคความดันโลหิตสูง | 150-300 mg/วันในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม ให้เริ่มที่ขนาด 75 mg วันละครั้ง |
| Candesartan | - ภาวะหัวใจล้มเหลว
-
โรคความดันโลหิตสูง | 8-32 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 4 mg วันละครั้ง |
| Telmisartan | - ลดความเสี่ยงของโรคหลอดเลือดหัวใจอุดตัน
- โรคความดันโลหิตสูง | 20-80 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ขาดเกลือโซเดียม หรือผู้ป่วยโรคตับให้เริ่มที่ขนาด 10 mg วันละครั้ง |
| Eprosartan | - โรคความดันโลหิตสูง | 400-800 mg/วัน | ในผู้ป่วยไตเสื่อมไม่ควรใช้เกิน 600 mg/วัน |
| Olmesartan | - โรคความดันโลหิตสูง | 20-40 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำ ให้เริ่มที่ขนาด 10 mg วันละครั้ง |
| Azilsartan | - โรคความดันโลหิตสูง | 40-80 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำหรือขาดเกลือโซเดียม ให้เริ่มที่ขนาด 20 mg วันละครั้ง |
| Fimasartan | - โรคความดันโลหิตสูง | 30-120 mg/วัน | ในผู้ป่วยที่ค่อนข้างขาดน้ำหรือขาดเกลือโซเดียม ให้เริ่มที่ขนาด 30 mg วันละครั้ง |
ตารางข้างล่างนี้แสดงขนาดยาที่มีประสิทธิภาพลดความดันได้เท่ากันของยากลุ่มนี้ (ในกรณีที่รักษาไปแล้วช่วงหนึ่งแล้วต้องการจะเปลี่ยนยา)
| ชื่อยา | ขนาดยาที่มีประสิทธิภาพลดความดันได้เท่ากัน |
|---|
| Losartan | 25 mg วันละครั้ง | 50 mg วันละครั้ง หรือ 25 mg วันละ 2 ครั้ง | 100 mg วันละครั้ง หรือ
50 mg วันละ 2 ครั้ง | | |
| Valsartan | 40 mg วันละครั้ง หรือ
20 mg วันละ 2 ครั้ง | 80 mg วันละครั้ง หรือ 40 mg วันละ 2 ครั้ง | 160 mg วันละครั้ง | 320 mg วันละครั้ง | |
| Irbesartan | 75 mg วันละครั้ง | 150 mg วันละครั้ง | 300 mg วันละครั้ง | 300 mg วันละครั้ง | |
| Candesartan | 4 mg วันละครั้ง | 8 mg วันละครั้ง หรือ 4 mg วันละ 2 ครั้ง | 16 mg วันละครั้ง หรือ 8 mg วันละ 2 ครั้ง | 16-32 mg วันละครั้ง หรือแบ่งให้วันละ 2 ครั้ง | |
| Telmisartan | 20 mg วันละครั้ง | 40 mg วันละครั้ง | 40-80 mg วันละครั้ง | 80 mg วันละครั้ง | |
| Eprosartan | 400 mg วันละครั้ง | 600 mg วันละครั้ง | 800 mg วันละครั้ง หรือ 400 mg วันละ 2 ครั้ง | 800 mg วันละครั้ง หรือ 400 mg วันละ 2 ครั้ง | |
| Olmesartan | 10 mg วันละครั้ง | 20 mg วันละครั้ง | 20-40 mg วันละครั้ง | 40 mg วันละครั้ง | |
| Azilsartan | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 40 mg วันละครั้ง | 80 mg วันละครั้ง |
| Fimasartan | 30 mg วันละครั้ง | 30 mg วันละครั้ง | 60 mg วันละครั้ง | 90 mg วันละครั้ง | 120 mg วันละครั้ง |
ผลข้างเคียง พิษของยา และข้อควรระวัง
กลุ่มยาต้านตัวรับแองจิโอเทนซินมีข้อห้ามใช้และข้อควรระวังเช่นเดียวกับกลุ่มยาต้านเอซ คือห้ามใช้ใน...
- สตรีมีครรภ์ (เพราะทารกอาจพิการแต่กำเนิด)
- สตรีที่ยังให้นมบุตรอยู่
- ผู้ที่มีเส้นเลือดแดงที่ไตตีบทั้งสองข้าง (หรือข้างเดียวกรณีที่มีไตเพียงข้างเดียว)
- ผู้ที่มีทางออกของหัวใจอุดตัน เช่น Aortic valve stenosis, Subaortic stenosis, หรือ hypertrophic obstructive cardiomyopathy
- ผู้ที่ไตเสื่อมค่อนข้างมาก (Serum Cr > 2.5 mg%) หรือไตเสื่อมเร็ว (eGFR ลดลงมากกว่าร้อยละ 30 ภายใน 4 เดือน)
- ผู้ที่มีโพแทสเซียมในเลือดสูง > 5.5 มิลลิโมล/ลิตร
ผู้ที่รับประทานยาต้านเอซแล้วเกิดอาการบวมแบบ angioneurotic edema ตามใบหน้า หนังตา ปาก คอหอย และกล่องเสียง มีโอกาสที่จะเกิดอาการแพ้แบบเดียวกันนี้กับยาต้านตัวรับแองจิโอเทนซิน จึงควรหันไปใช้ยาลดความดันกลุ่มอื่น
ผลข้างเคียงที่รุนแรงพบค่อนข้างน้อย เช่น ไตวาย ตับอักเสบ จำนวนเม็ดเลือดขาวลด จำนวนเกร็ดเลือดลด เกิดการทำลายเซลล์กล้ามเนื้อลาย (Rhabdomyolysis)
สิ่งที่ต้องย้ำคือ กลุ่มยาต้านเอซ กลุ่มยาต้านแองจิโอเทนซิน และกลุ่มยาต้านเรนิน ออกฤทธิ์ยับยั้งระบบเรนิน-แองจิโอเทนซินเหมือนกัน และก่อให้ผลข้างเคียงคล้ายกัน ดังนั้นจึงห้ามใช้ยา 3 กลุ่มนี้ร่วมกัน
ปฏิกิริยาระหว่างยา
ปฏิกิริยาระหว่างยาต้านแองจิโอเทนซินกับยากลุ่มอื่นพบได้ไม่มาก ที่จะต้องคอยระวังคือการให้ร่วมกับยาที่เพิ่มระดับโพแทสเซียมในเลือดเหมือนกัน เช่น ยาขับปัสสาวะกลุ่ม K-sparings, ยาต้านเอซ, ยาแก้ปวดกลุ่มเอ็นเสด (NSAIDs), ยาเฮพาริน (Heparin) ทุกชนิด, ยา Co-trimoxazole, ยา Epoetin, รวมทั้งเครื่องดื่มและอาหารเสริมที่มีธาตุโพแทสเซียมผสมอยู่ด้วย
ยาฆ่าเชื้อรา Fluconazole (Diflucan®) ยับยั้งการเปลี่ยน Losartan เป็นสารออกฤทธิ์ และยาวัณโรค Rifampicin ก็ลดระดับยา Losartan ในเลือด ดังนั้นการใช้ Losartan ร่วมกับยาสองตัวนี้จะทำให้ฤทธิ์ลดความดันโลหิตของ Losartan ลดลง
ยา Candesartan อาจทำให้ระดับยา Digoxin แกว่ง จึงไม่ควรให้คู่กัน หรือถ้าจำเป็นก็ควรตรวจระดับยา Digoxin ในเลือดอยู่เสมอ
ยาแก้ปวดกลุ่มเอ็นเสด (รวมทั้งยาแอสไพรินและกลุ่มยาต้านค็อกส์ทู) อาจลดฤทธิ์ในการควบคุมความดันโลหิตของยาต้านแองจิโอเทนซิน
กลุ่มยาต้านแองจิโอเทนซินอาจเพิ่มระดับยาลิเธียม (Lithium) เพราะยาลดการขับลิเธียมออกทางไต ทำให้เสี่ยงต่อการเกิดพิษของลิเธียม