ยารักษาโรคเชื้อรา (Antimycotics, Antifungals)
โรคติดเชื้อราพบได้น้อยกว่าโรคติดเชื้อแบคทีเรียและไวรัสมาก ส่วนใหญ่เกิดขึ้นแต่ที่ผิวหนังชั้นตื้น โรคติดเชื้อราที่เป็นกับอวัยวะภายในจะพบก็แต่ในคนที่ภูมิคุ้มกันเสียไป การคิดค้นพัฒนายารักษาโรคเชื้อราจึงมีน้อยกว่ายาปฏิชีวนะและยาต้านไวรัส แต่โชคดีที่เชื้อรามีความแตกต่างระหว่างสายพันธุ์ค่อนข้างน้อย ยารักษาโรคเชื้อราตัวหนึ่ง ๆ จึงสามารถครอบคลุมเชื้อราได้แทบจะทุกสายพันธุ์
ยารักษาโรคเชื้อราโดยทั่วไปแบ่งเป็น 2 กลุ่ม คือ ยาที่ใช้ภายนอกด้วยการทาหรือเหน็บ กับยาที่ใช้ภายในด้วยการรับประทานหรือฉีด ยารักษาโรคเชื้อรามีพิษต่อร่างกายคนมากกว่ายาปฏิชีวนะ เพราะโครงสร้างเซลล์ของเชื้อราใกล้เคียงกับของสัตว์เลี้ยงลูกด้วยนม ยาที่ใช้ภายในจึงต้องใช้ในขนาดที่ไประงับการแบ่งตัวของเชื้อเท่านั้น (fungistatic) แล้วอาศัยภูมิต่อต้านเชื้อโรคของร่างกายเราจับกินเชื้อในขั้นต่อไป ส่วนยาที่มีพิษสูงมาก คือมีฤทธิ์ฆ่าเชื้อโดยตรง (fungicide) แม้ในขนาดต่ำ จะผลิตออกมาเพื่อใช้ภายนอกเท่านั้น
การแบ่งกลุ่มยารักษาโรคเชื้อรา
นอกจากจะแบ่งกลุ่มตามการใช้แล้ว ยารักษาโรคเชื้อรายังแบ่งตามโครงสร้างและกลไกการออกฤทธิ์ได้เป็นกลุ่มย่อย ๆ ดังนี้
A. กลุ่มที่ออกฤทธิ์ที่ผนังเซลล์ (cell wall) และเยื่อหุ้มเซลล์ (cell membrane) ของเชื้อรา
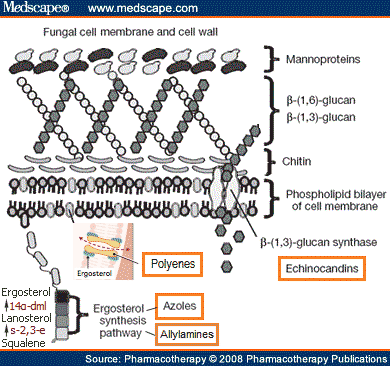
- Polyenes เป็นยารักษาโรคเชื้อรากลุ่มแรกสุด ออกฤทธิ์โดยการแทรกตัวเข้าไปในเยื่อหุ้มเซลล์ของเชื้อรา แล้วจับกับ ergosterol ซึ่งเป็นไขมันตัวสำคัญในเยื่อหุ้มเซลล์เชื้อรา ทำให้เกิดรูที่เยื่อหุ้มเซลล์ เกลือโปแตสเซียม กรดอะมิโน และอณูสารภายในเซลล์รั่วไหลออกมา นอกจากนี้ยังอาจเกิด autooxidation เป็นผลให้เกิดอนุมูลอิสระ (free radicals) ซึ่งมีผลทำลายเซลล์เชื้อราได้อีกด้วย ยานี้ออกฤทธิ์จะค่อนข้างเฉพาะเจาะจงต่อเชื้อรา ไม่มีผลต่อเชื้อแบคทีเรีย ยกเว้นเชื้อไมโคพลาสมา ทั้งนี้เนื่องจากองค์ประกอบหลักในเยื่อหุ้มเซลล์ของแบคทีเรียแตกต่างจากเชื้อรา แต่ยานี้อาจมีผลรบกวนการเข้าออกของสารต่าง ๆ ในเซลล์ของคนด้วย เนื่องจากยาสามารถจับกับไขมันกลุ่ม sterols ที่เยื่อหุ้มเซลล์ของคนได้ด้วย Polyenes แบ่งย่อยได้อีกเป็น 2 กลุ่มคือ
- Amphotericin B เป็นยาหยดเข้าหลอดเลือดดำ ใช้รักษาโรคติดเชื้อราแทบทุกชนิดของอวัยวะภายในแทบทุกระบบ นอกจากนี้ยังมีผลต่อ protozoa บางชนิด เช่น Leishmania braziliensis และ Naegleria fowleri ด้วย
- Nystatin เป็นยาที่ไม่ดูดซึมผ่านผิวหนังหรือเยื่อเมือก ใช้รักษาโรคติดเชื้อราแคนดิดาที่ผิวหนัง ช่องปาก ทางเดินอาหาร และช่องคลอด โดยใช้ทาผิวหนังหรือเหน็บช่องคลอด หรือเจือจางแล้วอมบ้วนปาก หากมีแคนดิดาภายในหลอดอาหารด้วยก็อาจกลืนได้เล็กน้อย
Amphotericin B เป็นยาที่มีผลข้างเคียงค่อนข้างมาก ช่วงที่หยดยาอาจมีไข้ หนาวสั่น อาเจียน เมื่อใช้ในขนาดสูงหรือใช้ไปนาน ๆ จะมีพิษต่อไต สมอง อีกทั้งยังทำให้โลหิตจางจากการยับยั้งฮอร์โมน Erythropoietin เชื้อราหลายชนิดสามารถดื้อต่อยา Amphotericin B โดยปรับตัวให้มีปริมาณ ergosterol ในเยื่อหุ้มเซลล์ลดลง หรือสร้าง ergosterol ใหม่ที่ไม่จับกับ Amphotericin B
ส่วนการใช้ Nystatin ทาหรือเหน็บค่อนข้างปลอดภัย กรณีที่ต้องกลืนยาเพื่อรักษาเชื้อราในทางเดินอาหารควรเจือจางด้วยน้ำประมาณ 10 เท่า ถึงกระนั้นก็ยังอาจทำให้คลื่นไส้อาเจียนและท้องเสียได้
- Azoles เป็นยากลุ่มที่ยับยั้งการสร้าง ergosterol ของเชื้อรา โดยไม่ให้เอ็นไซม์ 14α-demethylase เปลี่ยน lanosterol ไปเป็น ergosterol ได้ เยื่อหุ้มเซลล์ที่ไม่มี ergosterol จะไม่สามารถกันการซึมผ่านของสารน้ำได้ เกิดการรั่วของสารต่าง ๆ ภายในเซลล์ออกมาเช่นกัน ในที่สุดเซลล์จะตาย ยากลุ่มนี้แบ่งย่อยได้อีกเป็น 2 กลุ่มคือ
- Imidazoles ได้แก่ Clotrimazole, Econazole, Miconazole, Ketoconazole, Oxiconazole
- Triazoles ได้แก่ Fluconazole, Itraconazole, Voriconazole, Posaconazole, Ravuconazole, Terconazole
ทั้งสองกลุ่มมีโครงสร้างเคมีคล้ายกัน แต่กลุ่ม Imidazoles มีผลยับยั้งการสังเคราะห์ testosterone ของคนด้วย จึงมีการพัฒนายากลุ่ม Triazoles ให้ไม่มีผลดังกล่าว อีกทั้งยังมีฤทธิ์ที่แรงขึ้น สามารถฆ่าเชื้อราได้กว้างกว่า ยากลุ่มนี้จึงสงวนไว้ใช้ภายในเท่านั้น
ยากลุ่ม Imidazoles ทุกตัวเป็นยาทาภายนอกสำหรับโรคกลาก-เกลื้อน ยกเว้น Ketoconazole ซึ่งมีรูปกิน เหน็บ และยังเป็นส่วนผสมในแชมพูกำจัดรังแค Ketoconazole แบบรับประทานสามารถใช้รักษาโรคติดเชื้อรา Blastomycosis, Histoplasmosis, Coccidiodomycosis, Paracoccidioidomycosis, และ Candidiasis ของอวัยวะภายในที่ไม่รุนแรง แต่อาการข้างเคียงที่พบบ่อยคือ คลื่นไส้ อาเจียน เบื่ออาหาร และอาจทำให้เกิดตับอักเสบ ในเพศหญิงอาจทำให้มีรอบเดือนผิดปกติ ในเพศชายอาจทำให้เต้านมเด่นชัดขึ้น และสมรรถภาพทางเพศลดลง
เนื่องด้วยฤทธิ์ที่มันกดฮอร์โมนเพศนี้ ยา Ketoconazole จึงไม่ควรใช้ในหญิงตั้งครรภ์และในช่วงที่ให้นมบุตร และในระหว่างที่ใช้ยา Ketoconazole ห้ามดื่มเครื่องดื่มประเภทแอลกอฮอล์ เพราะจะทำให้เกิด Disulfiram like reaction คือจะมีอาการหน้าแดง หัวใจเต้นเร็ว คลื่นไส้ ปวดศีรษะ ขาบวม จะให้ปลอดภัยควรหยุดยาอย่างน้อย 48 ชั่วโมงถึงค่อยเริ่มกลับมาดื่มใหม่
Ketoconazole ยังมีปฏิกิริยากับยาอื่นหลายกลุ่มหากใช้ร่วมกันเนื่องจากมันยับยั้ง cytochrome P450 และตัวมันเองก็ลดการดูดซึมเมื่อรับประทานร่วมกับยาลดกรด
ยากลุ่ม Triazoles ทุกตัวเป็นยาใช้ภายใน (กินหรือฉีด) สำหรับรักษาโรคติดเชื้อราของอวัยวะภายใน ยกเว้น Terconazole ที่อยู่ในรูปครีมทากับยาเหน็บสำหรับใช้ภายนอก ผลข้างเคียงของยากลุ่มนี้จะน้อยกว่ากลุ่ม Imidazoles
- Allylamines กลุ่มนี้ออกฤทธิ์ที่เอ็นไซม์ squalene-2,3-epoxidase มีผลยับยั้งการสร้าง ergosterol ของเชื้อราเช่นกัน ตัวอย่างยากลุ่มนี้ได้แก่ Terbinafine, Naftifine, Amorolfine, Butenafine ยามีทั้งแบบทาและกิน ใช้รักษาเชื้อราที่ผิวหนังและเล็บ
Terbinafine แบบกินอาจทำให้มีคลื่นไส้ ปวดท้อง ท้องเสีย การรับรสและการได้กลิ่นผิดไป นอกจากนั้นยังอาจมีอาการแพ้ยาคือ ออกผื่น ลมพิษ ไปจนถึงผิวหนังลอก เมื่อใช้ไปนาน ๆ อาจมีพิษต่อตับ
- Echinocandins ออกฤทธิ์ยับยั้งเอ็นไซม์ β-(1,3)-glucan synthase ที่เชื้อราใช้ในการสร้างผนังเซลล์ ตัวอย่างยากลุ่มนี้ได้แก่ Caspofungin, Micafungin, Anidulafungin ใช้ในการรักษาโรคติดเชื้อราแอสเปอร์จิลโลสิสและแคนดิดาของอวัยวะภายในที่ดื้อต่อ Amphotericin B และ Azoles ยากลุ่มนี้ไม่มีรูปกิน ต้องหยดเข้าทางหลอดเลือดดำเท่านั้น
B. กลุ่มที่ยับยั้งการแบ่งตัวของเชื้อรา
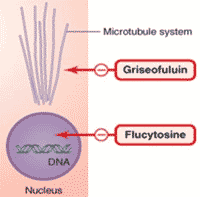
- Griseofulvin ออกฤทธิ์ยับยั้งการทำงานของไมโครทิวบูล (microtubules) ในช่วงการแบ่งตัวแบบ mitosis ยานี้ไม่ได้ผลกับเชื้อราที่เป็นยีสต์ เช่น Candida โดยทั่วไปแพทย์ไม่ค่อยนิยมใช้แม้จะใช้ง่ายเพราะเป็นยากินและมีผลข้างเคียงน้อย เนื่องจากยาดูดซึมได้น้อยมากในทางเดินอาหาร ทำให้ต้องใช้เวลาในการรักษานาน แถมยังกระตุ้น cytochrome P450 ทำให้เกิดปฏิกิริยากับยาอื่นอีกหลายกลุ่ม
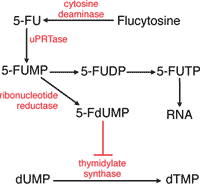
- Flucytosine ออกฤทธิ์ยับยั้งการสร้างกรดนิวคลีอิก (nucleic acid) ซึ่งเป็นส่วนสำคัญในการสร้าง DNA และ RNA ยานี้จะถูกเปลี่ยนเป็น 5-fluorouracil (5-FU) ภายในเซลล์ของเชื้อราโดยเอ็นไซม์ cytosine deaminase ซึ่ง 5-FU จะถูกเมตาบอไลซ์ต่อไปยับยั้งเอ็นไซม์ thymidylate synthetase ไม่ให้ dUMP เปลี่ยนเป็น dTMP ได้ ในคนไม่มีเอ็นไซม์ cytosine deaminase ยา Flucytosine จึงไม่มีผลต่อการแบ่งตัวของเซลล์คนมากนัก แต่กระนั้นยาอาจทำให้ท้องเสีย ตับอักเสบ และกดการสร้างเม็ดเลือดของไขกระดูก จึงมักสงวนไว้ใช้เป็นยากินเสริมร่วมกับ Amphotericin B ในการรักษาโรคคริปโตค็อกโคสิส เพื่อลดขนาดยา Amphotericin B ไม่ให้เป็นพิษต่อไตมากเกินไป
การดื้อยาจะเกิดขึ้นได้ในระหว่างการรักษา โดยเฉพาะอย่างยิ่งเมื่อใช้ยานี้เดี่ยว ๆ ซึ่งกลไกการดื้อยาของเชื้อราเกิดจากการขนส่ง Flucytosine เข้าเซลล์ลดลง หรือลดการทำงานของเอ็นไซม์ cytosine deaminase ลง
C. กลุ่มอื่น ๆ
เป็นยาใช้ภายนอกสำหรับโรคกลาก เกลื้อน และโรคเชื้อราชนิดตื้น ซึ่งค่อนข้างจะปลอดภัย แต่บางตัวยังไม่ทราบกลไกการออกฤทธิ์
- Tolnaftate เป็น Thiocarbamate สังเคราะห์ในรูปครีม ผง สเปรย์ และของเหลวสูดดม ยาอาจระคายเคืองผิวหนังเล็กน้อย
- Ciclopirox olamine เป็น Pyridone ที่สามารถยับยั้งจุลชีพได้หลายชนิด ทั้งกลาก เกลื้อน แคนดิดาที่ผิวหนัง/ช่องคลอด แอคติโนมัยโคซิสที่ผิวหนัง และแบคทีเรียบางชนิด โดยจับกับไมโตคอนเดรีย ไรโบโซม ไมโครโซม และผนังเซลล์ของเชื้ออย่างถาวร ยาอยู่ในรูปครีมทา
- Undecylenic acid เป็นกรดไขมันไม่อิ่มตัวสังเคราะห์ที่เป็นส่วนผสมในเครื่องสำอาง น้ำหอม แชมพูกำจัดรังแค นิยมใช้รักษาโรคกลากที่เท้า แต่ประสิทธิภาพในการรักษาจะต่ำ
กว่ายาทาในกลุ่ม Imidazoles และ Tolnaftate นอกจากนี้ยังอาจใช้รักษาผื่นผ้าอ้อม (diaper rash) ได้ด้วย
- โปแตสเซียมไอโอไดด์ (KI) ยานี้ใช้ได้ผลดีในโรค Sporotrichosis และ Entomophthoromycosis basidiobolae
- Whitfield’s ointment เป็นสูตรผสมระหว่าง Benzoic acid และ Salicylic acid ใน
อัตราส่วน 2:1 นิยมใช้รักษากลากที่เท้าและที่ศีรษะ โดย Salicylic acid จะทำหน้าที่ทำลาย keratin ของเซลล์ ทำให้ Benzoic acid ซึ่งออกฤทธิ์ยับยั้งการเจริญเติบโตของเชื้อราซึมผ่านผิวหนังได้ดีขึ้น
- Sodium thiosulfate solution 20% ใช้รักษาโรคเกลื้อน
- Gentian violet solution 1% ใช้ทาลิ้นและภายในปากสำหรับโรคแคนดิดิเอสิสในช่องปาก