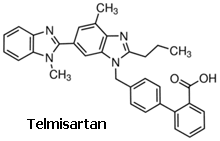
ยาเทลมิซาร์ทาน (Telmisartan)
เทลมิซาร์ทานเป็นยารุ่นที่สองของกลุ่มยาต้านตัวรับแองจิโอเทนซินที่วางตลาดตั้งแต่ปีค.ศ. 1999 ปัจจุบันยาหมดอายุสิทธิบัตรแล้ว จึงเริ่มมีการผลิตยาสามัญตัวนี้ขึ้นในประเทศไทย ยาเทลมิซาร์ทานออกฤทธิ์จับตัวรับ AT1 เท่านั้น ไม่ได้จับตัวรับ AT2 จึงเป็น selective antagonist of Angiotensin II type-1 อีกทั้งยังกระตุ้นตัวรับ peroxisome proliferator-activated ทั้ง -gamma และ -delta (PPAR-γ และ PPAR-δ) ได้บางส่วน ซึ่ง PPAR-γ เป็นตัวรับสำคัญที่ควบคุมเมตะบอลิซึมของอินสุลินและกลูโคส จึงเชื่อกันว่ายาเทลมิซาร์ทานมีฤทธิ์ช่วยป้องกันโรคหลอดเลือดและการเสื่อมของไตในผู้ป่วยเบาหวานด้วย
ที่มาและการออกฤทธิ์:
บริษัทเบอริงเกอร์ อินเกลไฮม์ (Boehringer Ingelheim) ค้นพบยาเทลมิซาร์ทานด้วยความโชคดี บริษัทตั้งใจจะผลิตยาตัวใหม่ในกลุ่มนี้ให้สามารถออกฤทธิ์ได้ยาวตลอดวันเหมือนยาโอลมีซาร์ทาน (olmesartan) แต่ไม่มีผลข้างเคียงเรื่องท้องเสีย น้ำหนักลด และทำให้วิลไลของลำไส้เล็กฝ่อเหมือนคนไข้ที่ไวต่อยาโอลมีซาร์ทาน ทันทีที่เทลมิซาร์ทานได้รับการอนุมัติในปี 1998 วงการแพทย์ก็ฮือฮากับคุณสมบัติที่วิเศษของยาเทลมิซาร์ทาน จากนั้นการศึกษาเปรียบเทียบทางคลินิกระหว่างยาเทลมิซาร์ทานกับยาลดความดันตัวที่ดีที่สุดในด้านต่าง ๆ ก็เริ่มต้นขึ้น [1] ผลการศึกษาแทบทั้งหมดดูจะโหมกระพือให้เทลมิซาร์ทานกลายเป็นยาลดความดันตัวที่ดีที่สุดในยุคนั้น หลัง ONTARGET trial [2] และ TRANSCEND study [3] ให้ผลออกมาในปี 2009 องค์การอาหารและยาของประเทศสหรัฐอเมริกาก็ยอมรับว่าเทลมิซาร์ทานเป็นยาตัวแรกในกลุ่มซาร์ทานที่สามารถลดอุบัติการณ์ของภาวะกล้ามเนื้อหัวใจขาดเลือด หลอดเลือดสมองแตก/ตีบตีน และการเสียชีวิตจากโรคหลอดเลือดต่าง ๆ ได้เช่นเดียวกับกลุ่มยาต้านเอซ และสมควรใช้ในผู้ป่วยที่มีความเสี่ยงต่อโรคเหล่านี้แต่ไม่สามารถทนต่อผลข้างเคียงเรื่องการไอของยาต้านเอซได้
ยาเทลมิซาร์ทานไม่ใช่ Prodrug เหมือนยาโลซาร์ทาน คือตัวมันเองสามารถออกฤทธิ์ได้เลย ไม่ต้องเปลี่ยนเป็นสารออกฤทธิ์ในร่างกายอีก ยาถูกดูดซึมจากทางเดินอาหารได้ประมาณ 50% เริ่มลดความดันได้หลังรับประทานเข้าไปประมาณ ½-1 ชั่วโมง ยามีระยะครึ่งชีวิตยาวนานกว่ากลุ่มซาร์ทานทุกตัว คือประมาณ 24 ชั่วโมง อีกทั้งยังแทรกซึมเข้าเนื้อเยื่อและกระจายตัวในร่างกายได้ดี (very high lipophilicity) จึงสามารถรับประทานเพียงวันละครั้งโดยที่ระดับยาคงที่สามารถควบคุมความดันโลหิตได้ตลอดวัน
ยาเทลมิซาร์ทานไม่ถูกเมตะบอไลต์โดยเอ็นไซม์ cytochrome P450 จึงไม่มีปฏิกิริยากับยาอื่นที่อาศัยเอ็นไซม์ตัวนี้ในการเปลี่ยนหรือสลายตัว ยาเกือบทั้งหมดถูกขับออกทางอุจจาระผ่านระบบน้ำดี จึงไม่ต้องปรับขนาดยาในผู้ป่วยที่ไตเสื่อม (แต่ต้องลดขนาดยาในผู้ป่วยโรคตับและผู้ป่วยที่ดื่มสุรา)
ยาเทลมิซาร์ทานจับกับตัวรับ AT1 เท่านั้น จึงไม่ลดฤทธิ์ลดความดันตามธรรมชาติของตัวรับ AT2 มีหลักฐานว่ายาสามารถลดขบวนการอักเสบของหลอดเลือดได้ดีกว่ายากลุ่มต้านตัวรับแองจิโอเทนซินตัวอื่นที่ออกมาก่อนหน้านี้ ยาเทลมิซาร์ทานกระตุ้นตัวรับ PPAR-γ ที่ระดับยาต่ำสุดในเลือด (ยาเออร์บีซาร์ทาน และโลซาร์ทานก็กระตุ้นได้แต่ที่ระดับยาสูงกว่าเทลมิซาร์ทาน) อีกทั้งยังกระตุ้นยีน PPAR-γ ทำให้ร่างกายตอบสนองต่อฮอร์โมนอินสุลินดีขึ้น ลดการเสื่อมของไต ลดภาวะหัวใจโต ซึ่งมักกลายเป็นหัวใจล้มเหลวในภายหลัง ยาลดอุบัติการณ์ของการเกิดหัวใจเต้นผิดจังหวะแบบ Atrial fibrillation ลดอุบัติการณ์ของหลอดเลือดสมองอุดตันทั้งที่เกิดใหม่และที่เกิดซ้ำ บางรายงานลดระดับไขมันในเลือดด้วย สุดท้ายมีการศึกษาเปรียบเทียบระหว่างยาเทลมิซาร์ทานกับยาแอมโลดิพีนในผู้ป่วยอัลไซเมอร์เพื่อควบคุมความดันโลหิตสูง พบว่ากลุ่มที่ได้ยาเทลมิซาร์ทานมีคะแนนของ Cognitive function test ลดลงช้ากว่ากลุ่มที่ได้ยาแอมโลดิพีน [4]
การใช้ยาที่เหมาะสม
- ใช้ลดความดันโลหิตในโรคความดันโลหิตสูง
ยาเทลมิซาร์ทานได้รับอนุมัติให้ใช้ควบคุมความดันโลหิตในผู้ป่วยที่อายุ 18 ปีขึ้นไปเท่านั้น ในเด็กยังไม่มีข้อมูลทางคลินิกด้านความปลอดภัยและขนาดยาที่เหมาะสม การใช้ยานี้ในเด็กจึงอยู่ในดุลพินิจของแพทย์ผู้รักษาเป็นกรณี ๆไป
ขนาดยาที่ใช้ในผู้ใหญ่คือ 40-80 mg วันละครั้ง ในผู้สูงอายุควรเริ่มที่ 20 mg/วันก่อน ยาสามารถรับประทานก่อนหรือหลังหรือพร้อมอาหารก็ได้
การปรับขนาดยาควรรอให้ยาออกฤทธิ์ลดความดันเต็มที่ก่อน (ประมาณ 2-4 สัปดาห์) หากปรับเพิ่มจนถึง 80 mg/วันแล้วความดันยังไม่ลงมาถึงเป้า แพทย์มักเพิ่มยาขับปัสสาวะอีกตัวเพื่อเสริมฤทธิ์
- ใช้ลดความเสี่ยงของการเกิดโรคหลอดเลือดในผู้ป่วยที่มีความเสี่ยงสูง
ผู้ป่วยที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดสูง ได้แก่
- ผู้ป่วยโรคความดันโลหิตสูงที่มีความดันเฉลี่ย ≥160/100 มม.ปรอท และมีอาการแสดงอย่างใดอย่างหนึ่งของอวัยวะสำคัญถูกทำลาย (Target organ damage, TOD) จากโรคความดันโลหิตสูง ดังต่อไปนี้
- หัวใจ: มีหัวใจห้องล่างซ้ายโต (LVH), หัวใจเต้นไม่สม่ำเสมอแบบ Atrial fibrillation, หัวใจล้มเหลว (เหนื่อย นอนราบไม่ได้ ขาบวม)
- ไต: มีโรคไตเรื้อรัง (CKD) โดย GFR < 60 mL/min/1.73 m2 ติดต่อกันอย่างน้อย 3 เดือน (ผู้ป่วยอาจมีขาบวม ซีด ผิวแห้ง)
ค่า GFR (Glomerular Filtration Rate) คือ อัตราการกรองของ plasma ออกจาก glomeruli ของไตทั้ง 2 ข้าง เป็นค่าที่บ่งบอกการทำงานของไต มีหน่วยเป็น มล./นาที ถ้าปรับตามพื้นที่ผิวของร่างกายจะมีหน่วยเป็น มล./นาที/1.73 ตรม. ค่าปกติ ขึ้นอยู่กับอายุ โดย GFR ในคนสูงอายุจะมีค่าลดลง อาจคำนวณโดยใช้สูตรของ Creatinine clearance (Clcr) ดังนี้
 Clcr (ชาย) = ([140-อายุ] × น้ำหนักเป็นกิโล)/(serum creatinine × 72)
Clcr (ชาย) = ([140-อายุ] × น้ำหนักเป็นกิโล)/(serum creatinine × 72)
 Clcr (หญิง) = Clcr (ชาย) × 0.85)
Clcr (หญิง) = Clcr (ชาย) × 0.85)
- สมอง: โรคหลอดเลือดสมอง (ปากเบี้ยว, อัมพาต/อัมพฤกษ์ครึ่งซีก, ชาครึ่งซีก, ภาวะสมองเสื่อม)
- ตา: ตรวจพบปุยขาว (exudates), เลือดออก (hemorrhage) ที่จอประสาทตา, ขั้วประสาทตาบวม (papilledema), หลอดเลือดแดงที่จอตาเล็กลง (จากผนังหลอดเลือดแดงที่หนาตัวขึ้น)
- หลอดเลือดแดง: ชีพจรที่แขน-ขาเบาหรือคลำ ไม่ได้ ฟังได้เสียงฟู่ที่หลอดเลือดแดงแคโรติด
- ผู้ป่วยโรคเบาหวาน
- ผู้ป่วยโรคกล้ามเนื้อหัวใจขาดเลือด
- ผู้ที่มีระดับโคเลสเตอรอลชนิด LDL ในเลือด > 130 mg%
- ผู้ที่อ้วนลงพุง (ในเพศชายรอบเอว > 90 ซม. หรือ 35 นิ้ว ในเพศหญิงรอบเอว > 80 ซม. หรือ 31 นิ้ว)
- ผู้ที่สูบบุหรี่
การใช้ยาเทลมิซาร์ทานเพื่อลดความเสี่ยงของการเกิดโรคหลอดเลือดจะใช้ที่ขนาด 80 mg/วัน ซึ่งค่อนข้างสูง หากความดันโลหิตผู้ป่วยยังปกติหรือไม่สูงมากอาจมีอันตรายจากความดันต่ำได้
ผลข้างเคียง พิษของยา และข้อควรระวัง
ยาเทลมิซาร์ทานห้ามใช้ในสตรีมีครรภ์และสตรีที่ยังให้นมบุตรอยู่, ผู้ที่มีความดันโลหิตต่ำ, ผู้ที่มีท่อน้ำดีอุดตัน, ผู้ป่วยโรคตับ, ผู้ป่วยไตวายเรื้อรัง, ผู้ที่มีโพแทสเซียมในเลือดสูงเป็นนิตย์ และไม่ควรให้ในผู้ที่มีเส้นเลือดแดงที่ไตตีบทั้งสองข้าง (หรือข้างเดียวกรณีที่มีไตเพียงข้างเดียว)
ผลข้างเคียงของยาเทลมิซาร์ทานก็คล้ายกับยาโลซาร์ทาน คือ อาจทำให้เกิดภาวะโลหิตจาง, เกร็ดเลือดต่ำ, ผื่นคัน, บวมแบบ Angioedema (บวมตามใบหน้า หนังตา ปาก คอหอย และกล่องเสียง), ปวดข้อ, ปวดกล้ามเนื้อ, ไอ, ตับอักเสบ, การทำงานของไตแย่ลงหรือถึงขั้นไตวายเฉียบพลัน แต่เหล่านี้พบได้น้อยกว่า 1%
การรับประทานยาเทลมิซาร์ทานไปนาน ๆ แล้วมีเหตุจำเป็นต้องหยุดจะไม่เกิดความดันโลหิตสูงสะท้อนกลับ (rebound effect) เหมือนยาลดความดันบางกลุ่ม
ปฏิกิริยาระหว่างยา
ปฏิกิริยาระหว่างยาเทลมิซาร์ทานกับยากลุ่มอื่นพบได้ไม่มาก ที่จะต้องคอยระวังคือการให้ร่วมกับยาที่เพิ่มระดับโพแทสเซียมในเลือดเหมือนกัน เช่น ยาขับปัสสาวะกลุ่ม K-sparings, ยาต้านเอซ, ยาต้านเรนิน (Aliskiren), รวมทั้งเครื่องดื่มและอาหารเสริมที่มีธาตุโพแทสเซียมผสมอยู่ด้วย
ยาเทลมิซาร์ทานเพิ่มระดับยาดิจ๊อกซิน (Digoxin) และลิเธียม (Lithium) ดังนั้นจึงควรระวังจะเกิดพิษของยาสองตัวนี้ถ้าใช้คู่กับยาเทลมิซาร์ทาน
ในผู้สูงอายุ การใช้ยาเทลมิซาร์ทานร่วมกับยาแก้ปวดกลุ่มเอ็นเสด (รวมทั้งแอสไพรินและกลุ่มยาต้านค็อกส์ทู) จะเสริมฤทธิ์กันทำให้การทำงานของไตแย่ลง
จากการศึกษาไม่พบปฏิกิริยาระหว่างยาเทลมิซาร์ทานกับยาต่อไปนี้อย่างมีนัยสำคัญ: ยาลดความดัน Hydrochlorothiazide, ยาลดความดัน Amlodipine, ยาลดไขมันในเลือด Simvastatin, ยาลดน้ำตาลในเลือด Glyburide, ยาต้านการแข็งตัวของเลือด Warfarin, และยาลดไข้พาราเซตามอล
บรรณานุกรม
- Amrinder et. al. 2013. "A Review on: Telmisartan." [ระบบออนไลน์]. แหล่งที่มา http://www.jsirjournal.com/Vol2Issue1015.pdf (2 กุมภาพันธ์ 2560).
- The ONTARGET Investigators. 2008. "Telmisartan, Ramipril, or Both in Patients at High Risk for Vascular Events." [ระบบออนไลน์]. แหล่งที่มา http://www.nejm.org/doi/full/10.1056/nejmoa0801317#t=article (2 กุมภาพันธ์ 2560).
- de la Sierra A. 2009. "Main results and clinical interpretations from the TRANSCEND study." [ระบบออนไลน์]. แหล่งที่มา https://www.ncbi.nlm.nih.gov/pubmed/19491618 (2 กุมภาพันธ์ 2560).
- Kume K et. al. 2012. "Effects of telmisartan on cognition and regional cerebral blood flow in hypertensive patients with Alzheimer's disease." [ระบบออนไลน์]. แหล่งที่มา https://www.ncbi.nlm.nih.gov/pubmed/21929736 (2 กุมภาพันธ์ 2560).