โรคตับแข็ง (Cirrhosis)
ตับเป็นอวัยวะขนาดใหญ่ วางอยู่ในช่องท้องด้านขวาบน ใต้กระบังลม มีน้ำหนักโดยเฉลี่ย 1800 กรัมในผู้ชาย และ 1400 กรัมในผู้หญิง ตับมีหน้าที่สำคัญ คือ สร้างน้ำดีเพื่อช่วยย่อยและดูดซึมไขมัน กำจัดสารพิษ ยา และของเสียออกจากร่างกาย สร้างโปรตีนที่ใช้ในการแข็งตัวของเลือด และเป็นแหล่งสะสมไกลโคเจน วิตามินเอ ดี อี เค ซึ่งสามารถเปลี่ยนเป็นพลังงานเมื่อร่างกายขาดอาหาร
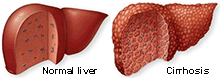 โรคตับแข็งเป็นภาวะเสื่อมของตับที่เกิดจากการอักเสบเรื้อรัง จนเกิดมีพังผืดแทรกอยู่ในเนื้อตับ เมื่อตับมีพังผืดเพิ่มขึ้นเรื่อย ๆ เนื้อเยื่อตับที่เหลืออยู่จะพยายามซ่อมแซมตัวเอง จึงเกิดเป็นปุ่มก้อนเนื้อขึ้นทั่วทั้งตับ เนื้อตับแข็งขึ้น ทำหน้าที่ได้น้อยลง และบางรายอาจนำไปสู่มะเร็งตับในที่สุด
โรคตับแข็งเป็นภาวะเสื่อมของตับที่เกิดจากการอักเสบเรื้อรัง จนเกิดมีพังผืดแทรกอยู่ในเนื้อตับ เมื่อตับมีพังผืดเพิ่มขึ้นเรื่อย ๆ เนื้อเยื่อตับที่เหลืออยู่จะพยายามซ่อมแซมตัวเอง จึงเกิดเป็นปุ่มก้อนเนื้อขึ้นทั่วทั้งตับ เนื้อตับแข็งขึ้น ทำหน้าที่ได้น้อยลง และบางรายอาจนำไปสู่มะเร็งตับในที่สุด
สาเหตุของโรคตับแข็ง
ปัจจัยสำคัญที่พบมากในประเทศไทย ได้แก่
- การดื่มสุราเรื้อรัง
- การติดเชื้อไวรัสตับอักเสบ บี หรือ ซี เรื้อรัง
- ยาและยาสมุนไพรบางชนิด
- ภาวะไขมันพอกตับ มักพบในผู้ที่อ้วน เบาหวาน หรือมีไขมันไตรกลีเซอไรด์สูง
- โรคตับอักเสบจากภูมิต้านตนเอง
- ภาวะหัวใจวายเรื้อรัง
สาเหตุที่พบน้อย เช่น
- โรคทางพันธุกรรม ได้แก่ Wilson's disease (สะสมทองแดงในตับ), Hemochromatosis (สะสมธาตุเหล็กมากเกินไป), Alpha-1-antitrypsin deficiency (ทำให้ปอดและตับเสียความยืดหยุ่น)
- โรคที่ทำให้ท่อน้ำดีตีบตันหรือแข็งตัว
อาการของโรคตับแข็ง
ในระยะเริ่มแรก เช่น ระยะน้ำดีคั่ง (steatosis) หรือระยะพังผืด (fibrosis) มักไม่แสดงอาการ แต่เมื่อเข้าสู่ระยะตับแข็งจะเริ่มมีอาการจาก แรงดันเลือดพอร์ทัลสูง (Portal hypertension) และ ภาวะตับวาย (Liver failure)
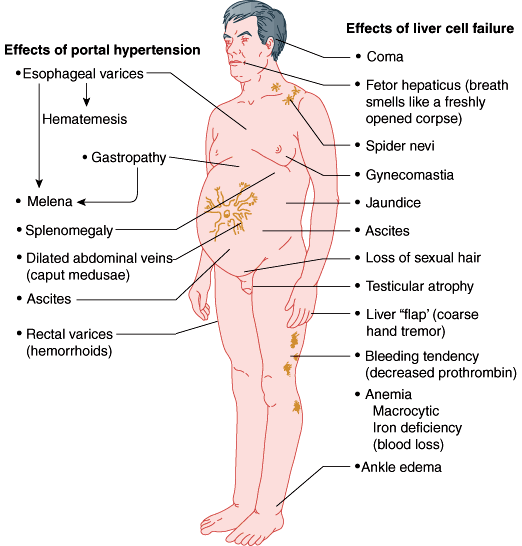
ผลของแรงดันเลือดพอร์ทัลสูง
- มีหลอดเลือดดำขอดที่หลอดอาหาร (Esophageal varices) ซึ่งแตกง่าย ถ้าแตกก็จะมีเลือดออกมากในทางเดินอาหาร ทำให้อาเจียนเป็นเลือดหรือถ่ายอุจจาระเละ ๆ สีดำ
- มีริดสีดวงทวาร ซึ่งก็เป็นหลอดเลือดดำขอดอีกชนิดหนึ่ง หากแตกก็จะถ่ายเป็นเลือดแดงสด
- ม้ามโต
- มีน้ำในช่องท้อง (ท้องมาน)
- มีหลอดเลือดดำขอดที่หน้าท้อง (Caput medusae)
- ท้องอืด เบื่ออาหาร
ผลของภาวะตับวาย
- ตัวเหลือง ตาเหลือง ผิวคล้ำดำ คันตามผิวหนัง
- ซึม ไม่สดชื่น อาจสับสน ไม่รู้สึกตัว
- ลมหายใจมีกลิ่นแอมโมเนีย (Fetor hepaticus)
- มีจ้ำเลือดตามผิวหนังง่าย เลือดกำเดาไหล เลือดแข็งตัวช้า
- เห็นหลอดเลือดฝอยขึ้นตามผนังทรวงอก (Spider nevi)
- ฝ่ามือแดง (Palmar erythema)
- มือสั่น/กระตุก (Liver flap, Flapping tremor)
- เต้านมโตในผู้ชาย รอบเดือนผิดปกติในผู้หญิง
- ลูกอัณฑะฝ่อ สมรรถภาพทางเพศลดลง
- ขาบวม จากอัลบูมินในเลือดต่ำ
- การทำงานของไตแย่ลง ค่าครีเอตินีนสูงขึ้น
- ซีด อ่อนเพลีย เล็บขาว เกร็ดเลือดต่ำ นิ้วปุ้ม
การวินิจฉัย
เช่นเดียวกับภาวะไตวายระยะสุดท้าย โรคตับแข็งไม่ได้เกิดขึ้นในวันสองวัน ก่อนจะเข้าสู่ระยะนี้ท่านต้องมีพฤติกรรมการดื่มสุรามานาน หรือมีไวรัสตับอักเสบเรื้อรัง หรือมีโรคอ้วนและไขมันพอกตับจากการตรวจสุขภาพ หรือมีนิ่วในท่อน้ำดี หรือเป็นโรคอื่นที่ส่งผลต่อตับเป็นเวลานาน เมื่อเข้าสู่ระยะตับแข็งอาการแสดงต่าง ๆ ข้างต้นจะชัดขึ้นเรื่อย ๆ แพทย์สามารถยืนยันการวินิจฉัยโรคได้ด้วยการเจาะเลือดตรวจการทำงานของตับและไต ตรวจนับเม็ดเลือดและการแข็งตัวของเลือด ตรวจอัลตราซาวด์ตับ ซึ่งสามารถบอกลักษณะของเนื้อตับว่าเริ่มมีก้อนที่สงสัยมะเร็งเกิดขึ้นหรือยัง ลักษณะของท่อน้ำดีว่ามีนิ่วหรือเนื้องอกอยู่หรือไม่ ขนาดของม้าม ปริมาณน้ำในช่องท้อง ลักษณะของหลอดเลือดดำของทางเดินอาหารและของพอร์ทัลที่เข้าตับว่าสูงขนาดไหน มีลิ่มเลือดอยู่ภายในหรือไม่ และลักษณะของหลอดเลือดแดงในตับ (แพทย์อาจส่งทำเอกซเรย์คอมพิวเตอร์ช่องท้องเพิ่มหากผลอัลตราซาวด์เห็นไม่ชัดเจน)
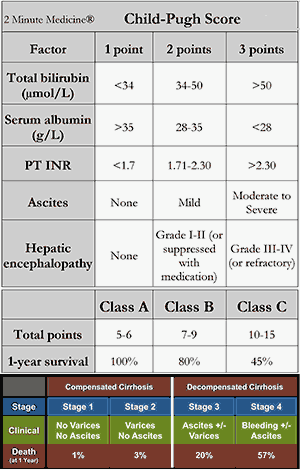
โรคตับแข็งแบ่งเป็น 3 ระยะตาม Child-Pugh score หรืออาจแบ่งเป็น Compensated cirrhosis กับ Decompensated cirrhosis ส่วนใหญ่ถ้ายังไม่มีท้องมาน มีตาเหลืองเพียงเล็กน้อย กลุ่มนี้มักอยู่ได้เกิน 1 ปี แต่ถ้าเริ่มมีน้ำในช่องท้องแล้ว โอกาสเสียชีวิตจะเร็วขึ้น
แนวทางการรักษา
โรคตับแข็งไม่สามารถรักษาให้หายขาดได้ การดูแลจึงเน้นที่การป้องกันและประคับประคองอาการ ได้แก่
- เลิกดื่มสุราและเครื่องดื่มแอลกอฮอล์
- รักษาและป้องกันไวรัสตับอักเสบ (ฉีดวัคซีน, ป้องกันการติดเชื้อ)
- ควบคุมน้ำหนัก ลดความอ้วน ป้องกันไขมันพอกตับ
- รับประทานอาหารสมดุล หลีกเลี่ยงหวาน มัน เค็ม
- ไม่ใช้ยาหรือสมุนไพรพร่ำเพรื่อ เพราะส่วนใหญ่มีพิษต่อตับ
- หลีกเลี่ยงอาหารสุก ๆ ดิบ ๆ ที่อาจปนเปื้อนพยาธิใบไม้ตับ
การดูแลด้านโภชนาการ
ระยะเริ่มแรก ผู้ป่วยยังสามารถรับประทานโปรตีนได้ตามปกติ เน้นผัก ผลไม้ และไขมันดี เช่น MCT oil, น้ำมันมะพร้าว, น้ำมันรำข้าว แหล่งพลังงานหลักควรเป็นคาร์โบไฮเดรตเชิงซ้อน เช่น ข้าวกล้อง ขนมปังโฮลวีต เผือก มัน ฟักทอง ข้าวโพด ส่วนผู้ที่มีท้องมานแล้วควรลดโปรตีน จำกัดน้ำและเกลือ
ภาวะแทรกซ้อนที่ต้องเฝ้าระวัง
- เลือดออกในทางเดินอาหาร ควรส่องกล้องและฉีดยาปิดหลอดเลือดดำขอด
- ภาวะท้องผูก ควรรับประทานยาระบายอ่อน ๆ ทุกวัน
- เกลือแร่ในเลือดผิดปกติจากการใช้ยาขับปัสสาวะ ต้องตรวจเลือดสม่ำเสมอ
- ไตวายเมื่อเข้าสู่ระยะท้ายของโรค
การปลูกถ่ายตับ (Liver transplantation)
เป็นความหวังในการยืดอายุผู้ป่วยตับวายได้อีกระยะหนึ่ง แต่ยังมีข้อจำกัด เช่น ค่าใช้จ่ายสูง ขาดแคลนผู้บริจาค และความเสี่ยงจากภาวะแทรกซ้อนหลังการผ่าตัด อีกทั้งผู้ป่วยต้องกินยากดภูมิคุ้มกันตลอดชีวิต ผลการปลูกถ่ายตับที่ดีมักเกิดเฉพาะในผู้ป่วยบางรายที่มีสุขภาพแข็งแรงและไม่มีโรคประจำตัวเท่านั้น
ผู้ป่วยที่ไม่เข้าเกณฑ์รอปลูกถ่ายตับได้แก่
- ผู้ที่มีโรคประจำตัวร้ายแรงที่รักษาไม่ได้ เช่น โรคหัวใจ โรคปอด โรคไต โรคมะเร็งระยะแพร่กระจาย โรคติดเชื้อที่ดื้อยาหรือเรื้อรัง โรคจิตประสาท
- ผู้ป่วยที่ติดสุราหรือสารเสพติด
- ผู้ที่ไม่สามารถมาพบแพทย์เพื่อติดตามการรักษาหลังผ่าตัดได้อย่างต่อเนื่อง
- ผู้ที่มีพฤติกรรมไม่ร่วมมือ ฝ่าฝืนคำสั่งแพทย์ หยุดหรือปรับยาเอง
หากได้รับการคัดเลือก แพทย์จะส่งเข้าใน "waiting list" ซึ่งจะต้องรอตับจากผู้บริจาคที่เข้าได้กับตน ผู้บริจาคที่ดีต้องมีอายุมากกว่า 18 ปี มีร่างกายสมบูรณ์แข็งแรง มีสภาวะทางจิตใจปกติ ปราศจากโรคเอดส์ ไวรัสตับอักเสบ พิษสุราเรื้อรัง มะเร็ง หัวใจ โรคปอด เบาหวานที่เป็นมานานกว่า 7 ปี และโรคทางจิตเวชที่กำลังรักษาอยู่
ผลการปลูกถ่ายตับในปัจจุบันค่อนข้างดี ร้อยละ 88 อยู่ได้เกิน 1 ปี, ร้อยละ 73 อยู่ได้เกิน 5 ปี (ด้วยคุณภาพชีวิตที่ต้องพบแพทย์เป็นประจำและรับประทานยาอย่างเคร่งครัด)
การปลูกถ่ายตับไม่ใช่ความหวังที่สวยหรู เพราะมีภาวะแทรกซ้อนหลังการปลูกถ่ายตับมากมายรออยู่ อาทิ ท่อน้ำดีรั่วหรือฝ่อไปเอง เกิดลิ่มเลือดอุดตันหลอดเลือดแดงตับหรือหลอดเลือดดำพอร์ทัล เลือดออกง่าย ติดเชื้อ ตับใหม่ปฏิเสธผู้รับ สับสนหรือชักจากภาวะตับวายอีกครั้ง นอกจากนั้นยากดภูมิที่ต้องรับประทานไปตลอดยังอาจทำให้เกิดภาวะกระดูกบาง เบาหวาน ท้องเสีย ปวดศีรษะ ความดันโลหิตสูงขึ้น และไขมันในเลือดสูงขึ้น ซึ่งอาจต้องใช้ยาควบคุมเพิ่มเข้าไปอีก
สรุป
โรคตับแข็งเป็นภาวะเสื่อมของตับที่เกิดจากการอักเสบเรื้อรัง สาเหตุหลักคือการดื่มสุราและการติดเชื้อไวรัสตับอักเสบเรื้อรัง ผู้ป่วยมักไม่มีอาการในระยะแรก แต่เมื่อเข้าสู่ระยะรุนแรงจะมีภาวะแทรกซ้อนหลายประการ เช่น ท้องมาน เลือดออก ตับวาย การวินิจฉัยอาศัยการตรวจเลือดและภาพถ่ายรังสี การรักษาเป็นแบบประคับประคองและป้องกันภาวะแทรกซ้อน การปลูกถ่ายตับเป็นวิธีรักษาที่ช่วยยืดอายุได้แต่มีข้อจำกัดมาก การป้องกันโดยเลิกสุรา ฉีดวัคซีน ปรับพฤติกรรมการกิน และตรวจสุขภาพสม่ำเสมอเป็นสิ่งสำคัญที่สุด
บรรณานุกรม
- S. Paul Starr and Daniel Raines. 2011. "Long-term effects of dialysis." [ระบบออนไลน์]. แหล่งที่มา Am Fam Physician. (24 กันยายน 2568).
- "KASL clinical practice guidelines for liver cirrhosis: Ascites adn related complications." [ระบบออนไลน์]. แหล่งที่มา Clin Molecular Hepatology 2018;24:230-277. (24 กันยายน 2568).
- Paolo Angeli, et al. 2018. "EASL clinical practice guidelines for the management of patients with decompensated cirrhosis." [ระบบออนไลน์]. แหล่งที่มา J of Hepatology. (24 กันยายน 2568).
- "Liver transplantation." [ระบบออนไลน์]. แหล่งที่มา Mayo Clinic. (24 กันยายน 2568).