โรคกระดูกพรุน (Osteoporosis)
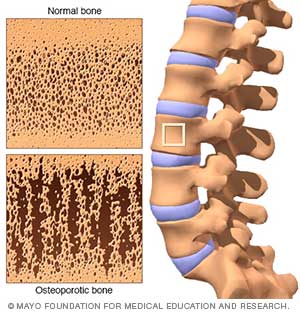
Osteoporosis มาจากคำภาษากรีก "porosity of bone" แปลว่า "ภาวะที่กระดูกเปราะและหักง่าย" ถูกตั้งชื่อครั้งแรกในปี ค.ศ. 1835 โดยนายแพทย์ Lobstein ชาวฝรั่งเศส หลังจากพบความแตกต่างระหว่างกระดูกปกติกับกระดูกที่หักง่าย ต่อมาในศตวรรษที่ 19 นายแพทย์ Riggs และ Melton ได้อธิบายพยาธิกำเนิดว่าเกิดจาก 2 ปัจจัยหลักซึ่งเป็นความเสื่อมตามวัย ได้แก่
- การลดลงของฮอร์โมนเอสโตรเจนในสตรีวัยหมดระดู เนื่องจากฮอร์โมนเพศมีบทบาทสำคัญในการสร้างและรักษามวลกระดูก
- การลดระดับวิตามินดี [25(OH)D] และการดูดซึมแคลเซียมที่ลดลงในผู้สูงอายุ ทำให้ต้องสลายแคลเซียมจากกระดูกมาใช้ชดเชย
ดังนั้นโรคกระดูกพรุนจึงพบได้บ่อยในผู้สูงอายุ แต่ปัจจุบันพบปัจจัยร่วมอื่น ๆ เพิ่มเติม โดยเฉพาะหลังมีการใช้เครื่องวัดความหนาแน่นของมวลกระดูกอย่างแพร่หลาย
สาเหตุร่วมของโรคกระดูกพรุน
- ได้รับแคลเซียมไม่เพียงพอ โดยเฉพาะในวัยเด็กและวัยหนุ่มสาวซึ่งเป็นช่วงสำคัญของการสร้างมวลกระดูก
- กรรมพันธุ์ หากครอบครัวมีประวัติโรคกระดูกพรุน ลูกหลานมีโอกาสป่วยได้สูงถึง 80%
- ผลจากการรักษาโรค เช่น การใช้ยาสเตียรอยด์ การฉายรังสี เคมีบำบัด หรือการผ่าตัดรังไข่ออกก่อนวัยหมดระดู
- พฤติกรรมการใช้ชีวิต เช่น สูบบุหรี่ ดื่มสุรา กาแฟ หรือเครื่องดื่มคาเฟอีนมาก ขาดการออกกำลังกาย หลีกเลี่ยงแสงแดด ใช้ครีมกันแดดหรือยาลดกรดเป็นประจำ
- โรคของระบบต่อมไร้ท่อ เช่น คอพอกเป็นพิษ พาราไทรอยด์เป็นพิษ เบาหวาน คุชชิ่ง
- โรคเรื้อรังที่ทำให้เคลื่อนไหวน้อยหรือรับอาหารได้น้อย
อาการของโรค
โรคกระดูกพรุนดำเนินไปอย่างช้า ๆ อาการที่พบบ่อยในผู้สูงอายุ ได้แก่
- ปวดหลังเรื้อรังจากกระดูกสันหลังยุบหรือกร่อน
- ความสูงลดลง
- หลังค่อม
- กระดูกหักง่ายเมื่อเกิดอุบัติเหตุเล็กน้อย
ภาวะกระดูกพรุนจึงเป็นหนึ่งในปัจจัยเสี่ยงต่อการหักของกระดูก นอกจากนี้ยังมีปัจจัยอื่น เช่น บ้านมีพื้นต่างระดับ ขาดแผ่นกันลื่นในห้องน้ำ สายตาพร่ามัว รองเท้าไม่เหมาะสม หรือใช้ยาที่ทำให้ง่วงซึม เป็นต้น
แนวทางการวินิจฉัย
แพทย์จะวัดความหนาแน่นของมวลกระดูก (BMD) ด้วยเครื่อง Dual energy X-ray Absorptiometry (Axial DXA) และนําค่าที่ได้ไปเปรียบเทียบกับค่าเฉลี่ยของ BMD สูงสุดในคนหนุ่มสาว
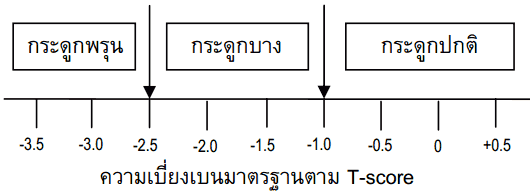
1. กลุ่มหญิงวัยหมดระดูและชายอายุ > 50 ปี ใช้ T-score
- T-score ≥ -1 = ปกติ
- -1 ถึง -2.5 = กระดูกบาง
- ≤ -2.5 = กระดูกพรุน เสี่ยงต่อกระดูกหัก
2. กลุ่มเด็ก, หญิงก่อนวัยหมดระดู และชายอายุ < 50 ปี ใช้ Z-score
- Z-score > -2.0 = ปกติ
- Z-score ≤ -2.0 = มวลกระดูกต่ำเมื่อเทียบกับคนวัยเดียวกัน
ในกลุ่มนี้จะไม่ใช้เกณฑ์วินิจฉัยโรคกระดูกพรุนโดยตรง
แนวทางการรักษา
โรคกระดูกพรุนไม่สามารถรักษาให้หายขาดได้ การรักษามุ่งลดความเสี่ยงการหักของกระดูก มูลนิธิโรคกระดูกพรุนแห่งประเทศไทยได้ให้แนวทางดังนี้
- เริ่มยาหากพบกระดูกหักจากอุบัติเหตุไม่รุนแรง หรือมีค่า T-score ≤ -2.5
- หรือมีภาวะกระดูกบาง ร่วมกับปัจจัยเสี่ยง เช่น เคยมีกระดูกหัก ได้รับยาสเตียรอยด์ มีโรคที่ทำให้เกิดกระดูกพรุน หรือมีปัจจัยเสี่ยง ≥ 2 ข้อ เช่น อายุ ≥ 65 ปี (หญิง) หรือ ≥ 70 ปี (ชาย), BMI < 19, ประวัติครอบครัว, หมดระดูก่อนวัย, สูบบุหรี่จัด, ดื่มสุราเป็นประจำ
ยาที่ใช้รักษา
- Bisphosphonates เช่น Alendronate, Risedronate, Ibandronate, Zoledronate เป็นยาหลัก แต่มีผลข้างเคียง เช่น ระคายเคืองทางเดินอาหาร ไตเสื่อม กระดูกขากรรไกรตาย และกระดูกต้นขาหักแบบผิดปกติ
เพื่อลดผลข้างเคียงของยาจึงควรพิจารณาหยุดยาหลังกินไป 5 ปี หรือฉีดไป 3 ปี เรียกว่า drug holiday เนื่องจากยากลุ่มนี้จะจับอยู่ในกระดูกเป็นเวลานาน เมื่อหยุดยาจึงยังมีประสิทธิภาพในการป้องกันกระดูกหักได้อยู่ ส่วนจะหยุดนานเท่าไหร่ขึ้นกับการติดตาม BMD และ bone turnover marker ให้เริ่มยาใหม่หาก BMD ลดลง หรือ bone turnover marker เพิ่มขึ้น หรือเกิดกระดูกหัก
- Denosumab ยาฉีดที่ยับยั้งการทำงานของ osteoclast ที่สลายกระดูก ใช้ได้ในผู้ป่วยโรคไต และไม่สะสมในกระดูกเหมือนยากลุ่ม Bisphosphonates จึงฉีดต่อเนื่องได้
- Calcitonin พ่นจมูก ช่วยลดอาการปวดในผู้ป่วยที่มีกระดูกสันหลังยุบ และลดกระดูกสันหลังหัก แต่ไม่ลด hip fracture
- ฮอร์โมนเอสโตรเจน ลดการสลายกระดูก แต่เพิ่มความเสี่ยงเส้นเลือดอุดตันและมะเร็งเต้านม จึงแนะนำให้ใช้ในวัยทองเท่านั้น และควรใช้ขนาดน้อยที่สุดในระยะเวลาสั้นที่สุด ไม่แนะนำให้ใช้เป็นยาตัวแรกในการรักษาโรคกระดูกพรุน
- Raloxifene เป็น Selective Estrogen Receptor Modulators (SERMS) คือเมื่อจับกับ estrogen receptor ที่กระดูกจะเสริมฤทธิ์เอสโตรเจน แต่เมื่อจับกับ estrogen receptor ที่เต้านมจะต้านฤทธิ์ จึงลดการสลายกระดูกโดยไม่เพิ่มความเสี่ยงต่อการเป็นมะเร็งเต้านม แต่ยังมีผลข้างเคียงเรื่องการเกิดเส้นเลือดดำอุดตันเช่นเดียวกัน และมีผลลดกระดูกสันหลังหัก แต่ไม่ช่วยลดการหักของกระดูกส่วนอื่น
- ฮอร์โมนพาราไทรอยด์ เช่น Teriparatide ฉีดใต้ผิวหนังวันละครั้ง ลดกระดูกหักได้ แต่มีข้อจำกัดเรื่องราคา ผลข้างเคียงที่อาจทำให้แคลเซียมในเลือดสูงขี้น และความเสี่ยงมะเร็งกระดูก (osteogenic sarcoma) ไม่แนะนำให้ใช้ยานี้นานเกิน 2 ปี
- Strontium ranelate ลดกระดูกหักได้หลายตำแหน่ง แต่มีความเสี่ยงต่อหลอดเลือดอุดตัน ยาเป็นผง ละลายน้ำ ดื่มขณะท้องว่าง ผลข้างเคียงคือ คลื่นไส้ ท้องเสีย
- แคลเซียมและวิตามินดี เสริมเพื่อเพิ่มการดูดซึมและความแข็งแรงของกระดูก แต่ขนาดสูงเกินไปอาจเกิดนิ่วที่ไต
การติดตามผล
- วัดความสูงปีละครั้ง หากเตี้ยลง > 2 ซม. ควรเอ็กซเรย์
- ตรวจ DXA ทุก 2 ปี
- พิจารณาเปลี่ยนการรักษาหากยังมีกระดูกหักหรือค่า BMD ลดลงต่อเนื่อง
วิธีป้องกันโรคกระดูกพรุน
- ออกกำลังกายแบบลงน้ำหนักและมีแรงต้าน เช่น วิ่งเหยาะ เดินสลับวิ่ง เดินขึ้นบันได กระโดดเชือก หรือเต้นแอโรบิก สำหรับผู้สูงอายุควรเลือกการออกกำลังกายที่เบาและช้าลง เช่น รำมวยจีน รำจี้กง หรือรำไท้เก๊ก โดยควรออกกำลังกายครั้งละอย่างน้อย 30 นาที สัปดาห์ละ 3 ครั้งขึ้นไป
- รับประทานอาหารที่มีแคลเซียมสูง เช่น นม ปลาตัวเล็ก กุ้งแห้ง กะปิ เต้าหู้ ใบชะพลู ใบยอ ใบมะกรูด ผักคะน้า ผักกระเฉด มะเขือพวง และงาดำ โดยควรได้รับแคลเซียมวันละ 800–1,200 มิลลิกรัม ตามคำแนะนำของกรมอนามัย
- รับแสงแดดอย่างเพียงพอ เพื่อให้ผิวหนังสร้างวิตามินดี ซึ่งช่วยเพิ่มการดูดซึมแคลเซียมของลำไส้ มีรายงานว่าการรับแสงแดดเพียง 30 นาที ร่างกายสามารถสร้างวิตามินดีได้ถึง 200 ยูนิต โดยช่วงเวลาที่เหมาะสมคือ 8.00–10.00 น. และ 15.00–17.00 น.
- งดการดื่มสุราและการสูบบุหรี่ เนื่องจากทั้งสองปัจจัยนี้เพิ่มความเสี่ยงต่อโรคกระดูกพรุน
- หลีกเลี่ยงการใช้ยาที่มีผลต่อความหนาแน่นของมวลกระดูก เช่น ยาสเตียรอยด์ หากจำเป็นต้องใช้ควรอยู่ภายใต้การดูแลของแพทย์อย่างใกล้ชิด
- ปรับสภาพแวดล้อมเพื่อลดความเสี่ยงการหกล้ม เช่น เก็บสายไฟไม่ให้เกะกะ เช็ดพื้นที่เปียกน้ำทันที ติดแผ่นยางกันลื่นในห้องน้ำ จัดแสงสว่างตามทางเดินให้เพียงพอ และเปลี่ยนแว่นสายตาหากการมองเห็นไม่ชัด
พยากรณ์โรค
โรคกระดูกพรุนแม้ไม่หายขาด แต่หากได้รับการรักษาและปรับพฤติกรรมที่เหมาะสม เช่น ออกกำลังกาย รับประทานอาหารสมดุล เสริมแคลเซียมและวิตามินดี จะช่วยลดความเสี่ยงกระดูกหักได้มาก ผู้ป่วยส่วนใหญ่สามารถใช้ชีวิตประจำวันได้ตามปกติ แต่หากไม่ได้รับการดูแล อาจเกิดกระดูกหักซ้ำ ๆ ส่งผลต่อคุณภาพชีวิต และเพิ่มความเสี่ยงต่อการเสียชีวิตในผู้สูงอายุ
สรุป
โรคกระดูกพรุนเป็นโรคที่พบมากในผู้สูงอายุ เกิดจากการเสื่อมตามวัยและปัจจัยร่วม เช่น ฮอร์โมนลดลง ขาดแคลเซียม ขาดการออกกำลังกาย หรือโรคประจำตัว อาการมักเป็นแบบค่อย ๆ สะสม เช่น หลังค่อม ปวดหลัง และกระดูกหักง่าย การวินิจฉัยทำโดยวัดความหนาแน่นของมวลกระดูก การรักษามีหลายวิธี ทั้งการใช้ยาและการปรับพฤติกรรม จุดมุ่งหมายสำคัญคือป้องกันการหักของกระดูกและคงคุณภาพชีวิตที่ดี
บรรณานุกรม
- Lorentzon M., Cummings S.R. 2015. "Osteoporosis: the evolution of a diagnosis." [ระบบออนไลน์]. แหล่งที่มา JIM 2015;277(6):650-661. (26 กันยายน 2568).
- "Osteoporosis." [ระบบออนไลน์]. แหล่งที่มา Mayo Clinic. (26 กันยายน 2568).
- รศ.ดร.ภญ.บุษบา จินดาวิจักษณ์. 2014. "แคลเซียมกบโรคกระดูกพรุน ตอนที่ 2." [ระบบ
ออนไลน์]. แหล่งที่มา คณะเภสัชศาสตร์ ม.มหิดล. (26 กันยายน 2568).