ภาวะไตเสียหายเฉียบพลัน (Acute kidney injury, AKI)
ภาวะไตเสียหายเฉียบพลัน คือภาวะที่การทำงานของไตลดลงอย่างรวดเร็วภายในเวลา 1–7 วัน จากหลายสาเหตุที่อาจเกิดขึ้นได้ทั้งก่อนถึงไต ที่ไตเอง หรือหลังไต ภาวะนี้พบได้บ่อยในโรงพยาบาล โดยเฉพาะในหอผู้ป่วยหนัก มักตรวจพบโดยแพทย์จากผลเลือดที่พบค่าครีเอตินีนสูงขึ้น หรือจากการวัดปริมาณปัสสาวะที่ลดลง โดยสามารถแบ่งความรุนแรงออกเป็น 3 ระยะตามเกณฑ์ของ RIFLE และ AKIN ดังภาพด้านล่าง
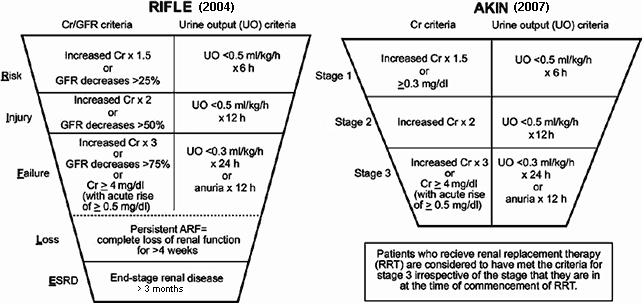
- ระยะเสี่ยง (Risk) เป็นระยะที่เพิ่งตรวจพบข้อใดข้อหนึ่ง ดังนี้
- ค่าครีเอตินีนในเลือดเพิ่มขึ้น ≥ 1.5 เท่าจากค่าเดิม หรือ ≥ 0.3 mg% (26.52 µmol/L)
- อัตราการกรองของไต (GFR) ลดลงมากกว่า 25%
- ปัสสาวะออกน้อยกว่า 0.5 ml/kg/hr นานเกิน 6 ชั่วโมง
- ระยะไตเสียหาย (Injury) เป็นระยะที่ชัดเจนขึ้น โดยมีหลักฐานข้อใดข้อหนึ่ง ดังนี้
- ค่าครีเอตินีนในเลือดเพิ่มขึ้น ≥ 2 เท่าจากค่าเดิม
- GFR ลดลงมากกว่า 50%
- ปัสสาวะน้อยกว่า 0.5 ml/kg/hr นานเกิน 12 ชั่วโมง
- ระยะไตวาย (Failure) เป็นระยะที่ไตไม่ทำงานแล้ว โดยมีข้อใดข้อหนึ่ง ดังนี้
- ค่าครีเอตินีนเพิ่มขึ้น ≥ 3 เท่าจากค่าเดิม หรือ ≥ 0.5 mg% (44 µmol/L)
- ค่าครีเอตินีน ≥ 4.0 mg% (353.6 µmol/L)
- ปัสสาวะน้อยกว่า 0.3 ml/kg/hr นานเกิน 24 ชั่วโมง
- ต้องได้รับการล้างไต
ผู้ป่วยที่มีไตเสียหายเฉียบพลันนานเกิน 4 สัปดาห์จะเข้าสู่ภาวะไตไม่ทำงานสมบูรณ์ โอกาสจะฟื้นจนกลับมาเป็นปกติยาก ผู้ป่วยที่รักษาทุกอย่างแล้วยังต้องอาศัยเครื่องฟอกไตนานติดต่อกันเกิน 3 เดือนถือเป็นผู้ป่วยไตวายระยะสุดท้าย
หลุมพรางของการวินิจฉัย
สถานการณ์ทางคลินิก 10 ข้อที่อาจทำให้วินิจฉัยภาวะไตเสียหายเฉียบพลันผิดพลาด ได้แก่ [2]
- ปัสสาวะออกน้อยชั่วคราวหลังผ่าตัด อาเจียน หรือปวด ควรติดตามผลเลือดและปัสสาวะต่อเนื่อง 2–3 วัน
- ผู้ป่วยอ้วนมากควรใช้เกณฑ์ปัสสาวะขั้นต่ำ 30 ml/hr (ระยะที่ 1–2) และ 15 ml/hr (ระยะที่ 3)
- หญิงตั้งครรภ์มี GFR สูงโดยธรรมชาติ อาจทำให้วินิจฉัยช้า
- ผู้ป่วยกล้ามเนื้อลีบ โรคตับ หรือติดเชื้อในกระแสเลือดมีการสร้างครีเอตินีนน้อย ทำให้ค่าดูปกติทั้งที่ไตเริ่มเสื่อม
- การให้น้ำเกลือในปริมาณมากช่วงที่แก้ภาวะช็อกจะเจือจางค่าครีเอตินีนในเลือดลง ทำให้วินิจฉัยภาวะไตเสียหายเฉียบพลันช้าไป
- ภาวะไตเสื่อมเรื้อรังที่เข้าสู่ภาวะทรุดเร็ว อาจทำให้วินิจฉัยผิดคิดว่าเป็นไตวายเฉียบพลัน กรณีนี้ต้องเทียบค่าครีเอตินีนในเลือดย้อนหลังไปหลายปี
- ผู้ป่วยได้รับยาที่รบกวนการขับครีเอตินีนออกจากร่างกาย เช่น Cimetidine, Trimethoprim จะทำให้ค่าครีเอตินีนในเลือดเพิ่มขึ้นโดยไม่มีการเปลี่ยนแปลงในการทำงานของไต กรณีนี้ถ้าหยุดยาค่าครีเอตินีนก็จะกลับมาเป็นปกติ
- ผู้ป่วยเพิ่งรับประทานอาหารที่เพิ่มการสร้างครีเอตินีน เช่น เนื้อวัว อาหารเสริมลดน้ำหนักและเสริมสร้างกล้ามเนื้อจำพวกครีเอทีน (creatine) กรณีเหล่านี้ทำให้ค่าครีเอตินีนสูงชั่วคราว
- ยาและสารบางชนิด เช่น 5-Fluorocytosine, Cefoxitin, Bilirubin จะรบกวนการวัดค่าครีเอตินีนในเลือด จึงอาจทำให้วินิจฉัยผิดหรือช้าไป
- ยาที่มี creatinine buffer เช่น Dexamethasone, Azasetron อาจทำให้เกิด “AKI เทียม”
สาเหตุของภาวะไตเสียหายเฉียบพลัน
สาเหตุของภาวะนี้แบ่งได้เป็น 3 กลุ่มใหญ่ตามตำแหน่งของปัญหา ได้แก่
สาเหตุของภาวะไตเสียหายเฉียบพลันแบ่งตามสาขาแพทย์ผู้ดูแลได้เป็น 3 ส่วนใหญ่ ๆ คือ สาเหตุเหนือไต (Pre-renal azotemia) อายุรแพทย์เวชบำบัดวิกฤติเป็นผู้ดูแล, สาเหตุใต้ไต (Post-renal obstruction) ศัลยแพทย์ระบบทางเดินปัสสาวะเป็นผู้ดูแล, และสาเหตุที่ไต (Renal causes) อายุรแพทย์สาขาโรคไตเป็นผู้ดูแล อย่างไรก็ตามผู้ป่วยมักมีปัญหาหลายระบบรวมกัน แพทย์สาขาอื่น ๆ อาจร่วมดูแลด้วย
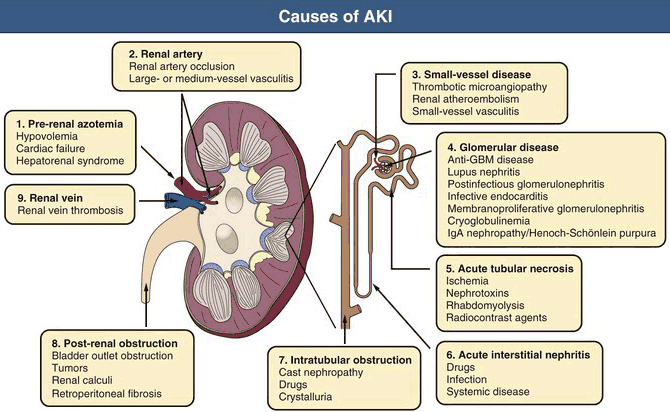
- สาเหตุเหนือไต (Pre-renal) (ข้อ 1 ในรูปข้างบน) เกิดจากเลือดไปเลี้ยงไตไม่เพียงพอ เช่น ภาวะขาดน้ำจากท้องเสียหรืออาเจียนมาก ภาวะเสียเลือด ภาวะช็อกจากการติดเชื้อหรือแพ้ยา ความดันโลหิตต่ำเรื้อรัง หัวใจล้มเหลว หรือตับวาย พบราว 70% ของผู้ป่วยทั้งหมด การรักษาคือให้น้ำเกลือหรือเลือดจนความดันกลับสู่ปกติ แล้วจึงรักษาสาเหตุที่แท้จริงต่อไป
- สาเหตุใต้ไต (Post-renal) (ข้อ 8 ในรูปข้างบน) เกิดจากการอุดกั้นของทางเดินปัสสาวะ เช่น นิ่ว เนื้องอก พังผืด หรือต่อมลูกหมากโต วินิจฉัยได้จากอัลตราซาวด์ที่พบไตบวม (hydronephrosis) การรักษาคือผ่าตัดหรือใส่ท่อระบายปัสสาวะเพื่อเปิดทางเดินปัสสาวะ
- สาเหตุที่ไต(Renal causes) ได้แก่โรคไตจากสาเหตุต่าง ๆ เช่น หลอดเลือดแดงใหญ่ที่ไตอุดตัน (ข้อ 2), หลอดเลือดแดงฝอยอักเสบ (ข้อ 3), หน่วยไตอักเสบ (ข้อ 4), หลอดไตขาดเลือด (ข้อ 5), เนื้อเยื่อไตอักเสบ (ข้อ 6), ผลึก/ยา/เศษเซลล์ที่ตายแล้วอุดหลอดไต (ข้อ 7), หลอดเลือดดำใหญ่ที่ไตอุดตัน (ข้อ 9)
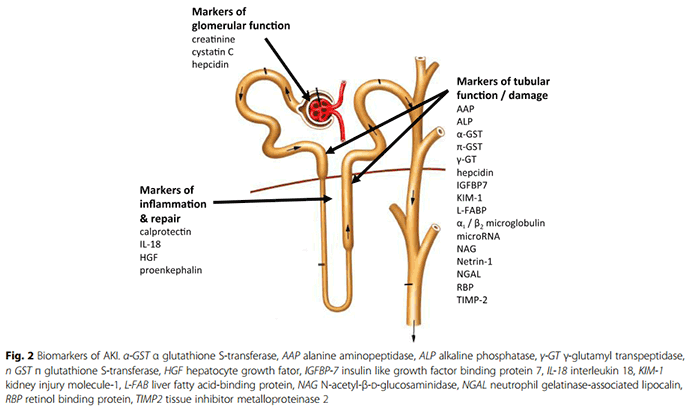
ในกรณีสงสัยโรคที่เกิดในไตโดยตรงอาจต้องตรวจเลือดหาค่าชี้วัด (biomarkers) ดังรูปข้างล่าง หากเป็นโรคของหน่วยไตหรือเนื่อเยื่อรอบ ๆ ค่อยทำการตรวจชิ้นเนื้อไตเพื่อดูพยาธิวิทยา หากสถาบันยังส่งตรวจ biomarkers ไม่ได้ก็ควรทำการตรวจชิ้นเนื้อไตเฉพาะในรายที่สงสัยหน่วยไตอักเสบ (glomerulonephritis) หรือเนื้อเยื่อรอบหน่วยไตอักเสบ (interstitial nephritis) ภาวะหลอดไตขาดเลือดจากความดันโลหิตตกเป็นเวลานานไม่จำเป็นต้องตรวจชิ้นเนื้อไต เพราะเมื่อกู้ความดันโลหิตกลับมาได้แล้ว หลอดไตจะค่อย ๆ ฟื้นตัวได้เองในเวลา 2-4 สัปดาห์
แนวทางการตรวจและการรักษา
เมื่อสงสัยภาวะไตเสียหายเฉียบพลัน (โดยตัดหลุมพรางออกแล้ว) ควรเริ่มค้นหาสาเหตุทันที โดยเฉพาะสาเหตุเหนือไตที่พบบ่อย หากไม่มีผลตรวจย้อนหลัง ควรเริ่มบันทึกปริมาณปัสสาวะทุกชั่วโมง และตรวจค่า FENa เพื่อแยกสาเหตุเบื้องต้น
- ถ้า FENa < 1.0 ให้ประเมินปริมาณน้ำในร่างกาย หากขาดน้ำให้เติมน้ำเกลือ หากบวมมากให้ใช้ยาขับปัสสาวะ (แต่ห้ามใช้ถ้าความดันต่ำมาก ควรจำกัดน้ำและให้ยาพยุงความดันแทน)
- ถ้า FENa ≥ 1.0 ควรตรวจอัลตราซาวด์ไตเพื่อดูว่ามีการอุดกั้นหรือไม่
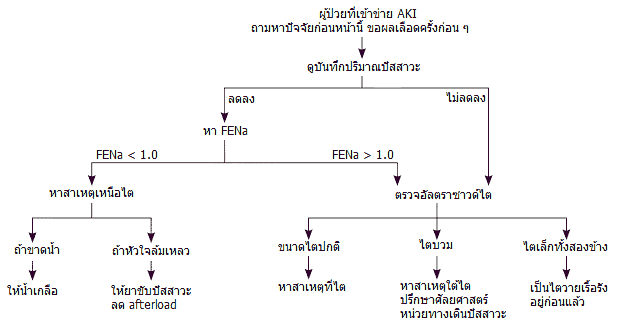
ขนาดไตที่ได้จากอัลตราซาวด์อาจบ่งบอกสาเหตุได้ชัดขึ้น
- ไตขนาดปกติ → สาเหตุอยู่ที่ไตโดยตรง ต้องตรวจเลือด ปัสสาวะ และอาจต้องตรวจชิ้นเนื้อ
- ไตบวม → มีการอุดกั้นของทางเดินปัสสาวะ ต้องปรึกษาศัลยแพทย์ระบบทางเดินปัสสาวะ
- ไตเล็กทั้งสองข้าง → มีโรคไตเรื้อรังอยู่เดิม ต้องแยกจากภาวะไตวายเฉียบพลันที่ทรุดเร็ว
ภาพด้านล่างแสดงแนวทางตรวจจำเพาะโรคเมื่อสงสัยว่าภาวะไตเสียหายเฉียบพลันเกิดจากโรคระบบอื่น
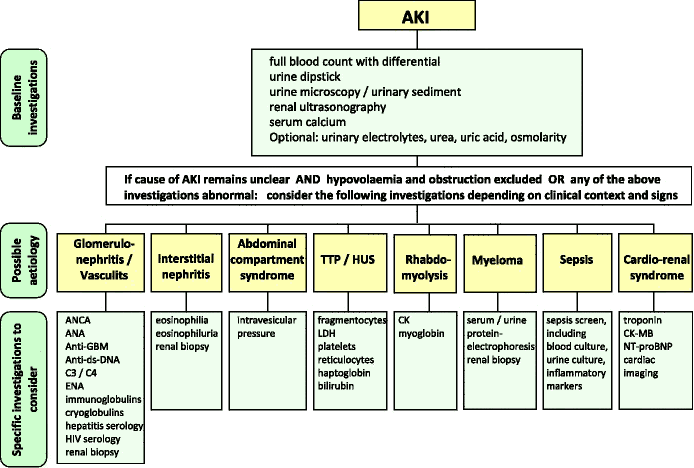
การป้องกัน
ภาวะไตเสียหายเฉียบพลันจากสาเหตุเหนือไตส่วนใหญ่สามารถป้องกันได้ โดยควรดื่มน้ำให้เพียงพอในแต่ละวัน หากมีอาการท้องเสียหรืออาเจียนให้ดื่มน้ำชดเชยในปริมาณเท่ากับที่เสียไป หากไม่สามารถรับน้ำได้ทางปากควรรีบไปพบแพทย์เพื่อให้น้ำเกลือทางหลอดเลือด
นอกจากนี้ ควรหลีกเลี่ยงการใช้ยาด้วยตนเอง เนื่องจากยาหลายชนิดสามารถทำให้เกิดภาวะไตเสียหายเฉียบพลันได้ เช่น ยาแก้ปวดกลุ่ม NSAIDs ยาปฏิชีวนะบางชนิด และสารทึบรังสีที่ใช้ในการตรวจทางรังสีวิทยา
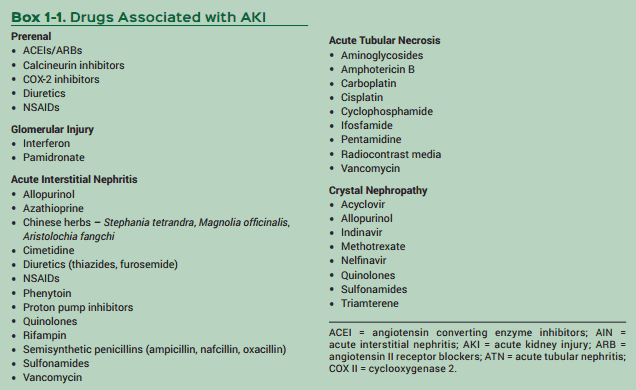
สรุป
ภาวะไตเสียหายเฉียบพลันเป็นภาวะฉุกเฉินที่พบได้บ่อยในโรงพยาบาล มีสาเหตุได้จากหลายระบบของร่างกาย การวินิจฉัยที่รวดเร็วและแม่นยำมีความสำคัญต่อการรักษาและการฟื้นตัวของไต ผู้ป่วยที่ได้รับการแก้ไขสาเหตุเร็วโดยเฉพาะสาเหตุเหนือไตมักฟื้นตัวได้ดี แต่หากปล่อยไว้นานเกิน 4 สัปดาห์อาจกลายเป็นไตวายถาวรได้ การดูแลป้องกันไม่ให้เกิดภาวะขาดน้ำ หลีกเลี่ยงยาที่เป็นพิษต่อไต และติดตามสุขภาพอย่างสม่ำเสมอจะช่วยลดความเสี่ยงของภาวะนี้ได้อย่างมาก
บรรณานุกรม
- Mahboob Rahman, et. al. 2012. "Acute Kidney Injury: A Guide to Diagnosis and Management." [ระบบออนไลน์]. แหล่งที่มา Am Fam Physician. 2012 Oct 1;86(7):631-639. (30 ตุลาคม 2568).
- Marlies Ostermann and Michael Joannidis. 2016. "Acute kidney injury 2016: diagnosis and
diagnostic workup." [ระบบออนไลน์]. แหล่งที่มา Critical Care (2016) 20:299 (30 ตุลาคม 2568).
- Linda Awdishu, et. al. 2017. "Acute Kidney Injury." [ระบบออนไลน์]. แหล่งที่มา CCSAP 2017 Book 2. (30 ตุลาคม 2568).
- Kevin Lu. 2018. "Acute kidney injury." [ระบบออนไลน์]. แหล่งที่มา Wikem.org. (30 ตุลาคม 2568).