ไขมันในเลือดผิดปกติ (Dyslipidemia)
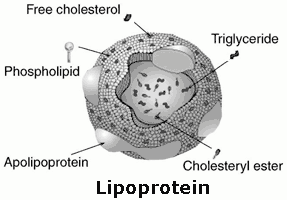 ไขมันในเลือดที่สำคัญในทางคลินิกมี 2 กลุ่มใหญ่ คือ กลุ่มโคเลสเตอรอล (Cholesterol) และกลุ่มไตรกลีเซอไรด์ (Triglyceride) ซึ่งความจริงร่างกายสามารถสร้างเองได้ทั้งหมด แต่ส่วนใหญ่จะใช้จากอาหารที่เรารับประทานเข้าไปก่อน ไขมันในเลือดจะรวมตัวกับโปรตีนกลายเป็นโมเลกุลซับซ้อนที่เรียกว่า ไลโปโปรตีน (Lipoproteins)
เพื่อให้ละลายน้ำและไหลเวียนในกระแสเลือดได้ จากนั้นจะเข้าสู่กระบวนการแยกสลายเพื่อสร้างพลังงาน รวมถึงสังเคราะห์เป็นส่วนประกอบของผนังเซลล์ ฮอร์โมน น้ำดี น้ำนม และเนื้อเยื่อต่าง ๆ ในร่างกาย
ไขมันในเลือดที่สำคัญในทางคลินิกมี 2 กลุ่มใหญ่ คือ กลุ่มโคเลสเตอรอล (Cholesterol) และกลุ่มไตรกลีเซอไรด์ (Triglyceride) ซึ่งความจริงร่างกายสามารถสร้างเองได้ทั้งหมด แต่ส่วนใหญ่จะใช้จากอาหารที่เรารับประทานเข้าไปก่อน ไขมันในเลือดจะรวมตัวกับโปรตีนกลายเป็นโมเลกุลซับซ้อนที่เรียกว่า ไลโปโปรตีน (Lipoproteins)
เพื่อให้ละลายน้ำและไหลเวียนในกระแสเลือดได้ จากนั้นจะเข้าสู่กระบวนการแยกสลายเพื่อสร้างพลังงาน รวมถึงสังเคราะห์เป็นส่วนประกอบของผนังเซลล์ ฮอร์โมน น้ำดี น้ำนม และเนื้อเยื่อต่าง ๆ ในร่างกาย
การสันดาปไขมันภายในร่างกาย
ไขมันจากอาหาร เช่น เนย มาการีน น้ำมันพืช กะทิ และไขมันสัตว์ ล้วนประกอบด้วยกรดไขมัน 3 โมเลกุล รวมกับกลีเซอรอล 1 โมเลกุล เรียกว่า ไตรเอซิลกลีเซอรอล (Triacylglycerol) หรือที่เรียกกันทั่วไปว่า ไตรกลีเซอไรด์
ไขมันเหล่านี้เมื่อถูกย่อยในลำไส้เล็กแล้วยังไม่ละลายน้ำ จึงไม่สามารถดูดซึมได้โดยตรง เซลล์เยื่อบุลำไส้จะรวมไขมันกับโปรตีนและฟอสโฟไลปิด กลายเป็นไลโปโปรตีนขนาดใหญ่สีขาวขุ่นคล้ายน้ำนม เรียกว่า ไคโลไมครอน (Chylomicrons)
แล้วลำเลียงเข้าสู่กระแสเลือดผ่านทางระบบน้ำเหลือง
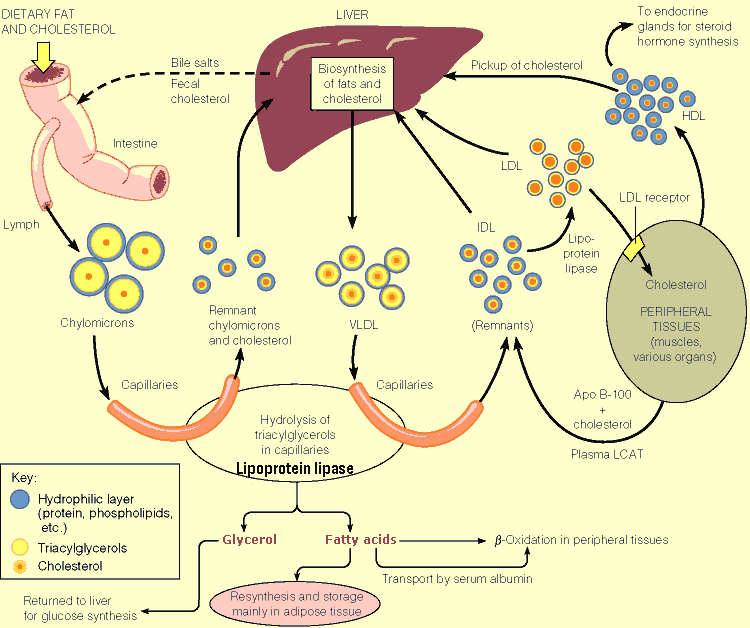
เมื่อเข้าสู่กระแสเลือด ไคโลไมครอนจะถูกย่อยโดยเอนไซม์ Lipoprotein lipase ให้เป็นกลีเซอรอล (Glycerol) และกรดไขมัน (Fatty acids) เพื่อใช้เป็นพลังงาน ส่วนที่เหลือจะเข้าสู่ตับและถูกสร้างเป็นไลโปโปรตีนชนิด VLDL (Very-low-density lipoprotein) ทั้งไคโลไมครอนและ VLDL มีไตรกลีเซอไรด์เป็นองค์ประกอบหลัก VLDL จะถูกย่อยอีกครั้งในเลือดด้วยเอนไซม์เดียวกัน กลายเป็น IDL (Intermediate-density lipoprotein) ซึ่งส่วนหนึ่งจะกลับเข้าตับ และอีกส่วนจะถูกเปลี่ยนเป็น LDL (Low-density lipoprotein)
LDL มีโคเลสเตอรอลเป็นองค์ประกอบหลัก เซลล์ที่ต้องใช้โคเลสเตอรอลมาก เช่น ตับและกล้ามเนื้อ จะมีตัวรับ (LDL receptor) เพื่อดึง LDL เข้ามาใช้ หลังจากนั้นส่วนที่เหลือจะกลายเป็น HDL (High-density lipoprotein)
ซึ่งมีโคเลสเตอรอลเหลือน้อยและทำหน้าที่รับโคเลสเตอรอลส่วนเกินจากเซลล์กลับเข้าสู่ตับ รวมถึงเป็นแหล่งไขมันให้กับต่อมไร้ท่อที่สร้างฮอร์โมนสเตียรอยด์

LDL และ HDL เป็นไลโปโปรตีนที่สำคัญทางคลินิก เพราะมีขนาดเล็กและสามารถแทรกซึมเข้าในผนังหลอดเลือดได้
LDL เมื่อเข้าสู่ผนังหลอดเลือดจะถูกออกซิไดซ์และถูก macrophage จับกินจนเกิดการสะสมของไขมันที่ผนังหลอดเลือด
ในทางตรงกันข้าม HDL จะช่วยเก็บกวาดไขมันส่วนเกิน รวมทั้งยับยั้งกระบวนการออกซิเดชันของ LDL และการเกิดคราบไขมันสะสม
สาเหตุของไขมันในเลือดผิดปกติ
สาเหตุหลักแบ่งออกเป็น 4 ประเภท ได้แก่
- ความผิดปกติของยีนที่ควบคุมการสันดาปไขมัน เป็นภาวะปฐมภูมิ (primary dyslipidemia) ซึ่งเกิดจากพันธุกรรมและถ่ายทอดได้
ผู้ป่วยมักมีระดับไขมันผิดปกติตั้งแต่เด็ก
หลายคนในครอบครัวอาจเป็นเหมือนกัน บางรายพบก้อนไขมันสีเหลืองที่ผิวหนัง รอบเปลือกตา ฝ่ามือ หรือเส้นเอ็น ในรายที่มีไขมันต่ำอาจพบอุจจาระซีด มีไขมันปน เจริญเติบโตช้า และมีปัญหาการทรงตัวเมื่อโตขึ้น เนื่องจากเป็นความผิดปกติทางพันธุกรรม การรักษาทำได้เพียงควบคุมระดับไขมันและดูแลอาการร่วมอื่น ๆ
- โรคประจำตัวที่มีผลต่อระดับไขมันในเลือด เช่น
- โรคตับ:
ตับอักเสบ ไม่ว่าจะเกิดจากยา แอลกอฮอล์ หรือการติดเชื้อ จะทำให้ตับผลิตไขมันและปลดปล่อย VLDL มากขึ้น ระดับไตรกลีเซอไรด์ในเลือดจึงสูงขึ้น
โรคตับอุดกั้นเรื้อรังหรือโรคที่มีน้ำดีคั่ง (Cholestatic liver disease) ทำให้โคเลสเตอรอลรวมสูง เนื่องจากโคเลสเตอรอลในน้ำดีที่คั่งถูกดูดกลับเข้ากระแสเลือด ผู้ป่วยมักมีอาการตัวเหลืองตาเหลือง
- โรคไต:
Nephrotic syndrome ทำให้โคเลสเตอรอลรวมและไตรกลีเซอไรด์สูง
ไตวายเรื้อรัง ทำให้ไตรกลีเซอไรด์สูง
- โรคของต่อมไร้ท่อ:
ภาวะขาดไทรอยด์ (Hypothyroidism) ทำให้โคเลสเตอรอลรวมและ LDL สูง ถ้าขาดมาก ๆ จะมีไตรกลีเซอไรด์สูงด้วย
โรคคุชชิง (Cushing’s syndrome) การที่ร่างกายมีฮอร์โมนกลูโคคอร์ติคอยด์สูงเกินไป ทำให้ตับผลิต VLDL มากขึ้น ส่งผลให้ไตรกลีเซอไรด์สูง
- โรคเบาหวานชนิดที่ 2
ภาวะดื้อต่ออินซูลินทำให้เอนไซม์ Lipoprotein lipase ทำงานลดลง ไขมันกลุ่ม Chylomicron และ VLDL เพิ่มขึ้น ส่งผลให้ไตรกลีเซอไรด์และโคเลสเตอรอลรวมสูงขึ้น
- โรคขาดอาหาร
การรับประทานอาหารน้อยหรือการดูดซึมอาหารผิดปกติทำให้ระดับไขมันในเลือดต่ำ
- การใช้ยาที่รบกวนกระบวนการสันดาปไขมัน เช่น
- ยาขับปัสสาวะกลุ่ม Thiazides
- ยาลดความดันกลุ่ม β-blockers
- ฮอร์โมน Corticosteroids, Estrogens, Progestogen
- ยาทางจิตเวช เช่น Clozapine, Olanzapine
- ยารักษาวัณโรค Rifampicin
- ยาต้านเชื้อรา Griseofulvin
- ยาต้านไวรัสเอดส์
- ยากันชัก Phenytoin, Phenobarbital
- วิตามินเอขนาดสูงที่ใช้รักษาโรคบางชนิด
- พฤติกรรมการใช้ชีวิต
- ความอ้วน อาจทำให้โคเลสเตอรอลและไตรกลีเซอไรด์สูง
- การบริโภคไขมันอิ่มตัวมาก (ไขมันจากสัตว์) ทำให้ LDL สูง
- การกินคาร์โบไฮเดรตมากเกินไปทำให้ไตรกลีเซอไรด์สูง
- ไม่ออกกำลังกาย ทำให้ไตรกลีเซอไรด์สูงและ HDL ต่ำ
- สูบบุหรี่ ทำให้ไตรกลีเซอไรด์สูงและ HDL ต่ำ
- ดื่มแอลกอฮอล์มาก ทำให้ไตรกลีเซอไรด์สูง
- ดื่มแอลกอฮอล์ในปริมาณพอเหมาะ อาจช่วยลด LDL และเพิ่ม HDL ได้
สาเหตุข้อ 2–4 เป็นภาวะทุติยภูมิ (secondary dyslipidemia) ซึ่งเกิดขึ้นภายหลังและมักแก้ไขได้ด้วยการรักษาโรคต้นเหตุ หยุดยา หรือปรับพฤติกรรมการใช้ชีวิต หากไม่สามารถแก้ไขได้จึงเข้าสู่กระบวนการควบคุมระดับไขมันในเลือดให้อยู่ในเกณฑ์ปลอดภัยระยะยาว
การตรวจไขมันในเลือด (Lipid profile)
ควรเริ่มตรวจตั้งแต่อายุ 20 ปีขึ้นไป และตรวจซ้ำทุก 5 ปี โดยต้องงดอาหาร 12–14 ชั่วโมง ยกเว้นน้ำเปล่า
ค่าที่ตรวจประกอบด้วย ไตรกลีเซอไรด์ โคเลสเตอรอลรวม LDL และ HDL
| ค่าปกติของไขมันในเลือด | mg/dL | mmol/L |
|---|
| Triglyceride | 20-150 | 0.23-1.70 |
|---|
| Total Cholesterol | 120-200 | 3.1-5.2 |
|---|
| LDL | 50-100 | 1.3-2.6 |
|---|
| HDL | 40-60 | 1.03-1.55 |
|---|
ห้องปฏิบัติการสามารถวัด Triglyceride, Total cholesterol และ HDL ได้โดยตรง แต่ LDL มักคำนวณโดยสูตร Friedewald:
LDL = โคเลสเตอรอลรวม - HDL - (ไตรกลีเซอไรด์ ÷ 5)
สูตรนี้ใช้ไม่ได้ในกรณีต่อไปนี้:
- ไตรกลีเซอไรด์ > 400 mg/dL เนื่องจากไตรกลีเซอไรด์ที่สูงไปจะทำให้ค่า VLDL (ซึ่งได้จาก ไตรกลีเซอไรด์ ÷ 5 ) สูงเกินจริง เมื่อลบออกมาจะทำให้ LDL ที่คำนวณได้ต่ำเกินจริง
- ผู้ป่วยไม่ได้อดอาหารหรือมีไคโลไมครอนในซีรั่ม (มีสีขาวขุ่น) เนื่องจากในไคโลไมครอนมีสัดส่วนของไตรกลีเซอไรด์ต่อโคเลสเตอรอลมากกว่าใน VLDL ไม่ใช่ [ไตรกลีเซอไรด์ ÷ 5] เหมือนอย่างในสมการ
- ผู้ป่วยโรคไขมันในเลือดสูงจากพันธุกรรมชนิดที่ III เพราะไขมันตัวที่สูงคือ IDL ซึ่งมีสัดส่วนของไตรกลีเซอไรด์ต่อโคเลสเตอรอลน้อยกว่าใน VLDL
- ผู้ป่วยเบาหวาน ซึ่งมีความผิดปกติของการสันดาปไตรกลีเซอไรด์ ส่งผลให้สัดส่วนของไตรกลีเซอไรด์ต่อโคเลสเตอรอลใน VLDL เปลี่ยนแปลงไป
ดังนั้น หาก TG ≥ 400 mg/dL หรือ LDL < 50 mg/dL ค่อยส่งตรวจแบบ Direct LDL ซึ่งไม่จำเป็นต้องงดอาหาร (แต่มีราคาแพงกว่า)
การควบคุมระดับไขมันในเลือด
จากการศึกษาพบว่า
- ระดับโคเลสเตอรอลรวมและ LDL สูง สัมพันธ์กับการเกิดหลอดเลือดแข็ง โรคหัวใจ และโรคหลอดเลือดสมอง
- ไตรกลีเซอไรด์สูงมาก โดยเฉพาะที่เป็นไคโลไมครอน อาจทำให้เกิดตับอ่อนอักเสบ
- ไตรกลีเซอไรด์สูงร่วมกับ HDL ต่ำ เพิ่มความเสี่ยงโรคหัวใจ โดยค่า Triglycerides/HDL > 4 มักสัมพันธ์กับ LDL ชนิด pattern B ที่เป็นอันตราย
- ถ้ามีทั้งโคเลสเตอรอลและ LDL สูง + ไตรกลีเซอไรด์สูง + HDL ต่ำ จะยิ่งเสี่ยงต่อโรคหัวใจขาดเลือดมากขึ้น
แนวทางการรักษาและเป้าหมาย
การป้องกันโรคหัวใจและหลอดเลือดทั้งแบบปฐมภูมิ (ยังไม่เกิดโรค) และทุติยภูมิ (เกิดโรคแล้ว) ใช้ค่า LDL เป็นหลักในการประเมินและติดตามการรักษา โดยมีแนวทาง ดังนี้
| การป้องกัน |
กลุ่มผู้ป่วย |
เป้าหมาย LDL (mg/dL) |
แนวทาง/ยาที่แนะนำ |
| Primary Prevention |
Familial hypercholesterolemia (FH) |
< 70 |
เริ่ม high intensity statin → เพิ่ม ezetimibe → พิจารณา PCSK9 inhibitor |
| LDL ≥ 190 mg/dL |
< 100 |
เริ่ม moderate → high intensity statin |
| อายุ ≥ 35 ปี, ความเสี่ยง 10 ปี ≥ 10% |
< 100 |
low → moderate intensity statin |
| เบาหวาน ≥ 40 ปี มีปัจจัยเสี่ยง ≥ 2 ข้อ |
< 70 |
เริ่ม statin, หากไม่ถึงเป้า → ezetimibe → PCSK9 inhibitor |
| เบาหวาน ≥ 40 ปี ไม่มีหรือมีปัจจัยเสี่ยง 1 ข้อ |
< 100 |
เริ่ม statin + ปรับพฤติกรรม, หาก LDL ≥190 → high intensity statin |
| เบาหวาน < 40 ปี ปัจจัยเสี่ยงน้อย |
< 100 (ถ้ายังสูงหลังปรับพฤติกรรม) |
เริ่ม statin หลังปรับพฤติกรรม 3–6 เดือน |
| เบาหวาน < 40 ปี ปัจจัยเสี่ยง ≥ 2 ข้อ |
< 100 |
ปรับพฤติกรรม 3–6 เดือน → statin หากยังสูง |
| โรคไตเรื้อรัง (CKD stage 3–5, eGFR < 60) |
< 100 |
low → moderate intensity statin หรือ statin + ezetimibe |
| โรคไตระยะสุดท้าย (ฟอกไต/ล้างไต) |
— |
ไม่แนะนำ statin ยกเว้นมีข้อบ่งชี้ทุติยภูมิ |
| หลังปลูกถ่ายไต |
— |
ใช้ statin ขนาดเหมาะสม โดยไม่คำนึงถึงระดับ LDL |
| Secondary Prevention |
Acute Coronary Syndrome (ACS) |
< 55 |
เริ่ม high intensity statin → เพิ่ม ezetimibe → PCSK9 inhibitor |
| Chronic Coronary Syndrome (CCS) |
< 70 (หรือ < 55 ถ้าเป็นไปได้) |
statin → ezetimibe → PCSK9 inhibitor |
| Ischemic stroke / TIA (non-cardioembolic) |
< 70 |
high intensity statin ± ezetimibe → พิจารณา PCSK9 inhibitor |
| Cardioembolic stroke |
— |
อาจให้ statin หากมีปัจจัยเสี่ยงอื่น |
| Hemorrhagic stroke |
— |
ไม่แนะนำ statin หากไม่มีข้อบ่งชี้อื่น |
สำหรับผู้ที่มีไตรกลีเซอไรด์สูงด้วย แนะนำให้ควบคุม LDL ให้ได้ตามเป้าอย่างเคร่งครัดก่อน โดยระดับไตรกลีเซอไรด์ที่เหมาะสมในแต่ละกลุ่มไม่ควรสูงเกินกว่า “ระดับ LDL เป้าหมาย + 30 mg/dL” ยกเว้นในรายที่มีไตรกลีเซอไรด์สูงเกิน 500 mg/dL ซึ่งมีความเสี่ยงต่อการเกิดตับอ่อนอักเสบ ควรเริ่มใช้ยาลดระดับไตรกลีเซอไรด์โดยทันที
สำหรับผู้ที่มีระดับ HDL ต่ำ แนะนำให้ปรับพฤติกรรมดังนี้
เลิกสูบบุหรี่ ออกกำลังกายสม่ำเสมอ ลดการบริโภคน้ำตาล และเพิ่มการรับประทานผักผลไม้ที่มีสีม่วง (เช่น ชมพู่แดง องุ่นแดง ทับทิม ลูกหว้า ลูกพลัม ราสเบอร์รี่ เชอร์รี่
กะหล่ำปลีและมะเขือม่วง หอมแดง ข้าวสีนิล ข้าวโพดม่วง มันเทศม่วง ถั่วแดง กระเจี๊ยบแดง ดอกอัญชัญ ฯลฯ)
อาหารเหล่านี้อุดมด้วยสารแอนโทไซยานิน (Anthocyanins) ซึ่งช่วยยับยั้งการเกาะตัวของเกล็ดเลือด
นอกจากนี้ควรรับประทานโปรตีนจากปลาเป็นหลัก และอาจดื่มไวน์แดงปริมาณเล็กน้อยเป็นครั้งคราว
สัดส่วนของไขมันในเลือดที่เหมาะสมคือ
Total Cholesterol / HDL < 5 และ LDL / HDL < 3.5
สรุป
ไขมันในเลือดผิดปกติเป็นปัจจัยสำคัญที่นำไปสู่โรคหัวใจและหลอดเลือด การเข้าใจกลไกของไขมันในร่างกาย ชนิดของไขมัน และสาเหตุที่ทำให้ผิดปกติ จะช่วยให้สามารถป้องกันและจัดการได้อย่างเหมาะสม การตรวจติดตามระดับไขมันอย่างสม่ำเสมอ ร่วมกับการปรับพฤติกรรม เช่น การรับประทานอาหารที่มีประโยชน์ ออกกำลังกาย เลิกบุหรี่ และควบคุมน้ำหนัก จะช่วยลดความเสี่ยงได้อย่างมีประสิทธิภาพ หากยังไม่สามารถควบคุมระดับไขมันได้ตามเป้าหมาย ควรปรึกษาแพทย์เพื่อพิจารณาการใช้ยา เช่น statin, ezetimibe หรือ PCSK9 inhibitor ตามแนวทางการรักษา