แคลเซียมในเลือดต่ำ (Hypocalcemia)
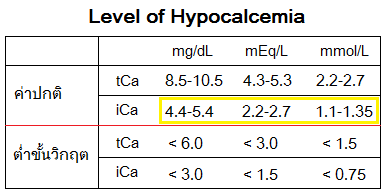
แคลเซียม (Ca2+) เป็นแร่ธาตุที่มีมากที่สุดในร่างกาย คนที่หนักประมาณ 70 กิโลกรัมมีแคลเซียมรวมราว 1.2 กิโลกรัม โดยมากกว่าร้อยละ 99 อยู่ในรูป hydroxyapatite ภายในกระดูก ส่วนที่เหลือกระจายอยู่ในเซลล์และในเลือด ทำหน้าที่สำคัญต่อกระบวนการต่าง ๆ ของร่างกาย เช่น การหดตัวของกล้ามเนื้อ การบีบตัวของหัวใจ การนำสัญญาณประสาท การหลั่งฮอร์โมน การทำงานของเอนไซม์ และการแข็งตัวของเลือด
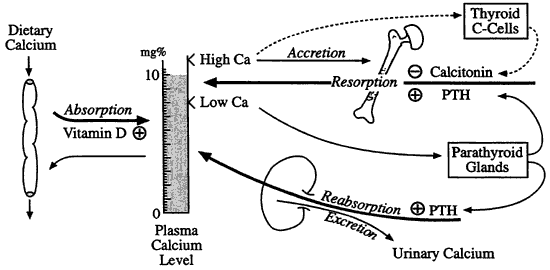
แคลเซียมที่ได้รับจากอาหารจะดูดซึมได้เพียงประมาณร้อยละ 20 โดยต้องอาศัยวิตามินดีในการช่วยดูดซึม ในร่างกายมีฮอร์โมนพาราไทรอยด์และแคลซิโทนินคอยรักษาสมดุลระดับแคลเซียมในเลือด หากระดับแคลเซียมต่ำ ฮอร์โมนพาราไทรอยด์จะกระตุ้นให้ไตดูดแคลเซียมกลับมากขึ้น พร้อมทั้งดึงแคลเซียมออกมาจากกระดูก แต่ถ้าระดับแคลเซียมสูง ฮอร์โมนแคลซิโทนินจะทำให้แคลเซียมถูกเก็บกลับเข้ากระดูกและเพิ่มการขับออกทางไต
แคลเซียมในเลือดแบ่งออกเป็น 3 ส่วน ได้แก่ แคลเซียมอิสระ (Ionized calcium, iCa2+) ประมาณร้อยละ 50 ซึ่งเป็นรูปแบบที่ร่างกายนำไปใช้ได้จริงและเป็นตัวกำหนดอาการผิดปกติ อีกประมาณร้อยละ 40 จับกับโปรตีน และอีกร้อยละ 10 จับกับอนุมูลลบหรือสารอื่น เช่น ฟอสเฟต หรือซิเตรต ซึ่งอยู่ในรูปที่ไม่ออกฤทธิ์ทางชีวภาพ
การตรวจเลือดสามารถวัดได้ทั้งแคลเซียมรวม (Total calcium, tCa) และแคลเซียมอิสระ แม้ปัจจุบันการตรวจแคลเซียมอิสระจะกระทำได้เฉพาะในศูนย์ที่มีเครื่องมือที่เหมาะสมก็ตาม ทั้งนี้ภาวะผิดปกติของแคลเซียม “จริง” จะพิจารณาจากระดับแคลเซียมอิสระเป็นหลัก
ภาวะแคลเซียมในเลือดต่ำเทียม (False hypocalcemia)
สัดส่วนแคลเซียมอิสระสามารถเปลี่ยนแปลงตามสภาวะของเลือด เช่น เมื่อโปรตีนในเลือดต่ำ หรือเลือดเป็นกรด ร่างกายจะมีแคลเซียมอิสระมากขึ้น แม้ระดับแคลเซียมรวมจะดูต่ำก็ตาม ผู้ป่วยเรื้อรังหรือผู้ป่วยหนักที่มีภาวะเหล่านี้จึงมักไม่แสดงอาการของภาวะแคลเซียมต่ำ ลักษณะเช่นนี้เรียกว่า “ภาวะแคลเซียมในเลือดต่ำเทียม”
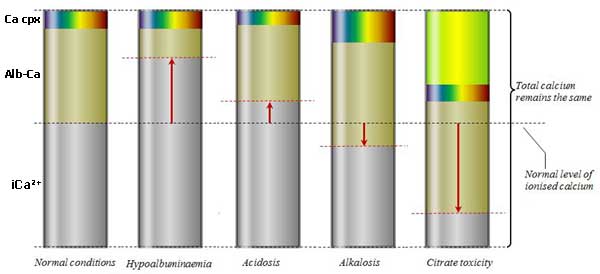
ในทางกลับกัน หากโปรตีนในเลือดสูง เลือดเป็นด่าง มีกรดไขมันอิสระสูง หรือมีอนุมูลลบจำนวนมาก เช่น ฟอสเฟต รวมถึงการได้รับยาที่สามารถจับแคลเซียมได้ (เช่น เฮพาริน หรือ Foscarnet) แคลเซียมจะจับกับโปรตีนและอนุมูลเหล่านี้มากขึ้น ทำให้ระดับแคลเซียมอิสระลดลง แม้ค่าของแคลเซียมรวมจะยังอยู่ในเกณฑ์ปกติ
สภาวะของเลือดที่กล่าวมาทั้งหมดนี้ “ไม่ทำให้ค่าของแคลเซียมรวมเปลี่ยนแปลง”1 ค่าของแคลเซียมรวมจะเปลี่ยนก็ต่อเมื่อมีโรคหรือภาวะที่กระทบสมดุลแคลเซียมโดยตรง ซึ่งจะอธิบายในส่วนถัดไป
ในยุคที่ยังไม่มีการวัดแคลเซียมอิสระโดยตรง แพทย์ต้องคำนวณประมาณค่าจากแคลเซียมรวมหารสอง พร้อมสูตรแก้ไขในกรณีที่โปรตีนต่ำ3 เพื่อให้ผลใกล้เคียงความจริงมากที่สุด สูตรได้แก่
Estimated iCa (mg/dL) = (tCa in mg/dL + [0.8 x (4.0 - Albumin in g/dL)]) / 2
iCa (at pH 7.4) = iCa x (1- 0.53 x [7.40 - pH])
อาการของภาวะแคลเซียมในเลือดต่ำ
เมื่อระดับแคลเซียมอิสระลดลง ร่างกายจะมีอาการชาตามใบหน้า มือ และเท้า เป็นตะคริวบ่อย โดยเฉพาะที่นิ้วมือและนิ้วเท้าที่มักจีบเข้าหากัน หากเกิดกับกล่องเสียงอาจหายใจลำบากได้ ผู้ป่วยบางรายมีความดันโลหิตต่ำ หากเป็นเรื้อรังอาจมีอาการคล้ายโรคทางระบบประสาท เช่น ซึมเศร้า ความจำลดลง หรือสับสนในรายที่ขาดมาก อาจมีอาการไวต่อการกระตุ้นจนถึงขั้นชัก บางรายพบจอประสาทตาบวม (papilledema) และอาจเกิดภาวะหัวใจล้มเหลวร่วมด้วย
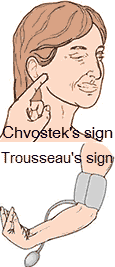
อาการแสดงที่ตรวจพบได้คือ
- Chvostek's sign การใช้นิ้วเคาะที่เส้นประสาทใบหน้า (facial nerve) ใกล้รูหู ขณะให้ผู้ป่วยอ้าปากเล็กน้อย หากมีการกระตุกของกล้ามเนื้อใบหน้าด้านที่เคาะ แสดงถึงความไวของเส้นประสาทในภาวะแคลเซียมต่ำ
- Trousseau's sign การพันผ้าวัดความดันที่แขนโดยเพิ่มแรงดันสูงกว่าความดันค่าบนราว 20 mmHg ค้างไว้ 5 นาที ทำให้แขนขาดเลือดชั่วคราว ผู้ป่วยที่มีแคลเซียมต่ำจะเกิดลักษณะมือจีบ งอข้อมือ งอข้อสนับมือ เหยียดนิ้ว และนิ้วโป้งงอเข้าหานิ้วชี้กับนิ้วกลาง
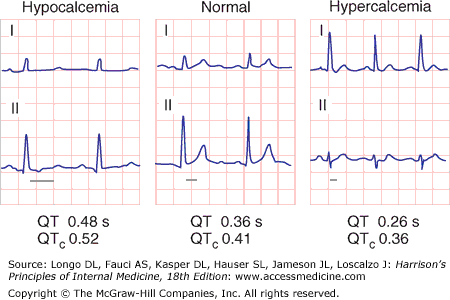
- QT prolongation ในคลื่นไฟฟ้าหัวใจพบช่วง QT ยาวขึ้น ซึ่งเพิ่มความเสี่ยงต่อภาวะหัวใจเต้นผิดจังหวะแบบ Torsade de pointes ซึ่งเป็นภาวะอันตราย
สาเหตุของการขาดแคลเซียม
สมดุลของแคลเซียมในเลือดถูกควบคุมโดยฮอร์โมนพาราไทรอยด์ ฮอร์โมนแคลซิโทนิน ระดับวิตามินดีในรูปแอ็คทีฟ และการทำงานของไต ดังนั้น สาเหตุของภาวะแคลเซียมต่ำในเลือดจึงสามารถจัดกลุ่มได้ดังนี้
- การขาดฮอร์โมนพาราไทรอยด์ (Hypoparathyroidism) ↓Ca, ↑P, ↓PTH ซึ่งอาจเกิดจาก
- การผ่าตัดต่อมไทรอยด์ เพราะต่อมพาราไทรอยด์แปะอยู่ด้านหลังต่อมไทรอยด์ ภาวะแคลเซียมต่ำหลังผ่าตัดจึงพบได้บ่อย แต่ส่วนใหญ่เป็นเพียงชั่วคราว ตั้งแต่ช่วง 24 ชั่วโมงหลังผ่าตัดจนถึง 2–3 ปี ส่วนภาวะขาดถาวรพบประมาณ 3% ในมือของศัลยแพทย์เชี่ยวชาญ
- การผ่าตัดต่อมพาราไทรอยด์ ที่ทำงานมากเกินไปหรือมีเนื้องอก
- การฉายรังสีบริเวณคอหรือใบหน้า รวมถึงการกลืนน้ำแร่ปริมาณมากเพื่อรักษาคอพอกเป็นพิษ
- ต่อมพาราไทรอยด์ฝ่อมาแต่กำเนิด อาการจะแสดงตั้งแต่เด็ก
- ภูมิคุ้มกันทำลายต่อมพาราไทรอยด์ แม้พบไม่บ่อยแต่เป็นสาเหตุที่เป็นไปได้
- การดื้อต่อฮอร์โมนพาราไทรอยด์ (Pseudohypoparathyroidism) ↓Ca, ↑P, PTH ไม่ต่ำ เกิดจากไตไม่ตอบสนองต่อฮอร์โมนพาราไทรอยด์ เนื่องจากยีน GNAS ผิดปกติ เด็กมักเริ่มมีอาการเมื่ออายุ 3–8 ปี เช่น ตะคริวเรื้อรัง ปากชาหรือนิ้วชาบ่อย ผมแห้ง เล็บเปราะ ผิวหนังลอก ต้อกระจก หรืออาจมีอาการชักหากแคลเซียมต่ำมาก หากเป็นตะคริวที่กล่องเสียงจะมีเสียงหายใจดังและหายใจลำบาก ภาวะนี้มีหลายชนิด

ɫ AHO คือกลุ่มความผิดปกติของกระดูก ผู้ป่วยมักอ้วน เตี้ย หน้ากลม นิ้วสั้น ฟันขึ้นช้า กระดูกบาง อาจมีปุ่มกระดูกใต้ผิวหนัง มีหินปูนเกาะใน basal ganglion ของสมอง และอาจมีภาวะสติปัญญาบกพร่องร่วมด้วย
ɫɫ Pseudopseudohypoparathyroidism คือ Type Ia ที่ได้รับยีนผิดปกติมาจากบิดาเท่านั้น (เพราะการควบคุมสมดุลแคลเซียมของไตขึ้นกับยีน GNAS จากมารดา) ผู้ป่วยจึงแสดงลักษณะภายนอกแบบ AHO แต่ระดับแคลเซียม ฟอสฟอรัส พาราไทรอยด์ รวมถึง cAMP ในปัสสาวะยังคงปกติ
- การขาดวิตามินดี (Vitamin D deficiency and dependency) ↓Ca, ↓P อาจเกิดจาก
- รับประทานอาหารที่มีวิตามินดีน้อย เช่น น้ำมันปลา นม ไข่แดง เนย
- ลำไส้ดูดซึมสารอาหารไม่ได้
- ไม่ได้รับแสงแดดเพียงพอ
- ได้รับยาที่ลดเมตาบอลิซึมของวิตามินดี เช่น Phenytoin, Phenobarbital, Rifampin
- โรคกระดูกอ่อนในเด็ก (Vitamin D–dependent rickets)
- โรคไต ↓Ca, ↑P เช่น
- Renal tubular acidosis ทำให้เสียแคลเซียมออกทางปัสสาวะ
- ภาวะไตวาย ไตไม่สามารถเปลี่ยนวิตามินดีเป็น 1,25(OH)2D ซึ่งเป็นรูปแอ็คทีฟได้ ทำให้ลำไส้ดูดซึมแคลเซียมน้อยลง อีกทั้งฟอสเฟตที่คั่งในเลือดจากไตวายจะจับกับแคลเซียม ทำให้ระดับแคลเซียมอิสระลดลง
- สาเหตุอื่น ๆ เช่น
- การขาดแมกนีเซียม ทำให้พาราไทรอยด์หลั่งลดลงและทำให้ไตดื้อต่อฮอร์โมน ส่งผลให้ระดับแคลเซียมต่ำลง การรักษาต้องแก้ทั้งแมกนีเซียมและแคลเซียม
- ตับอ่อนอักเสบเฉียบพลัน ไขมันที่รั่วเข้าลำไส้จะจับแคลเซียมไว้ ทำให้ดูดซึมไม่ได้
- Hungry bone syndrome พบหลังผ่าตัดต่อมพาราไทรอยด์หรือหลังผ่าตัดเปลี่ยนไต
- มะเร็งต่อมไทรอยด์ที่สร้างฮอร์โมน Calcitonin ซึ่งทำหน้าที่ลดระดับแคลเซียมในเลือด
- ภาวะช็อกจากการติดเชื้อ (Septic shock) ทำให้พาราไทรอยด์หลั่งลดลง และยับยั้งการเปลี่ยนวิตามินดีเป็นรูปแอ็คทีฟ
- ภาวะฟอสเฟตสูง ทำให้เอนไซม์ 1-alpha-hydroxylase ทำงานลดลง จึงไม่สามารถสร้างวิตามินดีรูปแอ็คทีฟได้
- การให้เลือดจำนวนมาก เนื่องจากสารซิเตรตในเลือดจับแคลเซียม ทำให้ Ionized calcium ลดลง
- การฉีด Gadolinium ระหว่างทำ MRI ซึ่งอาจลดระดับ Ionized calcium ชั่วคราว
- การใช้ EDTA เพื่อขจัดพิษโลหะหนัก เช่น ตะกั่ว ปรอท เพราะ EDTA จับแคลเซียมทำให้ระดับแคลเซียมอิสระลดลง
แนวทางการวินิจฉัย
หากไม่มีสาเหตุเฉียบพลันที่ทำให้แคลเซียมลดลง เช่น เลือดเป็นด่าง ตับอ่อนอักเสบเฉียบพลัน การได้รับเลือดจำนวนมาก หรือภาวะช็อกจากการติดเชื้อ ขั้นแรกควรประเมินระดับโปรตีนในเลือด หากผิดปกติให้ตรวจ Ionized calcium (หรือคำนวณแทนหากไม่สามารถตรวจได้) ภาวะแคลเซียมต่ำหมายถึง Ionized calcium < 4.4 mg/dL เมื่อยืนยันว่าต่ำจริงแล้วให้ตรวจการทำงานของไต ระดับฟอสฟอรัส และแมกนีเซียม
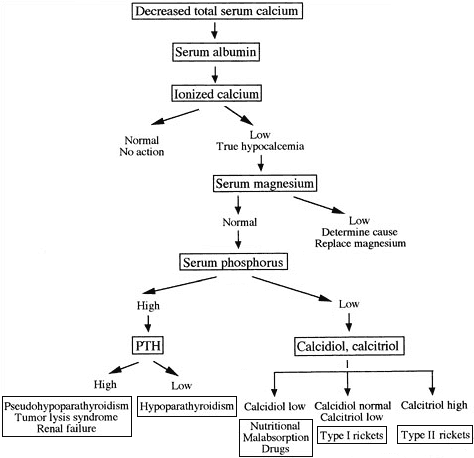 ไตวายเป็นสาเหตุที่พบบ่อยที่สุด โดยผู้ป่วยจะมีแคลเซียมต่ำ ฟอสฟอรัสสูง และพาราไทรอยด์สูง (ซึ่งมักไม่จำเป็นต้องตรวจเพิ่มเติม)
ไตวายเป็นสาเหตุที่พบบ่อยที่สุด โดยผู้ป่วยจะมีแคลเซียมต่ำ ฟอสฟอรัสสูง และพาราไทรอยด์สูง (ซึ่งมักไม่จำเป็นต้องตรวจเพิ่มเติม)
ภาวะแมกนีเซียมต่ำแม้พบไม่บ่อย แต่สามารถตรวจพบได้ง่ายจากแล็บพื้นฐาน หากแมกนีเซียมปกติให้ประเมินระดับฟอสฟอรัสต่อไป
- หากฟอสฟอรัสสูงและไตทำงานปกติ ควรตรวจระดับฮอร์โมนพาราไทรอยด์เพื่อตรวจว่าผู้ป่วยมีภาวะขาดหรือดื้อต่อฮอร์โมน
- หากฟอสฟอรัสต่ำ มักบ่งชี้ภาวะขาดวิตามินดี ควรตรวจระดับ 25(OH)D (Calcidiol) และ 1,25(OH)2D (Calcitriol) เพื่อแยกชนิดของการขาดวิตามินดี
วิตามินดี 2 และ 3 เมื่อเข้าสู่ร่างกายจะถูกเปลี่ยนที่ตับให้เป็น 25(OH)D (Calcidiol) ซึ่งยังไม่แอ็คทีฟ จากนั้นเอนไซม์ 1α-hydroxylase ในไตจะเปลี่ยนเป็น 1,25(OH)2D (Calcitriol) ซึ่งเป็นรูปแอ็คทีฟ ทำหน้าที่กระตุ้นการดูดซึมแคลเซียมที่ลำไส้ ช่วยการทำงานของไต และควบคุมสมดุลแร่ธาตุในกระดูก
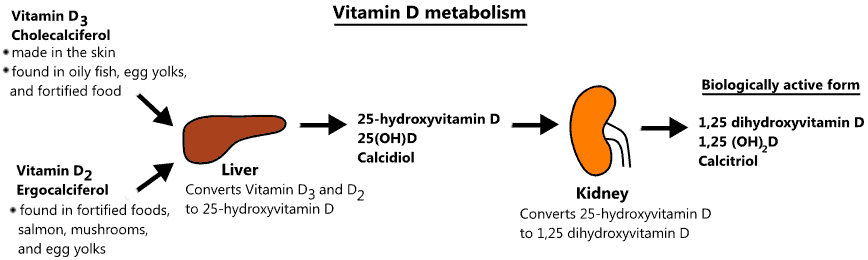
- หาก Calcidiol ต่ำ แสดงว่าร่างกายมีสารตั้งต้นไม่เพียงพอ เช่น ขาดอาหาร ไม่โดนแดด หรือได้รับยาที่ยับยั้งการดูดซึม/เมตาบอลิซึมของวิตามินดี
- หาก Calcidiol ปกติ แต่ Calcitriol ต่ำ แสดงว่าขาดเอ็นไซม์ในไต หรือมีพยาธิสภาพที่รบกวนการสร้างวิตามินดีรูปแอ็คทีฟ (Type I vitamin D dependent rickets)
- หาก Calcitriol สูง แสดงว่าร่างกายดื้อต่อวิตามินดี (Type II vitamin D dependent rickets)
โรคกระดูกอ่อนทั้งสองชนิดนี้แสดงอาการตั้งแต่ยังเล็ก เด็กที่มีความผิดปกติของกระดูกและฟันแล้ว ควรทำเอกซเรย์กระดูกเชิงกราน การดูกต้นขา และกระดูกซี่โครง เพื่อแยกโรคกระดูกอ่อนออกจากมะเร็งกระดูก รวมทั้งประเมินระดับสติปัญญาของเด็กเพื่อดูว่าจะต้องส่งเอกซเรย์คอมพิวเตอร์สมองด้วยหรือไม่
แนวทางการรักษา
ภาวะแคลเซียมในเลือดต่ำส่วนใหญ่มักมีระดับลดลงเพียงเล็กน้อยและผู้ป่วยไม่แสดงอาการ ในกรณีนี้มักให้แคลเซียมเสริมในรูปแบบรับประทาน ขนาด 1–3 กรัม/วัน (ในเด็กประมาณ 500 mg/kg/วัน) พร้อมทั้งสืบหาสาเหตุของความผิดปกติไปด้วย แต่หากระดับแคลเซียมลดลงมาก (Total calcium < 7.2 mg/dL หรือ Ionized calcium < 1 mmol/L) หรือมีอาการผิดปกติใด ๆ ควรให้แคลเซียมทางหลอดเลือดดำอย่างช้า ๆ และมักจำเป็นต้องรับการดูแลต่อในโรงพยาบาล
แคลเซียมที่ให้เข้าหลอดเลือดมักอยู่ในรูปสารละลายแคลเซียมกลูโคเนต 10% ซึ่งจัดเป็น “ยาอันตราย” การให้เร็วหรือมากเกินไปอาจทำให้หัวใจหยุดเต้นได้ อีกทั้งต้องระมัดระวังเป็นพิเศษในผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะ ผู้ที่รับประทานดิจ็อกซิน ผู้ป่วยโรคตับ โรคไต หรือหัวใจล้มเหลว ดังนั้นจึงควรใช้เฉพาะในรายที่จำเป็นจริง ๆ เท่านั้น
การให้แคลเซียมทางหลอดเลือดดำสามารถทำได้โดยการฉีดช้า ๆ ขนาดครั้งละ 10 ml (สารละลาย 10% Calcium gluconate 10 ml มีแคลเซียม 93 mg) ใช้เวลาฉีดประมาณ 5 นาที หากอาการยังไม่ดีขึ้นภายใน 15 นาทีจึงให้ซ้ำอีกเข็มหนึ่ง หากอาการดีขึ้นแล้วสามารถเปลี่ยนเป็นยารับประทานต่อได้ แต่หากให้ครบ 2 เข็มแล้วยังไม่มีการเปลี่ยนแปลง ควรให้แบบหยดต่อเนื่อง โดยผสม 10% Calcium gluconate 50–100 ml (465–930 mg) ในน้ำเกลือ D5W หรือ NSS ปริมาตร 1000 ml แล้วหยดในอัตรา 0.5–1.5 mg/kg/hr นาน 12–24 ชั่วโมง ระหว่างนี้ควรตรวจระดับแคลเซียมในเลือดซ้ำทุก 4–6 ชั่วโมงจนกลับสู่ระดับปกติจึงหยุดการให้ยา
ระหว่างที่หยดยา ควรหลีกเลี่ยงการให้ Sodium bicarbonate หรือ Ceftriaxone ในเส้นเดียวกัน เพราะอาจเกิดการตกตะกอนของยาได้
ในผู้ป่วยที่มีภาวะเลือดเป็นด่าง (pH > 7.45) ควรตระหนักว่าสัดส่วนของแคลเซียมอิสระจะลดลง แม้ว่าระดับแคลเซียมรวมอาจยังปกติ หากไม่สามารถตรวจ Ionized calcium ได้ ควรพิจารณาจากอาการ เช่น กล้ามเนื้ออ่อนแรง ความดันโลหิตต่ำ อาการชา เป็นตะคริว หรือดู QT prolongation ในคลื่นไฟฟ้าหัวใจ หากพบอย่างใดอย่างหนึ่งควรให้แคลเซียมชดเชยไว้ก่อน เพราะภาวะเลือดเป็นด่างมักใช้เวลาปรับตัวกลับสู่สมดุลช้าพอสมควร
ในกรณีที่ไม่สามารถแก้ไขสาเหตุของภาวะแคลเซียมในเลือดต่ำได้ ผู้ป่วยอาจจำเป็นต้องได้รับแคลเซียมร่วมกับวิตามินดีเสริมไปตลอดชีวิต
สรุป
ภาวะแคลเซียมในเลือดต่ำจริง คือ ระดับแคลเซียมอิสระลดลง ซึ่งเกิดจากการขาดหรือดื้อฮอร์โมนพาราไทรอยด์ การขาดวิตามินดี ไตวาย รวมถึงโรคเฉียบพลันหรือยาบางชนิด ส่วนภาวะแคลเซียมในเลือดต่ำเทียม เกิดจากความเปลี่ยนแปลงของโปรตีนหรือภาวะเป็นกรด-ด่างของเลือด การวินิจฉัยภาวะนี้จึงควรใช้ค่าแคลเซียมอิสระเป็นหลัก ตามด้วยการตรวจหน้าที่ไต ฟอสฟอรัส และแมกนีเซียม ก่อนแยกสาเหตุโดยดูฮอร์โมนพาราไทรอยด์และระดับวิตามินดีในรูปต่าง ๆ
การรักษาขึ้นกับความรุนแรง หากระดับต่ำไม่มากมักใช้วิธีเสริมแคลเซียมรับประทานร่วมกับการหาสาเหตุ แต่ถ้ามีอาการหรือค่าต่ำมากจำเป็นต้องให้แคลเซียมทางหลอดเลือดภายใต้การดูแลอย่างใกล้ชิด สุดท้าย หากสาเหตุแก้ไขไม่ได้ ผู้ป่วยจะต้องได้รับแคลเซียมและวิตามินดีทดแทนระยะยาว
บรรณานุกรม
- "Factors Influencing the Concentration of Ionised Calcium" [ระบบออนไลน์]. แหล่งที่มา Deranged Physiology (30 พฤศจิกายน 2568).
- Payne, R. B., et al. 1973. "Interpretation of serum calcium in patients with abnormal serum proteins." [ระบบออนไลน์]. แหล่งที่มา British medical journal 4.5893 (1973): 643. (30 พฤศจิกายน 2568).
- "Correction of Ionised Calcium for PH" [ระบบออนไลน์]. แหล่งที่มา Deranged Physiology (30 พฤศจิกายน 2568).
- Lewis James L III. "Hypocalcemia." [ระบบออนไลน์]. แหล่งที่มา MSD Manual. (30 พฤศจิกายน 2568).
- "Hypocalcaemia." [ระบบออนไลน์]. แหล่งที่มา Wikipedia (30 พฤศจิกายน 2568).
- Noel Sturm. "Calcium Homeostasis / PTH / Vitamin D." [ระบบออนไลน์]. แหล่งที่มา chemistry.gravitywaves.com. (30 พฤศจิกายน 2568).
- Goldstein David A. 1990. "Chapter 143 Serum Calcium." [ระบบออนไลน์]. แหล่งที่มา Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition. (30 พฤศจิกายน 2568).