โพแทสเซียมในเลือดต่ำ (Hypokalemia)
โพแทสเซียม (K) เป็นแร่ธาตุสำคัญที่อยู่ภายในเซลล์เป็นส่วนใหญ่ โดยมีเพียงราว 2% ที่อยู่ในเลือด หน้าที่หลักของโพแทสเซียมคือควบคุมออสโมลาริตี้ของเซลล์ ช่วยให้กล้ามเนื้อหดตัวอย่างเหมาะสม สนับสนุนการนำกระแสประสาท และรักษาความต่างศักย์ระหว่างในและนอกเซลล์ นอกจากนี้ยังช่วยให้ร่างกายปรับสมดุลเมื่อมีสารบางชนิดสูงหรือต่ำผิดปกติ
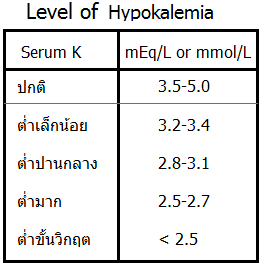
ค่าปกติของโพแทสเซียมในเลือดคือ 3.5–5.0 mEq/L แต่การลดลงทุก 1 mEq/L มักสะท้อนถึงการลดลงของโพแทสเซียมในร่างกายมากถึง 200–400 mEq ทั้งนี้ ระดับโพแทสเซียมในเลือดเป็นเพียงค่าประเมินเชิงอ้อม เพราะเราไม่สามารถตรวจโพแทสเซียมภายในเซลล์ได้โดยตรง
โพแทสเซียมเคลื่อนเข้าออกเซลล์ได้ง่ายตามสภาวะแวดล้อม โดยอินสุลิน, การกระตุ้นตัวรับเบต้า (Beta-adrenergic activity), และสภาพเป็นด่างในเลือดจะพาโพแทสเซียมเข้าเซลล์ ขณะที่ยาต้านตัวรับเบต้า (Beta-blockers), ยากระตุ้นตัวรับอัลฟา (Alpha-agonists), และสภาพเป็นกรดในเลือดจะดึงโพแทสเซียมออกมาจากเซลล์ ดังนั้นระดับโพแทสเซียมในเลือดจึงขึ้นลงได้ตลอดเวลา
แหล่งอาหารที่ให้โพแทสเซียมมาก ได้แก่ ผลไม้ ถั่ว ผักใบเขียว มันเทศ เห็ด นม และเนื้อสัตว์ ผู้ใหญ่ต้องการโพแทสเซียมประมาณ 60–130 mEq ต่อวัน หากรับประทานมากเกินไป ฮอร์โมนอัลโดสเตอโรนจะกระตุ้นให้ไตขับโพแทสเซียมออกอย่างรวดเร็ว แต่ถ้ารับประทานน้อย หรือสูญเสียจากการท้องเสีย ท่อไตจะยังไม่สามารถเก็บโพแทสเซียมกลับได้ทันที ต้องใช้เวลาหลายวัน ระหว่างนั้นร่างกายต้องดึงโพแทสเซียมออกจากเซลล์มาใช้
ท่อไตจะเก็บโพแทสเซียมกลับได้ก็ต่อเมื่อมีน้ำและโซเดียมในปัสสาวะเพียงพอ และแม้จะเก็บกลับอย่างเต็มที่แล้ว ปัสสาวะยังคงมีโพแทสเซียมอย่างน้อย 10 mEq/L เสมอ จึงไม่น่าแปลกที่ภาวะโพแทสเซียมต่ำพบได้บ่อยกว่าภาวะโพแทสเซียมสูง
เมื่อร่างกายมีโพแทสเซียมต่ำกว่า 3.5 mEq/L อาจเกิดอาการกล้ามเนื้ออ่อนแรง เป็นตะคริว ท้องอืด ลำไส้เคลื่อนไหวน้อย ความดันโลหิตต่ำ หรือหัวใจเต้นผิดจังหวะ หากโพแทสเซียมต่ำมากอาจทำให้กล้ามเนื้อหายใจอ่อนแรงจนหายใจลำบาก และหากต่ำต่อเนื่องเป็นเวลานาน ไตจะเสียความสามารถในการดูดน้ำกลับ ทำให้ปัสสาวะออกมากและกระหายน้ำตลอดเวลา
ภาวะโพแทสเซียมในเลือดต่ำเทียม (False hypokalemia)
ภาวะนี้พบได้ในผู้ป่วยมะเร็งเม็ดเลือดขาวที่มีจำนวนเม็ดเลือดขาวสูงมาก (> 100,000/cumm) หากเก็บตัวอย่างเลือดไว้ที่อุณหภูมิห้องนานเกินไป โพแทสเซียมในพลาสมาจะเคลื่อนเข้าสู่เซลล์เม็ดเลือด ทำให้ค่าโพแทสเซียมในซีรั่มต่ำกว่าความเป็นจริง
สาเหตุของการขาดโพแทสเซียม
ภาวะโพแทสเซียมต่ำเกิดขึ้นได้จากหลายสาเหตุ ได้แก่
- รับประทานไม่เพียงพอ เนื่องจากร่างกายไม่สามารถสะสมโพแทสเซียมไว้ใช้ได้นาน จึงจำเป็นต้องรับประทานให้เพียงพอในแต่ละวัน
- สูญเสียออกไปมาก
- เสียจากทางเดินอาหารหรือผิวหนัง เช่น ท้องเสีย อาเจียน มีท่อระบายจากทางเดินอาหาร เสียเหงื่อมาก
- เสียทางไต เช่น
- ใช้ยาขับปัสสาวะชนิดไม่สงวนโพแทสเซียม หรือยาอื่นที่มีพิษต่อไต เช่น Amphotericin B, Carbenicillin, Penicillin ขนาดสูง และ Theophylline ขนาดสูง
- มีภาวะแมกนีเซียมในเลือดต่ำ
- มีความผิดปกติทางพันธุกรรมที่ทำให้ไตขับโพแทสเซียมมากกว่าปกติ เช่น Bartter syndrome, Gitelman syndrome, Liddle syndrome
- มีโรคไตที่ทำให้การดูดแร่ธาตุกลับเสียไป เช่น Renal tubular acidosis, Fanconi syndrome
- โรค/ภาวะที่เพิ่มฮอร์โมนกลูโคคอร์ติคอยด์ เช่น Cushing syndrome, Congenital adrenal hyperplasia, หรือการได้รับยาสเตียรอยด์
- โรค/ภาวะที่เพิ่มฮอร์โมนอัลโดสเตอโรน (Hyperaldosteronism)
- โรค/ภาวะที่เพิ่มเรนิน เช่น Renin-secreting tumors, Renovascular hypertension, Malignant hypertension, Pheochromocytoma
- โพแทสเซียมเคลื่อนเข้าเซลล์มากผิดปกติ เช่น หลังได้รับอินสุลินหรือยารักษาหอบหืดใหม่ ๆ, ภาวะไทรอยด์เป็นพิษชนิดมีอัมพาตเป็นพัก (Thyrotoxic periodic paralysis), หรือโรค Familial periodic paralysis
แนวทางการวินิจฉัย
จะเห็นได้ว่าโรคที่ทำให้ไตเสียความสามารถในการเก็บโพแทสเซียมกลับมีมากมาย แม้สาเหตุส่วนใหญ่ของการขาดโพแทสเซียมคือ ท้องเสีย อาเจียน และได้รับยาขับปัสสาวะ ซึ่งทราบได้จากประวัติอยู่แล้ว แต่บ่อยครั้งที่สาเหตุมีมากกว่าหนึ่งข้อ การประเมินตามขั้นตอนและตรวจให้ครบก่อนรักษาจะช่วยให้ไม่ตกหล่นภาวะ/โรคที่เกิดร่วม เพราะเมื่อให้โพแทสเซียมชดเชยไปแล้ว โอกาสที่โรคต้นเหตุจะแสดงอาการโพแทสเซียมในเลือดต่ำให้เห็นอีกอาจไม่มีอีกเลย
- แยกภาวะโพแทสเซียมต่ำเทียม โดยดูปริมาณเม็ดเลือดขาว และตำแหน่งที่เจาะเลือดว่าอยู่เหนือเส้นให้น้ำเกลือหรือไม่ หากไม่แน่ใจให้ดูลักษณะของ T wave และ U wave ในคลื่นไฟฟ้าหัวใจช่วยยืนยัน
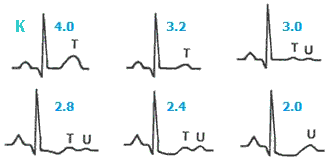 ในภาวะขาดโพแทสเซียม T wave จะค่อย ๆ เตี้ยลง กลายเป็น biphasic และอาจหายไปในที่สุด ขณะเดียวกัน U wave ซึ่งปกติไม่ค่อยเห็นจะเด่นชัดขึ้นเรื่อย ๆ จนเมื่อ T wave หายไป U wave จะดูคล้าย T wave ที่ยืดออกเหมือนมี QT prolongation
ในภาวะขาดโพแทสเซียม T wave จะค่อย ๆ เตี้ยลง กลายเป็น biphasic และอาจหายไปในที่สุด ขณะเดียวกัน U wave ซึ่งปกติไม่ค่อยเห็นจะเด่นชัดขึ้นเรื่อย ๆ จนเมื่อ T wave หายไป U wave จะดูคล้าย T wave ที่ยืดออกเหมือนมี QT prolongation
นอกจากนี้ ภาวะโพแทสเซียมต่ำยังอาจทำให้เกิด PVCs, PACs, ภาวะหัวใจเต้นผิดจังหวะแบบอื่น ๆ หรือบางรายอาจเป็น AV block โดยเฉพาะผู้ป่วยที่ใช้ Digoxin จะเสี่ยงต่อ AV block ได้ง่าย แม้ระดับโพแทสเซียมจะต่ำเพียงเล็กน้อย
- แยกภาวะที่โพแทสเซียมเคลื่อนเข้าเซลล์ชั่วคราว เช่น มีการให้อินสุลินหรือ β2 agonists ก่อนเจาะเลือด, มีภาวะ metabolic alkalosis, หรือมีโรคที่กระตุ้น β-adrenergic receptor เช่น ไทรอยด์เป็นพิษ, Pheochromocytoma โดยดูชีพจร ความดันโลหิต และภาวะกรด-ด่างในเลือดเป็นหลัก
ในกรณีเหล่านี้ระดับโพแทสเซียมมักไม่ต่ำมาก และเมื่อภาวะกระตุ้นหายไป เมื่อตรวจซ้ำค่ามักกลับสู่ปกติ
- แยกสาเหตุของการขาดโพแทสเซียมจริง
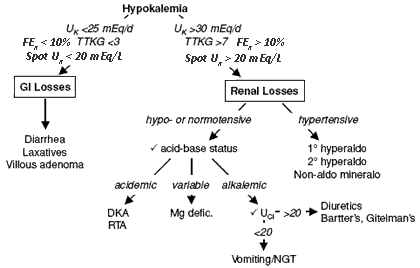
3.1 วัดปริมาณโพแทสเซียมในปัสสาวะ (UK) เพื่อดูว่ามีการสูญเสียโพแทสเซียมออกทางไตหรือไม่ หากขับออก < 25 mEq/วัน แสดงว่าไม่ได้เสียจากไต ส่วนใหญ่เกิดจากได้รับไม่เพียงพอหรือเสียจากทางเดินอาหาร แต่หาก > 30 mEq/วัน ไม่ได้หมายความว่าผิดปกติที่ไตเสมอไป เพราะท่อไตจำเป็นต้องมีน้ำและโซเดียมเพียงพอจึงจะเก็บโพแทสเซียมกลับได้ หากร่างกายขาดน้ำ ไตก็อาจเก็บโพแทสเซียมกลับไม่ได้แม้ระดับในเลือดจะต่ำก็ตาม ดังนั้นต้องประเมินภาวะน้ำในร่างกายควบคู่ โดยดูริมฝีปาก ผิวหนัง ชีพจร ความดันโลหิต และค่า BUN, Cr, Hct
การเก็บปัสสาวะ 24 ชั่วโมงไม่นิยมเพราะล่าช้า จึงมักใช้ Spot UK, ค่า FEK (Fractional Excretion of Potassium) หรือ TTKG (Transtubular Potassium Gradient) แทน โดย
FEK = [UK/SK] / [UCr/SCr] x 100
TTKG = [UK/SK] / [UOsm/SOsm]
ในภาวะโพแทสเซียมต่ำ
– ถ้า Spot UK < 20 mEq/L หรือ FEK < 10% หรือ TTKG < 3 → ไตเก็บโพแทสเซียมได้ปกติ
– ถ้า Spot UK > 20 mEq/L หรือ FEK > 10% หรือ TTKG > 7 → มีการเสียโพแทสเซียมออกทางไต
3.2 วัดความดันโลหิตเพื่อแยกสาเหตุที่ทำให้ไตขับโพแทสเซียมมากผิดปกติ
หากความดันโลหิตสูง แสดงว่าอาจมีภาวะดังต่อไปนี้
- ฮอร์โมนอัลโดสเตอโรนสูง (Hyperaldosteronism)
- ฮอร์โมนกลูโคคอร์ติคอยด์สูง (Cushing syndrome, Congenital adrenal hyperplasia)
- เรนินสูง (Renovascular hypertension)
- Liddle syndrome (โรคทางพันธุกรรมที่มีความผิดปกติของ epithelial sodium channel (ENaC) ทำให้ไต ต่อมเหงื่อ และปอด ดูด Na กลับ ขับ K ออกมาก ผู้ป่วยจะมีความดันโลหิตสูงชนิดที่มี renin และ aldosterone ต่ำ)
3.3 หากความดันโลหิตไม่สูง ให้ดูภาวะกรด-ด่าง
- เลือดเป็นกรด → อาจเป็น Renal tubular acidosis, Diabetic ketoacidosis, หรือผลจากยา Acetazolamide
- เลือดเป็นกลาง → อาจเกิดจากแมกนีเซียมต่ำ หรือยาที่เป็นพิษต่อไต
3.4 หากเลือดเป็นด่าง (มักพบร่วมกับภาวะขาดน้ำ) ให้ประเมิน Spot Urine Cl
- < 20 mEq/L → น้ำและโซเดียมไม่เพียงพอ ไตจึงไม่สามารถเก็บโพแทสเซียมกลับได้ การสูญเสียโพแทสเซียมจึงมาจากสาเหตุอื่น
- > 20 mEq/L → มักเกิดจากยาขับปัสสาวะ หรือโรคพันธุกรรมที่ทำให้ไตสูญเสียโพแทสเซียม เช่น Bartter syndrome, Gitelman syndrome
สรุปการวินิจฉัยภาวะโพแทสเซียมในเลือดต่ำต้องวัดชีพจร ความดันโลหิต และส่งตรวจ Urine K, Cl, Serum Magnesium, Serum electrolytes, น้ำตาลในเลือด ก่อนเริ่มรักษา
แนวทางการรักษา
การรักษาภาวะโพแทสเซียมในเลือดต่ำประกอบด้วย 2 ส่วนสำคัญ คือ การให้โพแทสเซียมชดเชย และ การรักษาสาเหตุที่ทำให้เกิดภาวะดังกล่าว การดูแลทั้งสองส่วนพร้อมกันจะช่วยให้ระดับโพแทสเซียมกลับสู่ปกติอย่างปลอดภัยและลดโอกาสเกิดซ้ำ
- การให้โพแทสเซียมชดเชย
โดยทั่วไป ทุก ๆ การลดลงของโพแทสเซียมในเลือด 1 mEq/L สะท้อนว่าร่างกายขาดโพแทสเซียมประมาณ 200–400 mEq การเลือกให้โพแทสเซียมควรประเมินความรุนแรงของภาวะและอาการของผู้ป่วยเป็นหลัก
กรณีระดับโพแทสเซียมไม่ได้ต่ำมาก ควรเลือกให้แบบรับประทาน เพราะปลอดภัยและสะดวกกว่า แม้ยาจะมีรสขมและอาจระคายกระเพาะบ้าง จึงควรแบ่งให้เป็นมื้อย่อย ครั้งละ 15–30 mEq และโดยทั่วไปไม่ควรให้เกิน 80 mEq ต่อวัน จากนั้นตรวจระดับโพแทสเซียมซ้ำทุกวันเพื่อปรับขนาดยาให้เหมาะสม
กรณีผู้ป่วยรับประทานไม่ได้ อาจให้โพแทสเซียมทางหลอดเลือด โดยผสมในน้ำเกลือ แต่ต้องระวังเพราะสารละลายนี้อาจระคายเส้นเลือดได้ การให้ทางหลอดเลือดดำส่วนปลายไม่ควรเกินความเข้มข้น 40 mEq/L
กรณีรุนแรง เช่น มีอาการกล้ามเนื้ออ่อนแรงหรือคลื่นไฟฟ้าหัวใจผิดปกติ ควรให้โพแทสเซียมทางหลอดเลือดดำใหญ่ ซึ่งสามารถผสมให้เข้มข้นขึ้นได้ แต่ ห้ามให้อัตราเร็วเกิน 10 mEq/ชั่วโมง เพราะจะเพิ่มความเสี่ยงหัวใจเต้นผิดจังหวะรุนแรงจนถึงหัวใจหยุดเต้น
ผู้ป่วยที่ต้องได้รับโพแทสเซียมมากกว่า 80 mEq/วัน ควรตรวจระดับโพแทสเซียมซ้ำทุก 6–12 ชั่วโมง เพื่อความปลอดภัยและเพื่อประเมินผลการรักษาอย่างใกล้ชิด
- การรักษาที่สาเหตุ
หากสาเหตุสามารถรักษาได้ก็ต้องทำควบคู่ไปด้วย เช่น ถ้ามีภาวะแมกนีเซียมในเลือดต่ำด้วยควรแก้ไปพร้อมกัน มิฉะนั้นโพแทสเซียมที่ชดเชยเข้าไปก็จะเสียออกทางไตอยู่เรื่อย ๆ ถ้ามีภาวะอัลโดสเตอโรนสูงก็ควรให้ยาสไปโรโนแลคโตน (Spironolactone) ร่วมกับยาควบคุมความดันตัวอื่น ๆ เป็นต้น
การป้องกัน
กลุ่มผู้ป่วยที่มีความเสี่ยงสูงต่อการเกิดภาวะโพแทสเซียมต่ำ ควรได้รับการตรวจระดับโพแทสเซียมเป็นระยะ โดยเฉพาะผู้ที่ต้องใช้ยา หรือมีโรคประจำตัวที่ส่งผลต่อสมดุลเกลือแร่ รายชื่อกลุ่มเสี่ยงได้แก่
- ผู้ป่วยที่มีหัวใจห้องล่างซ้ายทำงานลดลง
- ผู้ป่วยที่ต้องใช้ยา Digoxin ควบคุมการเต้นของหัวใจ
- ผู้ป่วยเบาหวานที่ฉีดยาอินสุลินแล้วระดับน้ำตาลยังสวิงมาก
- ผู้ป่วย Diabetic ketoacidosis ที่ได้รับการรักษาด้วยอินสุลินและสารน้ำ ในระยะที่น้ำตาลและภาวะกรดในเลือดเริ่มดีขึ้น
- ผู้ป่วยไตวายเฉียบพลันในระยะกระเตื้องที่ปัสสาวะเริ่มออกมาก
- ผู้ป่วยหอบหืดที่จำเป็นต้องใช้ β2-agonists หรือ Theophylline
- ผู้ที่ต้องได้รับยาขับปัสสาวะ
- ผู้ป่วยโรคติดเชื้อที่ได้รับยา Amphotericin B, Aminoglycosides, หรือ Penicillin ขนาดสูง
- ผู้ที่ใช้ยาสเตียรอยด์
- ผู้ที่ใช้ยาระบายเป็นประจำ
สรุป
โพแทสเซียมเป็นแร่ธาตุสำคัญต่อกล้ามเนื้อ หัวใจ และการทำงานของเซลล์ทุกชนิด ระดับในเลือดสามารถเปลี่ยนแปลงได้ง่ายและสะท้อนถึงสมดุลภายในร่างกาย ภาวะโพแทสเซียมต่ำมักเกิดจากการสูญเสียทางไตหรือทางเดินอาหาร การเคลื่อนเข้าเซลล์ หรือการรับประทานไม่เพียงพอ การรักษาที่ถูกต้องต้องแก้ไขสาเหตุร่วมกับการปรับระดับโพแทสเซียมอย่างเหมาะสม และเฝ้าระวังการทำงานของหัวใจและไตอย่างใกล้ชิด นอกจากนี้ การตรวจติดตามระดับโพแทสเซียมอย่างสม่ำเสมอ โดยเฉพาะในผู้ป่วยกลุ่มเสี่ยง จะช่วยป้องกันการเกิดโพแทสเซียมต่ำซ้ำ และเพิ่มความปลอดภัยในการรักษา
บรรณานุกรม
- Lederer Eleanor. "Hypokalemia." [ระบบออนไลน์]. แหล่งที่มา Medscape. (30 พฤศจิกายน 2568).
- Lewis James L III. "Hypokalemia." [ระบบออนไลน์]. แหล่งที่มา MSD MANUAL. (30 พฤศจิกายน 2568).
- "Trans-tubular potassium gradient." [ระบบออนไลน์]. แหล่งที่มา WIKIPEDIA (30 พฤศจิกายน 2568).
- M Elisaf, KC Siamopoulos. 1995. "Fractional excretion of potassium in normal subjects and in patients with hypokalemia." [ระบบออนไลน์]. แหล่งที่มา Postgrad Med J. 1995;71:211-212. (30 พฤศจิกายน 2568).