ฟอสฟอรัสในเลือดต่ำ (Hypophosphatemia)
ฟอสฟอรัสเป็นแร่ธาตุสำคัญที่พบมากในร่างกาย โดยส่วนใหญ่จับกับออกซิเจนเป็นฟอสเฟต (PO43-) ร้อยละ 85 อยู่ในกระดูกในรูป hydroxyapatite ส่วนที่เหลือกระจายอยู่ในเซลล์และในเลือด ฟอสเฟตเป็นประจุลบหลักภายในเซลล์ มีบทบาทสำคัญต่อการทำงานของร่างกาย เช่น ช่วยปลดปล่อยออกซิเจนจากเม็ดเลือดแดงผ่าน 2,3-diphosphoglycerate (2,3-DPG) เป็นส่วนหนึ่งของการสร้างพลังงาน (ATP) ส่วนประกอบของ DNA และ RNA เป็นโครงสร้างของเยื่อหุ้มเซลล์ในรูป phospholipids และทำหน้าที่เป็นบัฟเฟอร์ในเลือด กระดูก และปัสสาวะ ทั้งยังจับกับแคลเซียมในเลือดเป็นแคลเซียมฟอสเฟตอีกด้วย
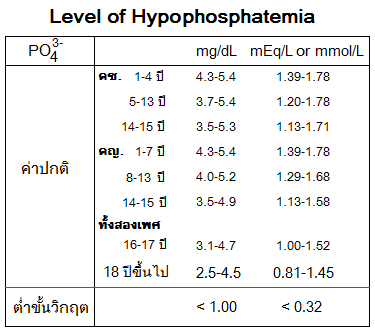
ฟอสฟอรัสในเลือดของเด็กจะสูงกว่าของผู้ใหญ่ เพราะเด็กต้องใช้ฟอสฟอรัสในขบวนการเจริญเติบโตและการขยายตัวของกระดูก เมื่อร่างกายหยุดเติบโต (อายุ 18 ปีขึ้นไป) ระดับฟอสฟอรัสในเลือดปกติจะลงมาอยู่ในช่วง 2.5-4.5 mg/dL (0.81-1.45 mmol/L)
ร่างกายได้รับฟอสฟอรัสจากอาหารที่มีแคลเซียมสูง เช่น นม โยเกิร์ต ถั่ว ช็อกโกแลต เนื้อสัตว์ และอาหารทะเล การดูดซึมต้องอาศัยวิตามินดีเช่นเดียวกับแคลเซียม ภาวะฟอสฟอรัสในเลือดต่ำไม่พบได้บ่อย มักเกิดในผู้ที่ขาดอาหาร ได้รับอาหารทางหลอดเลือด ติดสุรา มีภาวะ Hyperparathyroidism, Hypothyroidism, Cushing syndrome ขาดวิตามินดี หรือใช้ยาขับปัสสาวะต่อเนื่อง
จุดที่ต้องระวังคือ “ภาวะขาดฟอสฟอรัสเฉียบพลัน” ซึ่งพบได้ในผู้ป่วยหลังฟื้นตัวจาก DKA ผู้มีภาวะ respiratory alkalosis รุนแรง และผู้ป่วยไฟไหม้กว้าง ภาวะนี้มักพบร่วมกับระดับโพแทสเซียมหรือแมกนีเซียมในเลือดต่ำ
อาการมักเริ่มปรากฏเมื่อระดับฟอสเฟตต่ำกว่า 2.0 mg/dL ได้แก่ เบื่ออาหาร ซีดจากเม็ดเลือดแดงแตก ปวดหรืออ่อนแรงกล้ามเนื้อ หายใจล้มเหลว หัวใจล้มเหลว ชัก หรือโคม่า หากเป็นเรื้อรังตั้งแต่วัยเด็กอาจพบตัวเตี้ย ขาโก่ง กระดูกอ่อนหรือบางจากภาพเอกซเรย์ รวมถึงอาการปวดกระดูกเมื่อกด
ผู้ที่ได้รับยา Theophylline ร่วมกับมีภาวะฟอสเฟตต่ำ อาจเกิดพิษจากยาได้ง่ายขึ้น
แนวทางการวินิจฉัย
เนื่องจากภาวะนี้พบในสถานการณ์เฉพาะ ควรเริ่มต้นหาปัจจัยเสี่ยงหรือสาเหตุจากประวัติก่อน หากไม่สามารถซักประวัติได้ ควรตรวจฟอสเฟตในปัสสาวะ (ดูภาพด้านล่าง) หากไตทำงานปกติ เมื่อฟอสเฟตในเลือดต่ำ ฟอสเฟตในปัสสาวะก็ควรต่ำไปด้วย
หากพบฟอสเฟตในปัสสาวะมากกว่า 100 mg/วัน หรือ FEPi > 5%
แสดงว่ามีการสูญเสียฟอสเฟตออกทางไต สาเหตุที่พบบ่อยคือภาวะเมตาบอลิก เช่น แมกนีเซียมต่ำ ภาวะ DKA การขาดวิตามินดี ภาวะพาราไทรอยด์สูง หรือ Fanconi syndrome ดังนั้นควรตรวจระดับแมกนีเซียม แคลเซียม น้ำตาล และภาวะกรดด่างก่อน หากไม่พบความผิดปกติจึงค่อยตรวจพาราไทรอยด์ฮอร์โมนและ Calcidiol ต่อ
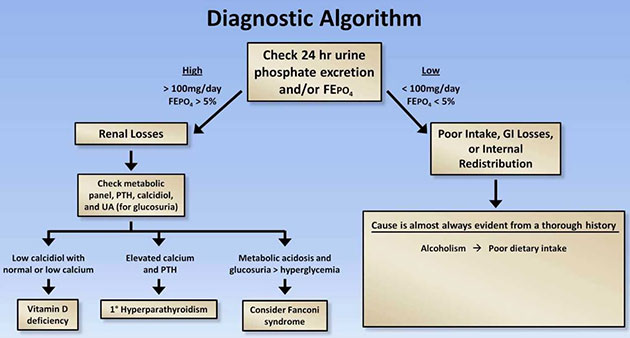
หากฟอสเฟตในปัสสาวะต่ำกว่า 100 mg/วัน หรือ FEPi < 5% แสดงว่าภาวะฟอสเฟตต่ำเกิดจากการขาดอาหาร ลำไส้ดูดซึมไม่ดี (เช่น ท้องเสียเรื้อรัง) หรือภาวะที่ทำให้ฟอสเฟตเคลื่อนเข้าสู่เซลล์ เช่น respiratory alkalosis การให้ insulin ลดน้ำตาล หรือการให้ insulin + glucose ในการรักษาภาวะโพแทสเซียมสูง ควรตรวจหาภาวะเหล่านี้เพิ่มเติม
แนวทางการรักษา
ในรายที่ฟอสฟอรัสต่ำเล็กน้อยและยังรับประทานอาหารได้ การเสริมฟอสเฟตโดยการกินเพียงพอ ได้แก่
– ดื่มนม 1 ลิตร ให้ฟอสเฟตประมาณ 1 กรัม
– ยาเม็ดโซเดียมฟอสเฟตหรือโพแทสเซียมฟอสเฟต ขนาด 1 กรัม วันละ 2 ครั้ง (อาจทำให้ท้องเสีย)
โดยทั่วไปต้องใช้เวลา 7–10 วัน ระดับจึงจะกลับสู่ปกติ
ผู้ป่วยที่กินไม่ได้ ระดับฟอสเฟตต่ำมาก หรือมีอาการแล้ว แพทย์อาจให้ Fructose-1,6-diphosphate (Esafosfina®) ขนาด 5 กรัม (ให้ฟอสเฟต 0.7 กรัม หรือ 22.55 mmol หรือ 68.4 mEq) โดยหยดเข้าเส้นเลือดดำช้า ๆ 15–30 นาที ยาอยู่ในรูปโซเดียมฟอสเฟต จึงควรระวังการให้เร็วเกินไปเพราะอาจทำให้เกิดตะคริว ความดันต่ำจากแคลเซียมลดลง และภาวะโซเดียมสูงได้
การหยุดยาลดกรดชนิด phosphate-binding antacids เพื่อให้ร่างกายดูดซึมฟอสเฟตได้ดีขึ้น และการพิจารณาหยุดยาขับปัสสาวะ (หากเป็นไปได้) เพื่อลดการสูญเสียฟอสเฟตทางไต ก็เป็นส่วนหนึ่งของการดูแล
ท้ายที่สุด เมื่อระบุสาเหตุได้แล้ว ควรรักษาที่ต้นเหตุควบคู่กัน
สรุป
ภาวะฟอสฟอรัสในเลือดต่ำแม้พบไม่บ่อย แต่มีความสำคัญต่อการทำงานของกล้ามเนื้อ หัวใจ ระบบประสาท และการสร้างพลังงาน การวินิจฉัยต้องพิจารณาทั้งประวัติ อาการ และค่าฟอสเฟตในปัสสาวะเพื่อแยกสาเหตุว่าเกิดจากไต ลำไส้ หรือการเคลื่อนย้ายฟอสเฟตเข้าสู่เซลล์ การรักษาขึ้นอยู่กับระดับความรุนแรง ตั้งแต่การเสริมฟอสเฟตทางอาหาร ไปจนถึงการให้ทางหลอดเลือด และควรแก้ไขสาเหตุพื้นฐานร่วมด้วยเสมอ
บรรณานุกรม
- Alina G Sofronescu. "Phosphate (Phosphorus)." [ระบบออนไลน์]. แหล่งที่มา Medscape (1 ธันวาคม 2568).
- Eleanor Lederer. "Hypophosphatemia." [ระบบออนไลน์]. แหล่งที่มา Medscape (1 ธันวาคม 2568).
- Lewis James L III. "Hypophosphatemia." [ระบบออนไลน์]. แหล่งที่มา MSD MANUAL. (1 ธันวาคม 2568).
- James Manos. "Review: Tips in biochemistry Volume (6)." [ระบบออนไลน์]. แหล่งที่มา My Medical Texts. (1 ธันวาคม 2568).