โรคผิวหนังและกล้ามเนื้ออักเสบ (Dermatomyositis, DM)
โรคผิวหนังและกล้ามเนื้ออักเสบ (DM) เป็นโรคในกลุ่มโรคภูมิคุ้มกันทำลายตนเอง (Autoimmune disease) ที่พบได้ไม่บ่อยนัก โรคนี้มีลักษณะเด่นคือการอักเสบของกล้ามเนื้อลายร่วมกับการเปลี่ยนแปลงทางผิวหนังเฉพาะตัว เช่น มีผื่นสีม่วงหรือแดงบริเวณใบหน้า หนังตา และข้อนิ้วมือ
โรคนี้พบได้ประมาณ 1 ต่อ 100,000 คนต่อปี พบได้ทั้งในเด็กและผู้ใหญ่ โดยมักเกิดในเพศหญิงมากกว่าเพศชายประมาณ 2:1 และมักเกิดในช่วงอายุ 40–60 ปี ในเด็กจะเรียกว่า Juvenile Dermatomyositis (JDM) ซึ่งมีลักษณะบางส่วนแตกต่างจากผู้ใหญ่ เช่น มักมีภาวะหลอดเลือดอักเสบร่วมด้วย
สาเหตุและปัจจัยเสี่ยง
สาเหตุที่แท้จริงของโรคยังไม่ทราบแน่ชัด แต่เชื่อว่าเกิดจากปฏิกิริยาภูมิคุ้มกันที่ผิดปกติทำให้เกิดการอักเสบของกล้ามเนื้อและหลอดเลือดในผิวหนัง ปัจจัยเสี่ยงที่เกี่ยวข้องได้แก่:
- พันธุกรรม – พบความสัมพันธ์กับยีนในระบบ HLA เช่น HLA-DR3, HLA-DQA1
- การติดเชื้อไวรัส เช่น Coxsackie virus, parvovirus B19, หรือ HIV
- แสงแดด – อาจกระตุ้นให้เกิดหรือกำเริบของผื่นผิวหนัง
- ยาบางชนิด เช่น Statins, Hydroxyurea
- ภาวะมะเร็งร่วม (Paraneoplastic syndrome) โดยเฉพาะในผู้ใหญ่ เช่น มะเร็งรังไข่ ปอด เต้านม หรือกระเพาะอาหาร
อาการและอาการแสดง
อาการของโรคแบ่งออกเป็น 2 กลุ่มใหญ่ คือ อาการทางผิวหนังและอาการทางกล้ามเนื้อ
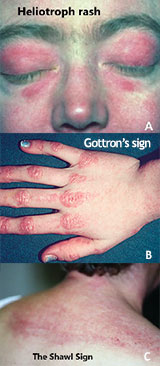
1. อาการทางผิวหนัง
- Heliotrope rash – ผื่นสีม่วงหรือแดงรอบตา โดยเฉพาะบริเวณหนังตาบน
- Gottron’s papules – ผื่นนูนแดงหรือม่วงบนข้อข้อนิ้วมือ ข้อศอก หรือหัวเข่า
- Gottron’s sign – รอยแดงหรือผื่นเรียบบริเวณข้อข้อนิ้ว
- V-sign / Shawl sign – ผื่นแดงบริเวณหน้าอก คอ หลังส่วนบน หรือหัวไหล่
- Mechanic’s hands – ผิวหนังฝ่ามือหนา แห้ง ลอก และแตก
2. อาการทางกล้ามเนื้อ
- กล้ามเนื้ออักเสบ ทำให้กล้ามเนื้อแขนขาอ่อนแรง โดยเฉพาะกล้ามเนื้อใกล้ลำตัว เช่น สะโพก ต้นขา ไหล่
- อาการอ่อนแรงมักค่อย ๆ เป็นมากขึ้น เช่น ลุกจากเก้าอี้ยาก ยกแขนไม่ขึ้น
- อาจมีอาการกลืนลำบากหรือเสียงเปลี่ยนจากกล้ามเนื้อคออ่อนแรง
- บางรายอาจมีปวดกล้ามเนื้อร่วมด้วย
การวินิจฉัย
การวินิจฉัยโรคอาศัยการซักประวัติ อาการทางคลินิก ผลตรวจทางห้องปฏิบัติการ และการตรวจพิเศษ โดยมักใช้เกณฑ์ Bohan and Peter criteria ซึ่งประกอบด้วย:
- อาการกล้ามเนื้ออ่อนแรงแบบสมมาตร (Proximal muscle weakness)
- ระดับเอนไซม์กล้ามเนื้อในเลือดสูง (เช่น CK, LDH, AST, ALT, Aldolase)
- ผลตรวจ EMG แสดงการอักเสบของกล้ามเนื้อ
- ผลชิ้นเนื้อกล้ามเนื้อ (Muscle biopsy) พบการอักเสบและการทำลายของเส้นใยกล้ามเนื้อ
- ลักษณะผื่นผิวหนังจำเพาะของโรค
ถ้ามีครบทั้ง 5 ข้อ ถือว่าเป็นโรคแน่นอน (Definite DM)
การวินิจฉัยแยกโรค
| โรค |
ลักษณะเด่น |
ข้อแตกต่างจาก Dermatomyositis |
| Polymyositis (PM) |
มีกล้ามเนื้ออักเสบแต่ไม่มีผื่นผิวหนัง |
ขาดอาการทางผิวหนังที่จำเพาะของ DM |
| Systemic lupus erythematosus (SLE) |
มีผื่นรูปผีเสื้อ ร่วมกับอวัยวะอื่นผิดปกติ |
ผลตรวจ ANA และ anti-dsDNA มักบวกเด่นกว่า |
| Inclusion body myositis (IBM) |
พบในผู้สูงอายุ กล้ามเนื้ออ่อนแรงแบบไม่สมมาตร |
ไม่ตอบสนองต่อสเตียรอยด์ |
| Drug-induced myopathy |
สัมพันธ์กับการใช้ยา เช่น Statins |
อาการดีขึ้นเมื่อหยุดยา ไม่มีผื่น |
การรักษา
- คอร์ติโคสเตียรอยด์ (Corticosteroids) เป็นยาหลัก เช่น Prednisolone ขนาดเริ่มต้น 0.5–1 มก./กก./วัน
- ยากดภูมิคุ้มกัน เช่น Methotrexate, Azathioprine, Mycophenolate mofetil สำหรับผู้ที่ตอบสนองไม่ดีต่อสเตียรอยด์
- Immunoglobulin (IVIG) ใช้ในรายที่รุนแรงหรือดื้อต่อการรักษา
- ยาช่วยควบคุมผื่น เช่น Hydroxychloroquine (ต้องติดตามภาวะแทรกซ้อนทางตา)
- การกายภาพบำบัด เพื่อคงความแข็งแรงของกล้ามเนื้อ
- การรักษาภาวะมะเร็งร่วม หากตรวจพบ
พยากรณ์โรค
พยากรณ์โรคขึ้นอยู่กับความรุนแรงและการตอบสนองต่อการรักษา ผู้ป่วยส่วนใหญ่ตอบสนองดีต่อการใช้สเตียรอยด์และยากดภูมิ แต่ประมาณ 20–30% อาจมีการกำเริบซ้ำ โดยเฉพาะในรายที่มีมะเร็งร่วม หรือมีการอักเสบของปอด (Interstitial lung disease)
การป้องกัน
- หลีกเลี่ยงการสัมผัสแสงแดดจัด เพราะแสง UV สามารถกระตุ้นให้ผื่นกำเริบ
- ตรวจคัดกรองมะเร็งในผู้ป่วยที่ได้รับการวินิจฉัยใหม่ โดยเฉพาะอายุ >50 ปี
- ดูแลสุขภาพทั่วไปให้แข็งแรง และติดตามแพทย์สม่ำเสมอ
สรุป
Dermatomyositis เป็นโรคภูมิคุ้มกันทำลายตนเองที่มีการอักเสบของกล้ามเนื้อและผิวหนังร่วมกัน การวินิจฉัยอาศัยทั้งอาการทางคลินิกและการตรวจทางห้องปฏิบัติการ การรักษาหลักคือการใช้ยากดภูมิคุ้มกันและสเตียรอยด์ ร่วมกับการดูแลผิวหนังและกายภาพบำบัด หากตรวจพบและรักษาเร็ว ผู้ป่วยส่วนใหญ่สามารถควบคุมโรคและกลับมาใช้ชีวิตได้ใกล้เคียงปกติ