โรคเดอมาโตไมโอไซติสในเด็ก
(Juvenile Dermatomyositis, JDM)
โรคเดอมาโตไมโอไซติสในเด็ก (JDM) เป็นโรคกล้ามเนื้ออักเสบชนิดหนึ่งที่มีความเกี่ยวข้องกับระบบภูมิคุ้มกันของร่างกาย พบได้ค่อนข้างน้อย เพียง 2–4 รายต่อหนึ่งล้านคนต่อปี มักเกิดในเด็กอายุระหว่าง 5–15 ปี และพบในเพศหญิงมากกว่าเพศชายเล็กน้อย
ความแตกต่างระหว่างเดอมาโตไมโอไซติสในเด็ก (JDM) กับในผู้ใหญ่ (ADM)
| หัวข้อเปรียบเทียบ |
JDM |
ADM |
| อายุที่เริ่มป่วย |
อายุ 5–15 ปี |
ช่วงอายุ 40–60 ปี |
| พยาธิสภาพของหลอดเลือด (Vasculopathy) |
พบเด่นชัด โดยเฉพาะในหลอดเลือดขนาดเล็กของกล้ามเนื้อ ผิวหนัง และทางเดินอาหาร |
พบได้แต่ไม่เด่นเท่าในเด็ก |
| ลักษณะผื่นผิวหนัง |
มีผื่นคล้ายกัน (Heliotrope rash, Gottron’s papules) แต่ผื่นมักกระจายกว้างกว่า และเกิด calcinosis บ่อย |
ผื่นลักษณะคล้ายกันแต่ไม่ค่อยเกิด calcinosis |
| อาการกล้ามเนื้ออ่อนแรง |
อ่อนแรงบริเวณใกล้ลำตัว (ไหล่ สะโพก) แบบสมมาตร และอาจมีปัญหากลืนหรือหายใจร่วม |
ลักษณะคล้ายกัน แต่อาจรุนแรงกว่า โดยเฉพาะในผู้ที่มีมะเร็งร่วม |
| อวัยวะอื่นที่เกี่ยวข้อง |
อาจมีหลอดเลือดทางเดินอาหารอักเสบ ลำไส้ทะลุ หรือปอดอักเสบ |
พบโรคปอดแทรกซ้อน (interstitial lung disease) ได้บ่อยกว่า |
| ภาวะมะเร็งร่วม |
พบได้น้อยมาก |
พบได้บ่อย โดยเฉพาะมะเร็งรังไข่ ปอด และเต้านม (10–30%) |
สาเหตุและปัจจัยเสี่ยง
สาเหตุที่แท้จริงของ JDM ยังไม่เป็นที่ทราบแน่ชัด แต่เชื่อว่าเกิดจากการทำงานผิดปกติของระบบภูมิคุ้มกันที่ทำให้เกิดการอักเสบของหลอดเลือดเล็กในกล้ามเนื้อและผิวหนัง (vasculopathy) ซึ่งนำไปสู่การทำลายเซลล์กล้ามเนื้อและผิวหนัง
ปัจจัยที่อาจเกี่ยวข้อง ได้แก่:
- การติดเชื้อไวรัสบางชนิด เช่น Coxsackievirus, Parvovirus B19, Epstein-Barr virus
- พันธุกรรม เช่น HLA-DR3, HLA-DQA1*0501
- สิ่งกระตุ้นจากสิ่งแวดล้อม เช่น รังสีอัลตราไวโอเลต (UV)
- การตอบสนองของภูมิคุ้มกันที่มากเกินไป
อาการและอาการแสดง
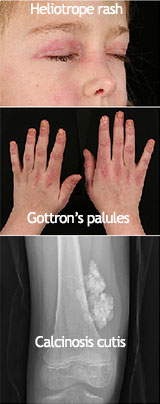
ลักษณะสำคัญของโรค JDM คือมีทั้ง กล้ามเนื้ออักเสบ และ ผื่นผิวหนังเฉพาะ ร่วมกัน โดยอาการที่พบบ่อย ได้แก่:
- กล้ามเนื้ออ่อนแรง โดยเฉพาะบริเวณไหล่ ต้นแขน สะโพก และต้นขา ทำให้ลุกจากท่านั่งหรือลงบันไดยาก
- ผื่นผิวหนังเฉพาะ เช่น
- ผื่นสีม่วงแดงรอบเปลือกตา (Heliotrope rash)
- ผื่นหรือรอยนูนสีแดงม่วงบริเวณข้อนิ้วมือ (Gottron’s papules)
- ผื่นตามใบหน้า หน้าอก หลัง และข้อศอก
- หลอดเลือดขนาดเล็กอุดตันหรือถูกทำลาย เช่น
- ผื่นหรือรอยจ้ำเลือด (purpura) บริเวณปลายมือหรือเท้า
- แผลเน่าตาย (ulceration, necrosis) โดยเฉพาะบริเวณปลายแขนขา
- มีการสะสมของแคลเซียมใต้ผิวหนัง (calcinosis cutis) จากการขาดเลือดเรื้อรัง
- ปวดท้องรุนแรงจากลำไส้ขาดเลือด บางรายอาจมีลำไส้ทะลุจากเนื้อลำไส้ที่ตาย
- ความดันในหลอดเลือดปอดสูง (pulmonary hypertension) จากการอักเสบของหลอดเลือดในปอด ทำให้เหนื่อยง่าย
- ปวดศีรษะ ชัก อัมพาตบางส่วน จากการขาดเลือดที่สมอง
- อาการอื่น ๆ เช่น อ่อนเพลีย เบื่ออาหาร มีไข้ น้ำหนักลด อาเจียนเป็นเลือดหรือถ่ายดำ กลืนลำบากหรือหายใจลำบากจากการอักเสบของกล้ามเนื้อหายใจ
การวินิจฉัย
การวินิจฉัยโรคเดอมาโตไมโอไซติสในเด็กอาศัยการประเมินอาการทางคลินิก ผลการตรวจทางห้องปฏิบัติการ และผลการตรวจภาพกล้ามเนื้อร่วมกัน โดยใช้เกณฑ์ Bohan และ Peter ซึ่งประกอบด้วย:
- กล้ามเนื้ออ่อนแรงแบบสมมาตร โดยเฉพาะกล้ามเนื้อใกล้ลำตัว
- ระดับเอนไซม์กล้ามเนื้อในเลือดสูง (เช่น CK, AST, ALT, LDH, Aldolase)
- ผลคลื่นไฟฟ้ากล้ามเนื้อ (EMG) แสดงลักษณะของ myopathic changes
- ผลชิ้นเนื้อกล้ามเนื้อแสดงการอักเสบของหลอดเลือดและการเสื่อมของเส้นใยกล้ามเนื้อ (perifascicular atrophy)
- มีผื่นลักษณะเฉพาะของ dermatomyositis
หากมีผื่นเฉพาะและพบอย่างน้อย 3 ใน 4 ข้อข้างต้น จะถือว่าวินิจฉัยได้
การรักษา
เป้าหมายการรักษาคือการลดการอักเสบของกล้ามเนื้อและผิวหนัง ป้องกันภาวะแทรกซ้อน และคงสมรรถภาพของกล้ามเนื้อไว้ การรักษาหลักประกอบด้วย:
- ยาคอร์ติโคสเตียรอยด์ (Corticosteroids) เช่น Prednisolone เป็นยาหลักเริ่มต้นในการควบคุมการอักเสบ
- ยากดภูมิคุ้มกัน (Immunosuppressants) เช่น Methotrexate, Azathioprine หรือ Mycophenolate mofetil ใช้ร่วมเพื่อลดขนาดยา steroid และควบคุมโรค
- การให้ IVIG (Intravenous immunoglobulin) ในรายที่ดื้อต่อการรักษาด้วยยา
- การทำกายภาพบำบัด เพื่อคงการเคลื่อนไหวและป้องกันกล้ามเนื้อลีบ
- การหลีกเลี่ยงแสงแดด และการทาครีมกันแดดเพื่อลดการกำเริบของผื่นผิวหนัง
พยากรณ์โรค
เด็กส่วนใหญ่ที่ได้รับการวินิจฉัยและรักษาอย่างเหมาะสมมีพยากรณ์โรคที่ดี โดยประมาณ 70–80% สามารถควบคุมโรคได้ในระยะยาว อย่างไรก็ตาม บางรายอาจมีการกลับเป็นซ้ำ หรือเกิดภาวะแทรกซ้อน เช่น การสะสมแคลเซียมใต้ผิวหนัง (calcinosis) และ กล้ามเนื้ออ่อนแรงถาวร ซึ่งส่งผลต่อคุณภาพชีวิต
การป้องกัน
ปัจจุบันยังไม่มีวิธีป้องกันโรค JDM ที่เฉพาะเจาะจง แต่สามารถลดความรุนแรงของอาการได้โดย:
- หลีกเลี่ยงแสงแดดจัด และทาครีมกันแดดเป็นประจำ
- ปฏิบัติตามคำแนะนำของแพทย์และรับประทานยาอย่างสม่ำเสมอ
- ออกกำลังกายหรือทำกายภาพตามโปรแกรมที่เหมาะสม
- ติดตามอาการและตรวจเลือดตามนัดเพื่อป้องกันการกลับเป็นซ้ำ
สรุป
โรคเดอมาโตไมโอไซติสในเด็ก (Juvenile Dermatomyositis: JDM) เป็นโรคอักเสบของกล้ามเนื้อและผิวหนังที่เกิดจากความผิดปกติของระบบภูมิคุ้มกัน แม้จะเป็นโรคที่พบได้ไม่บ่อย แต่หากได้รับการวินิจฉัยและรักษาอย่างถูกต้องตั้งแต่ระยะแรก สามารถควบคุมอาการได้ดีและป้องกันภาวะแทรกซ้อนในระยะยาว เด็กส่วนใหญ่สามารถกลับมาใช้ชีวิตได้ใกล้เคียงปกติ