ต่อมน้ำเหลืองโต (Lymphadenopathy)
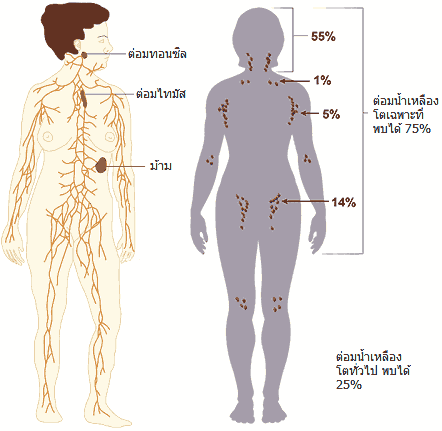
ระบบน้ำเหลืองเป็นเครือข่ายที่ประกอบด้วยหลอดน้ำเหลืองและต่อมน้ำเหลืองจำนวนมาก หลอดน้ำเหลืองทอดคู่ไปกับหลอดเลือดทั่วร่างกาย ทำหน้าที่ลำเลียงน้ำและไขมันที่ดูดซึมจากลำไส้กลับเข้าสู่กระแสเลือด ส่วนต่อมน้ำเหลืองที่เรียงรายตามแนวหลอดน้ำเหลืองทำหน้าที่คล้ายด่านกรอง ช่วยจับเชื้อโรคและกำจัดสิ่งแปลกปลอมออกจากน้ำเหลือง นอกจากนี้ยังอวัยวะที่เกี่ยวข้องกับภูมิคุ้มกัน ได้แก่ ต่อมทอนซิล ม้าม และต่อมไทมัส ซึ่งช่วยสร้างและพัฒนาเซลล์ภูมิคุ้มกัน
ต่อมน้ำเหลืองบางแห่งอยู่ค่อนข้างตื้น จึงสามารถคลำได้เมื่อเกิดการอักเสบหรือติดเชื้อ มักพบที่คอ รักแร้ และขาหนีบ โดยทั่วไป หากคลำได้ต่อมน้ำเหลืองขนาดเล็กกว่า 1 cm มีจำนวนไม่เกิน 3 ก้อน ผิวไม่ติดกัน ขยับได้ ไม่แข็ง และไม่เจ็บ มักไม่ใช่สัญญาณอันตราย ควรสังเกตอาการอีก 3–5 วัน หากก้อนค่อย ๆ ยุบลงจนคลำไม่ได้ แสดงว่าร่างกายกำลังจัดการเชื้อโรคได้ดี แต่หากผ่านไปเกิน 1 สัปดาห์แล้วยังคงคลำได้ ควรไปพบแพทย์เพื่อตรวจหาสาเหตุเพิ่มเติม
สาเหตุของต่อมน้ำเหลืองโต
สาเหตุสำคัญมี 2 กลุ่ม ได้แก่ การติดเชื้อ และ มะเร็งที่แพร่กระจาย โดยประวัติอาการก่อนหน้าและบริเวณที่ต่อมน้ำเหลืองโตสามารถช่วยบ่งชี้สาเหตุได้ เช่น
- ต่อมน้ำเหลืองที่คอโต: มักสัมพันธ์กับหวัด ทอนซิลอักเสบ การติดเชื้อหลังโกนหนวด วัณโรค หรือการติดเชื้อบริเวณหู คอ จมูก
- ต่อมน้ำเหลืองเหนือไหปลาร้าโต: พบได้ในผู้สูงอายุ และมักเกี่ยวข้องกับมะเร็งที่แพร่กระจาย
- ต่อมน้ำเหลืองที่รักแร้โต: เกิดจากการโกนขน การติดเชื้อ หรือการเกิดฝี/สิวในบริเวณนั้น
- ต่อมน้ำเหลืองที่ศอกด้านในโต: พบไม่บ่อย มักสัมพันธ์กับการฉีดยาเข้าเส้นที่ไม่สะอาด ทำให้เกิดการอักเสบของหลอดเลือดหรือหลอดน้ำเหลืองที่แขน
- ต่อมน้ำเหลืองที่ขาหนีบโต: มักเกิดจากการติดเชื้อทางเพศสัมพันธ์ การโกนขน หรือความอับชื้น
- ต่อมน้ำเหลืองที่หลังเข่าโต: พบได้น้อย อาจเกิดจากการอุดตันของหลอดเลือดหรือระบบน้ำเหลืองของขาข้างนั้น
ในการประเมินความเสี่ยงมะเร็ง ขนาดและตำแหน่งมีความสำคัญมาก มีข้อมูลดังนี้:
- หากขนาด < 1×1 cm โอกาสเป็นมะเร็งแทบไม่มี (0%)
- หาก > 1×1 cm โอกาสเป็นมะเร็งประมาณ 8%
- หาก > 1.5×1.5 cm โอกาสเป็นมะเร็งสูงขึ้นถึง ~38%
นอกจากนี้ ต่อมน้ำเหลืองที่โตเฉพาะที่มีโอกาสเป็นมะเร็งเพียง 0.4% ในผู้ที่อายุต่ำกว่า 40 ปี และประมาณ 4% ในผู้ที่อายุมากกว่า 40 ปี แต่หากอยู่ที่บริเวณเหนือไหปลาร้า ความเสี่ยงจะสูงขึ้นมาก โดยเฉพาะผู้สูงอายุ
- ผู้ที่อายุน้อยกว่า 40 ปี: โอกาสเป็นมะเร็งปอดหรือมะเร็งทางเดินอาหาร ~25%
- ผู้ที่อายุมากกว่า 40 ปี: โอกาสเป็นมะเร็งสูงถึง ~90%
ถ้าต่อมน้ำเหลืองโตหลายตำแหน่งพร้อมกัน หรือโตในตำแหน่งที่พบไม่บ่อย เช่น ศอกด้านใน (epitrochlear) หรือหลังเข่า (popliteal) อาจบ่งบอกถึงโรคติดเชื้อหลายระบบ หรือมะเร็งของระบบเลือดและต่อมน้ำเหลืองโดยตรง
แนวทางการตรวจรักษา
เพราะสาเหตุส่วนใหญ่ของต่อมน้ำเหลืองโตมักมาจากโรคติดเชื้อ แพทย์จึงให้ความสำคัญกับประวัติอาการก่อนเป็นอันดับแรก เช่น ไข้ ผื่น น้ำหนักลด การโกนขน การโดนแมลงกัด การมีตุ่มหนอง แผลเล็ก ๆ ประวัติสัมผัสสัตว์ หรือพฤติกรรมเสี่ยงทางเพศ รวมถึงประวัติการเดินทางและโรคประจำตัว
การตรวจพื้นฐานที่ควรทำคือการตรวจนับเม็ดเลือด (CBC) จากนั้นแพทย์จะตรวจหาอวัยวะที่ติดเชื้อใกล้กับต่อมน้ำเหลืองที่โต หากพบต่อมน้ำเหลืองโตหลายแห่งพร้อมกัน อาจต้องตรวจหาโรคติดเชื้อที่มีผลหลายระบบ เช่น วัณโรค,
Infectious mononucleosis,
ไวรัสตับอักเสบ,
โรคไลม์,
โรคแมวข่วน,
โรคฝีมะม่วง,
ไวรัส CMV,
Toxoplasmosis,
โรคซิฟิลิส,
เอดส์ เป็นต้น
ระหว่างรอผลตรวจ แพทย์มักให้ยาปฏิชีวนะเพื่อรักษาการติดเชื้อแบคทีเรีย พบว่าผู้ป่วยมากกว่าครึ่งตอบสนองดี ก้อนค่อย ๆ ยุบลง และหากหยุดยาแล้วไม่กลับมาโตซ้ำภายใน 1 สัปดาห์ มักบ่งชี้ว่าเป็นการติดเชื้อทั่วไป
ผู้ที่มีต่อมน้ำเหลืองโตเกิน 3 สัปดาห์ หรือผลตรวจเลือดไม่ชัดเจน ควรได้รับการตัดต่อมน้ำเหลืองเพื่อตรวจทางพยาธิวิทยา
กรณีสงสัยมะเร็งตั้งแต่แรก เช่น ต่อมน้ำเหลือง > 1.5×1.5 cm หรือ โตบริเวณเหนือไหปลาร้าในผู้ที่อายุ > 40 ปี สามารถทำการตัดตรวจได้ทันที หากพบว่าเป็นมะเร็ง แพทย์จะส่งตรวจเอกซเรย์คอมพิวเตอร์ (CT scan) เพื่อประเมินการกระจายของโรค
ส่วนในเด็ก หากสงสัยมะเร็งเม็ดเลือดขาวอาจพบอาการร่วม เช่น ซีด ไข้เป็น ๆ หาย ๆ ต่อมน้ำเหลืองโต และในผล CBC อาจมีเซลล์ตัวอ่อนให้เห็น หาก CBC ยังไม่ชัดเจน ควรตรวจไขกระดูกก่อนการตัดต่อมน้ำเหลือง
สรุป
ต่อมน้ำเหลืองโตเป็นภาวะที่พบได้บ่อยและส่วนใหญ่มีสาเหตุจากโรคติดเชื้อทั่วไป ซึ่งมักหายได้เองหรือดีขึ้นจากการรักษาด้วยยาปฏิชีวนะ อย่างไรก็ตาม ขนาด ตำแหน่ง ระยะเวลาที่ก้อนอยู่ และอายุของผู้ป่วยเป็นปัจจัยสำคัญในการบ่งชี้ความเสี่ยงของโรคที่รุนแรงขึ้น เช่น มะเร็งของระบบน้ำเหลืองหรือมะเร็งแพร่กระจาย
ควรพบแพทย์ หากต่อมน้ำเหลืองโตเกิน 1 สัปดาห์ไม่ยุบ, โตหลายตำแหน่งพร้อมกัน, ขนาดใหญ่กว่า 1.5×1.5 cm, หรือโตในตำแหน่งที่มีความเสี่ยงสูง เช่น เหนือไหปลาร้า โดยเฉพาะในผู้ที่อายุเกิน 40 ปี
การตรวจวินิจฉัยที่เหมาะสม การติดตามอาการ และการพิจารณาตัดต่อมน้ำเหลืองตรวจ จะช่วยให้พบสาเหตุได้อย่างแม่นยำและรักษาได้ทันเวลา
บรรณานุกรม
- "Lymphadenopathy." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (1 ธันวาคม 2568).
- "Lymphadenopathy Clinical Presentation." [ระบบออนไลน์]. แหล่งที่มา Medscape. (1 ธันวาคม 2568).
- Nacy Vander Velde and Cherian Verghese. 2017. "Lymphadenopathy." [ระบบออนไลน์]. แหล่งที่มา Hospital Medicine. (1 ธันวาคม 2568).