เนื้องอกที่โพรงหลังจมูก (Nasopharyngeal tumors)
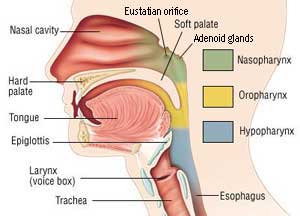 โพรงหลังจมูก (Nasopharynx) เป็นส่วนต้นของคอหอย (Pharynx) โดยมีหลังคาและผนังด้านหลังเป็นฐานของกระโหลกศีรษะ พื้นเป็นเพดานอ่อนของช่องปาก ซึ่งกั้นระหว่างโพรงหลังจมูกกับโพรงหลังช่องปาก (Oropharynx) ผนังด้านข้างประกอบด้วยกระดูกที่หุ้มท่อยูสเตเชียนของหู ภายในบุด้วยเยื่อบุชนิด squamous cell มีเส้นเลือดและหลอดน้ำเหลืองมากมาย ทำหน้าที่เป็นทางผ่านของอากาศจากจมูกลงสู่หลอดลม (Trachea) เนื้องอกของบริเวณนี้มักเป็นเนื้อร้ายและจัดอยู่ในกลุ่มมะเร็งที่ผ่าตัดได้ยาก
โพรงหลังจมูก (Nasopharynx) เป็นส่วนต้นของคอหอย (Pharynx) โดยมีหลังคาและผนังด้านหลังเป็นฐานของกระโหลกศีรษะ พื้นเป็นเพดานอ่อนของช่องปาก ซึ่งกั้นระหว่างโพรงหลังจมูกกับโพรงหลังช่องปาก (Oropharynx) ผนังด้านข้างประกอบด้วยกระดูกที่หุ้มท่อยูสเตเชียนของหู ภายในบุด้วยเยื่อบุชนิด squamous cell มีเส้นเลือดและหลอดน้ำเหลืองมากมาย ทำหน้าที่เป็นทางผ่านของอากาศจากจมูกลงสู่หลอดลม (Trachea) เนื้องอกของบริเวณนี้มักเป็นเนื้อร้ายและจัดอยู่ในกลุ่มมะเร็งที่ผ่าตัดได้ยาก
เนื้องอกไม่ร้ายที่โพรงหลังจมูก พบได้บ่อยในเด็ก โดยส่วนใหญ่เกิดจากความผิดปกติแต่กำเนิดหรือพัฒนามาจากเนื้อเยื่อของตัวอ่อน เช่น encephalocele, chordoma, chondroma, teratoma, hamartoma รวมถึงเนื้องอกของหลอดเลือด (Juvenile nasopharyngeal angiofibroma) ที่พบบ่อยในเด็กผู้ชายและมักเกิดเพียงข้างเดียว อีกชนิดคือ Antrochoanal polyp ซึ่งเป็นติ่งเนื้อจากเยื่อบุของ Maxillary sinus โตลุกลามออกทางหลังจมูก และมักเป็นข้างเดียวเช่นกัน
นอกจากนี้ ภาวะต่อมอะดีนอยด์โต (Benign adenoidal hypertrophy) ก็พบได้บ่อยในเด็ก และอาจสับสนกับเนื้องอกในโพรงหลังจมูก ต่อมอะดีนอยด์เป็นต่อมน้ำเหลืองคู่ คล้ายต่อมทอนซิล เมื่อมีการติดเชื้ออาจโตจนกีดขวางทางเดินหายใจหรือปิดทางออกของท่อยูสเตเชียน
การรักษาเนื้องอกไม่ร้ายส่วนใหญ่เป็นการผ่าตัดผ่านกล้องเข้าทางจมูก (Endoscopic endonasal surgery)
เนื้องอกร้ายที่โพรงหลังจมูก (Malignant nasopharyngeal tumors)
มะเร็งโพรงหลังจมูกพบมากในภาคใต้ของจีน รวมถึงไต้หวัน ฮ่องกง และในชาวเอสกิโม (อลาสก้าและกรีนแลนด์) อัตราการพบในคนจีนสูงกว่าทั่วโลกถึง 25 เท่า สำหรับประเทศไทยพบไม่บ่อยเท่ากลุ่มเสี่ยงข้างต้น แต่ยังสูงกว่าชาวตะวันตก เพศชายพบมากกว่าเพศหญิง 2–3 เท่า และมักพบในวัย 40–60 ปี
ปัจจัยเสี่ยง
แม้สาเหตุที่แท้จริงยังไม่ทราบแน่ชัด แต่ปัจจัยเสี่ยงสำคัญ ได้แก่
- เชื้อชาติ โดยเฉพาะชาวจีนและเอสกิโม
- การรับประทานอาหารหมักเค็ม เช่น ปลาเค็ม เนื้อเค็ม ที่มีสารก่อมะเร็งไนโตรซามีน (nitrosamine)
- การติดเชื้อ Epstein-Barr Virus (EBV) ซึ่งมักพบ DNA ของไวรัสนี้ในเซลล์มะเร็ง
ชนิดของมะเร็ง
ประมาณ 90% เป็นมะเร็งปฐมภูมิจากเยื่อบุโพรงหลังจมูก ที่เหลือเป็นมะเร็งทุติยภูมิจากบริเวณฐานสมอง (เช่น Craniopharyngioma, Glioma) หรือเป็น Lymphoma และ Rhabdomyosarcoma
WHO แบ่งมะเร็งปฐมภูมิออกเป็น 3 กลุ่ม:
- Keratinizing squamous cell carcinoma
- Non-keratinizing carcinoma
A. Differentiated type
B. Undifferentiated type
- Basaloid squamous cell carcinoma
อาการของโรค
ไม่มีอาการเฉพาะของโรคมะเร็งโพรงหลังจมูก อาการจะคล้ายโรคทางหู คอ จมูก ทั่วไปคือ
- หูอื้อข้างเดียวจากการอุดกั้นของท่อยูสเตเชียน
- คัดจมูก น้ำมูกหรือหนองไหล เสียงขึ้นจมูก
- เลือดกำเดาออกบ่อย
- มีก้อนต่อมน้ำเหลืองที่ลำคอโดยไม่เจ็บ
- หากลุกลามถึงเส้นประสาทสมอง อาจปวดศีรษะเรื้อรัง มองเห็นภาพซ้อน ตาเหล่ หรือหน้าชาด้านเดียว
การวินิจฉัย
ตรวจได้ยากสำหรับแพทย์ทั่วไป แต่แพทย์หู คอ จมูก สามารถใช้กล้องส่องเพื่อตรวจและตัดชิ้นเนื้อส่งตรวจพยาธิวิทยา ในกรณีไม่มีผู้เชี่ยวชาญ อาจทำ CT หรือ MRI เพื่อหารอยโรคและประเมินการแพร่กระจายของโรคก่อนตัดสินใจเลือกส่งต่อไปให้สถาบันที่เหมาะสม หลายครั้งที่แพทย์สามารถวินิจฉัยชนิดของมะเร็งได้จากการตัดชิ้นเนื้อของต่อมน้ำเหลืองที่ลำคอโดยไม่ต้องยุ่งกับก้อนเนื้อในโพรงหลังจมูก
เนื่องจากมะเร็งโพรงหลังจมูกมีการกระจายตัวอย่างรวดเร็ว WHO จึงแนะนำให้มีการทำเอกซเรย์ปอด, อัลตราซาวด์หรือเอกซเรย์คอมพิวเตอร์ตับ และ bone scan ด้วย
ระยะของโรค
มะเร็งโพรงหลังจมูกมี 4 ระยะใหญ่เช่นเดียวกับโรคมะเร็งอื่น ๆ แต่ยังมีการแบ่งย่อยลงไปอีกในบางระยะเพื่อเป็นแนวทางในการศึกษาและรักษา ดังนี้
- ระยะที่ I อยู่เฉพาะในโพรงหลังจมูก
- ระยะที่ II
- IIa ลามถึงโพรงจมูกหรือโพรงหลังช่องปาก แต่ไม่ไปต่อมน้ำเหลือง
- IIb ลามเข้าต่อมน้ำเหลืองด้านเดียว (ไม่เกิน 6 ซม.)
- ระยะที่ III ลุกลามถึงกระดูกรอบโพรงหรือไซนัส หรือ เข้าต่อมน้ำเหลืองทั้งสองข้าง (ไม่เกิน 6 ซม.)
- ระยะที่ IV
- IVa ลามเข้าสมอง เบ้าตา โพรงใต้ขมับ หรือคอหอยส่วนล่าง
- IVb ต่อมน้ำเหลืองโตกว่า 6 ซม.
- IVc กระจายไปอวัยวะไกล เช่น กระดูก ปอด ตับ
แนวทางการรักษา
การผ่าตัดทำได้ยาก จึงใช้รังสีรักษาเป็นหลัก ในระยะลุกลามจะใช้เคมีบำบัดร่วมด้วย
- ระยะ I ใช้รังสีรักษาเพียงอย่างเดียว หรือร่วมกับการใส่แร่ ก่อนฉายรังสีต้องดูแลสุขภาพช่องปากและถอนฟันผุให้เรียบร้อย
- ระยะ IIa–IVb ใช้รังสีร่วมกับเคมีบำบัด (Cisplatin หรือ Cisplatin + 5-FU)
- ระยะ IVc ใช้เคมีบำบัดก่อน แล้วพิจารณาฉายรังสีเพิ่มเติม
สรุป
เนื้องอกโพรงหลังจมูกเป็นโรคที่แม้พบไม่บ่อยในคนไทย แต่มีความรุนแรงสูง มักไม่มีอาการเฉพาะเจาะจง ทำให้วินิจฉัยได้ช้า ปัจจัยเสี่ยงสำคัญคือเชื้อชาติ การบริโภคอาหารหมักเค็ม และการติดเชื้อ EBV การรักษาหลักคือรังสีรักษา ร่วมกับเคมีบำบัดในระยะลุกลาม การค้นหาและวินิจฉัยตั้งแต่ระยะต้นจะช่วยเพิ่มโอกาสรอดชีวิตและลดภาวะแทรกซ้อน