เนื้องอกไม่ร้ายของต่อมไทรอยด์ (Thyroid nodules)
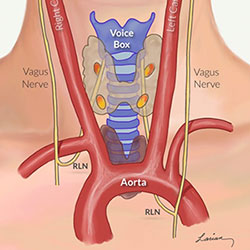
ต่อมไทรอยด์เป็นต่อมไร้ท่อรูปผีเสื้อ อยู่ด้านหน้าลำคอ คร่อมกระดูกอ่อนไทรอยด์และหลอดลม แบ่งเป็นกลีบขวา-ซ้าย เชื่อมกันด้วย isthmus มีหลอดเลือดมาเลี้ยงมาก ต่อมไทรอยด์จะเลื่อนขึ้น-ลงตามลูกกระเดือกขณะกลืนน้ำลาย รอบ ๆ ต่อมยังมีโครงสร้างสำคัญ เช่น เส้นประสาทควบคุมเสียง (recurrent laryngeal nerve) ที่ทอดขึ้นไปเลี้ยงกล่องเสียง และต่อมพาราไทรอยด์ 4 ต่อมที่อยู่ด้านหลัง
หน้าที่หลักของต่อมไทรอยด์คือการสร้างฮอร์โมน T3 และ T4 เพื่อควบคุมการเผาผลาญพลังงานและอุณหภูมิของร่างกาย รวมถึงการสร้างฮอร์โมน Calcitonin เพื่อควบคุมสมดุลแคลเซียม หากต่อมไทรอยด์มีความผิดปกติ มักโตขึ้นจนเห็นเป็นก้อน อาจเป็นก้อนเดี่ยว ก้อนหลายก้อน หรือโตทั้งต่อม
โรคของต่อมไทรอยด์แบ่งได้เป็น 2 กลุ่มใหญ่ ๆ ได้แก่
- กลุ่มที่เป็นพิษ: ต่อมโตและสร้างฮอร์โมน T3/T4 มากเกินไป ตรวจพบจากการเจาะเลือด อาการที่มักพบคือ ใจสั่น ขี้ร้อน เหงื่อออกง่าย หงุดหงิด กินจุแต่น้ำหนักลด บางรายมีตาโปน กลุ่มนี้โอกาสกลายเป็นมะเร็งค่อนข้างน้อย
- กลุ่มที่ไม่เป็นพิษ: ต่อมโตแต่ไม่สร้างฮอร์โมนเกิน ระดับฮอร์โมนในเลือดยังคงปกติ ไม่มีอาการของไทรอยด์เป็นพิษ อย่างไรก็ตามบางส่วนอาจพบว่าเป็นมะเร็ง
ปัจจัยเสี่ยงที่ทำให้เกิดก้อนไทรอยด์ชนิดไม่ร้าย
- เพศหญิงและอายุที่มากขึ้น
- ภาวะขาดไอโอดีน (ทำให้เกิดคอพอกหลายก้อน)
- ไทรอยด์อักเสบเรื้อรัง เช่น Hashimoto’s thyroiditis
- พันธุกรรมหรือประวัติครอบครัวของคอพอกเป็นพิษ/คอพอกหลายก้อน
- การตั้งครรภ์หรือภาวะที่ฮอร์โมนเปลี่ยนแปลง
- ยาบางชนิด (เช่น Amiodarone) หรือการได้รับไอโอดีนมากหรือน้อยเกินไป
ชนิดของเนื้องอกไม่ร้าย
เนื้องอกไม่ร้ายของต่อมไทรอยด์เป็นโรคที่พบบ่อยที่สุดในกลุ่มเนื้องอกของต่อมไร้ท่อ โดยเฉพาะในเพศหญิง สามารถแบ่งได้เป็น 5 กลุ่มหลัก ได้แก่
- คอหอยพอก (Colloid goiter) พบได้บ่อยในอดีต สาเหตุหลักคือขาดไอโอดีน ทำให้ต่อมไทรอยด์ขยายตัวเพื่อสร้างฮอร์โมนให้เพียงพอ ระดับ T3/T4 ปกติ จึงจัดเป็นชนิดไม่เป็นพิษ ต่อมอาจโตเป็นก้อนเดี่ยว ก้อนหลายก้อน หรือโตทั้งต่อม การตรวจ RAIU พบการจับไอโอดีนเพิ่มขึ้น ปัจจุบันพบลดลงเนื่องจากการบริโภคเกลือเสริมไอโอดีน
การรักษา: เฝ้าระวัง แก้ไขภาวะขาดไอโอดีน ผ่าตัดหากกดเบียดหรือเหตุผลด้านความสวยงาม อาจพิจารณา RAI หรือ RFA แม้โอกาสกลายเป็นมะเร็งน้อย แต่ยังควรติดตาม
- ซิสต์ต่อมไทรอยด์ (Thyroid cyst) เกิดจากการสลายตัวของก้อนเนื้อเดิม ภายในเป็นน้ำใสหรือน้ำปนเนื้อ พบได้ในทุกช่วงอายุ มักตรวจพบจากอัลตราซาวด์ ก้อนมักนิ่มหรือเต่ง กดไม่เจ็บ
การรักษา: เฝ้าติดตาม เจาะดูดน้ำออก ฉีดเอทานอล (PEI) หากมีเนื้อส่วนแข็งควรทำ FNA โอกาสมะเร็งต่ำมาก โดยเฉพาะซีสต์ที่เป็นน้ำล้วน
- คอพอกไม่เป็นพิษ (Non-toxic adenoma) เนื้องอกโตช้า มักเป็นก้อนเดี่ยว ไม่สร้างฮอร์โมน ไม่แพร่กระจาย ระดับ T3/T4 ปกติ และ RAIU ไม่เพิ่มขึ้น
การรักษา: หากอัลตราซาวด์พบแคปซูลชัดเจนมักเป็น Follicular adenoma หากก้อนโตเร็ว ควรทำ FNA หรือผ่าตัดเพื่อแยกจาก Follicular carcinoma
- คอพอกเป็นพิษ (Hyperthyroidism) ต่อมไทรอยด์โตและสร้างฮอร์โมนมากเกิน ทำให้เกิดอาการใจสั่น มือสั่น ขี้ร้อน เหงื่อออก น้ำหนักลด อ่อนเพลีย ในผู้หญิงอาจมีรอบเดือนผิดปกติ ส่วนผู้ชายอาจมีเต้านมโตได้ สาเหตุหลัก ได้แก่
- โรคเกรฟส์ (Graves’ disease): เกิดจากภูมิคุ้มกันกระตุ้นให้ต่อมทำงานเกิน ผู้ป่วยบางรายมีตาโปน ก้อนบวมหน้าแข้ง (pretibial myxedema) หรือนิ้วปุ้ม
- ก้อนเนื้อที่เป็นพิษ (Toxic adenoma): ก้อนเดี่ยวที่สร้างฮอร์โมนมากโดยไม่ขึ้นกับ TSH พบการจับไอโอดีนสูง รักษาด้วยยาต้านไทรอยด์ก่อน ตามด้วย RAI หรือผ่าตัด/ทำ RFA
- ไทรอยด์อักเสบ (Thyroiditis) ต่อมไทรอยด์บวม กดเจ็บ ทำงานมากขึ้นชั่วคราว หลังหายอักเสบอาจกลายเป็นภาวะไทรอยด์ทำงานต่ำ พบมากในผู้หญิงที่มีโรคภูมิคุ้มกัน ควรรักษาตามอาการและติดตามด้วยอัลตราซาวด์ ผู้ป่วยกลุ่มนี้มีความเสี่ยงมะเร็งไทรอยด์สูงขึ้นเล็กน้อย
วิธีตรวจวินิจฉัย
- ซักประวัติและตรวจร่างกาย: ดูประวัติการมีก้อน ความโตเร็ว อาการกดเบียด เสียงแหบ หายใจลำบาก ประวัติครอบครัว/ฉายรังสี และตรวจคลำก้อนกับต่อมน้ำเหลือง
- ตรวจเลือดฮอร์โมน: TSH (หลัก) ร่วมกับ T3/T4 และตรวจแอนติบอดีในรายสงสัยไทรอยด์อักเสบ
- อัลตราซาวด์ไทรอยด์:
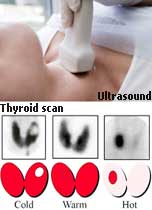 ประเมินขนาด ลักษณะก้อน และต่อมน้ำเหลือง ใช้ TI-RADS จัดระดับความเสี่ยง
ประเมินขนาด ลักษณะก้อน และต่อมน้ำเหลือง ใช้ TI-RADS จัดระดับความเสี่ยง
- เจาะดูดเซลล์ด้วยเข็มเล็ก (FNA): ใช้คลื่นเสียงนำทาง ตรวจเซลล์วิทยา แยกชนิดไม่ร้าย-สงสัย-มะเร็ง รายที่ผล “ก้ำกึ่ง” อาจพิจารณาการทดสอบโมเลกุลหรือผ่าตัดวินิจฉัย
- สแกนไอโซโทป (Scintigraphy): ใช้ในรายที่ TSH ต่ำเพื่อดูว่าเป็นก้อน hot หรือ cold ก้อน hot โอกาสมะเร็งต่ำ
- การตรวจเพิ่มเติม: Elastography, CT/MRI ในรายกดเบียด, ตรวจเลือดอื่น ๆ เพื่อเตรียมรักษา
ตารางการตรวจวินิจฉัยแยกโรค
| อาการ | TFT | US | Scan & Uptake | UIE | FNAB |
|---|
| ถุงน้ำ | - | ⇔ | น้ำ | cold | ⇔ | น้ำ |
|---|
| คอหอยพอก | - | ⇔ | เนื้อ | ↑↑ RAIU | ↓↓ | เนื้อ |
|---|
| คอพอกไม่เป็นพิษ | - | ⇔ | เนื้อ | cold, warm | ⇔ | เนื้อ |
|---|
| ก้อนเนื้อที่เป็นพิษ | ใจสั่น | ↑ | เนื้อ | hot | ⇔ | - |
|---|
| โรคเกรฟ | ใจสั่น | ↑↑ | เนื้อ | hot | ⇔ | - |
|---|
| ไทรอยด์อักเสบ | กดเจ็บ | ↑ | เนื้อ | cold, hot | ⇔ | - |
|---|
| มะเร็งไทรอยด์ | - | ⇔ | เนื้อ | cold | ⇔ | มะเร็ง |
|---|
| TFT=Thyroid function test US=Ultrasound UIE=Urinary iodine excretion FNAB=Fine needle aspiration and biopsy |
แนวทางการรักษา
- เฝ้าติดตาม: สำหรับก้อนเล็ก ไม่ก่ออาการ ติดตามด้วยอัลตราซาวด์เป็นระยะ
- การใช้ยา: ไม่แนะนำการให้ไทรอกซินกด TSH ในก้อนทั่วไป ยกเว้นข้อบ่งชี้เฉพาะ รักษาภาวะฮอร์โมนผิดปกติ/ไทรอยด์อักเสบตามสาเหตุ
- หัตถการลดขนาดก้อน: เช่น การเจาะดูดและฉีดเอทานอล (PEI) สำหรับซีสต์ หรือการจี้ด้วยคลื่นวิทยุ (RFA), เลเซอร์, ไมโครเวฟ สำหรับก้อนไม่ร้ายที่ก่ออาการ
- การใช้ไอโอดีนกัมมันตรังสี (RAI): เหมาะกับก้อนหรือต่อมที่ทำงานเกิน
- การผ่าตัด: ใช้ในกรณีก้อนโตมาก กดเบียด เสี่ยงเป็นมะเร็ง โตต่อเนื่อง หรือเหตุผลด้านความสวยงาม
ส่วนใหญ่ก้อนไทรอยด์ชนิดไม่ร้าย ไม่ได้กลายเป็นมะเร็ง ในภายหลัง การติดตามจึงมุ่งไปที่การเฝ้าดูการเปลี่ยนแปลงที่น่าสงสัยหรือก้อนใหม่มากกว่า
สรุป
ก้อนไทรอยด์พบได้บ่อย ส่วนใหญ่เป็นชนิดไม่ร้าย การตรวจประเมินประกอบด้วยการซักประวัติ ตรวจร่างกาย ตรวจเลือดฮอร์โมน อัลตราซาวด์ และ FNA การรักษาขึ้นอยู่กับอาการ ขนาด ลักษณะก้อน และผลตรวจ โดยมีตั้งแต่การเฝ้าติดตาม เจาะ/ฉีดเอทานอล จี้ลดขนาด RAI ไปจนถึงการผ่าตัด โดยทั่วไปความเสี่ยงเป็นมะเร็งมีน้อย แต่ควรติดตามต่อเนื่องเพื่อความปลอดภัยระยะยาว