มะเร็งผิวหนัง (Skin cancer)
ผิวหนังเป็นอวัยวะที่ใหญ่ที่สุดของร่างกาย ทำหน้าที่ปกป้องจากความร้อน แสงแดด การติดเชื้อ และการบาดเจ็บ อีกทั้งยังช่วยควบคุมอุณหภูมิ เก็บน้ำ ไขมัน และสร้างวิตามินดี มะเร็งผิวหนังสามารถเกิดได้ทุกบริเวณ แต่พบบ่อยในส่วนที่โดนแสงแดด เช่น ใบหน้า คอ มือ และแขน ทำให้มักตรวจพบได้เร็ว และรักษาได้ผลดี เนื่องจากส่วนใหญ่ไม่ค่อยแพร่กระจายผ่านกระแสเลือดหรือต่อมน้ำเหลือง
ชนิดของมะเร็งผิวหนัง
มะเร็งผิวหนังส่วนใหญ่เกิดจากเซลล์ในชั้นหนังกำพร้า ได้แก่ Squamous cells, Basal cells และ Melanocytes ทำให้เกิดมะเร็ง 3 ชนิดหลักคือ Squamous cell carcinoma (SCC), Basal cell carcinoma (BCC) และ Melanoma โดย BCC และ SCC มักรวมเรียกว่า Nonmelanoma ซึ่งไม่ค่อยแพร่กระจายและรักษาได้ง่าย ส่วน Melanoma พบน้อยกว่าแต่รุนแรงและแพร่กระจายเร็ว
- Basal cell carcinoma (BCC)
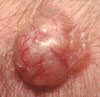
เป็นมะเร็งผิวหนังที่พบบ่อยที่สุด (ประมาณ 80%) และรักษาง่ายเพราะโตช้าและลุกลามเฉพาะที่ ลักษณะเป็นก้อนเล็กสีขาวหรือชมพู มีเส้นเลือดฝอยพาด พบมากในศีรษะ ใบหน้า คอ ใบหู โดยเฉพาะในผู้สูงอายุ ก้อนเลือดออกง่ายและอาจแตกเป็นแผล หากปล่อยไว้อาจลามลึกถึงกระดูก
- Squamous cell carcinoma (SCC)
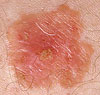
พบรองลงมา ลักษณะเป็นเนื้อนูนสีแดงอมชมพู มีสะเก็ดขาวคลุม ถ้าแกะสะเก็ดจะเลือดออก พบมากที่จมูก หน้าผาก ใบหู ริมฝีปาก และมือ SCC โตและแพร่กระจายเร็วกว่า BCC
- Bowen's disease
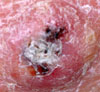
เป็น squamous cell carcinoma "in situ" เซลล์มะเร็งอยู่เพียงผิวนอก ไม่ลามลึก ลักษณะเป็นรอยแบนสีแดง ผิวมันวาว มีสะเก็ดบาง อาจคล้ายโรคผิวหนังอักเสบ โรคสะเก็ดเงิน หรือเชื้อรา หากไม่ดีขึ้นจากการรักษาทั่วไป ควรตัดชิ้นเนื้อตรวจเพื่อวินิจฉัย
- Melanoma
เป็นมะเร็งผิวหนังที่รุนแรงและรักษายาก สามารถลุกลามทั้งแนวนอน แนวตั้ง และกระจายไกล มักพัฒนาจากไฝหรือปานเดิม สัญญาณอันตราย ได้แก่
1. ขนาดใหญ่กว่ายางลบหัวดินสอ
2. รูปร่างไม่สมมาตร
3. มีหลายสีในรอยเดียว
4. ขอบไม่เรียบหรือไม่ชัด
5. โตขึ้นหรือนูนขึ้น
6. คันหรือมีเลือดออก
ผู้ที่มีไฝจำนวนมากควรตรวจร่างกายเดือนละครั้ง หากพบความผิดปกติควรพบแพทย์ทันที เพราะแม้ขนาดเล็ก Melanoma ก็อาจแพร่กระจายแล้ว
- มะเร็งผิวหนังที่พบน้อย เช่น Merkel cell carcinoma, skin lymphoma, sebaceous gland carcinoma และ Kaposi sarcoma
ปัจจัยเสี่ยงของการเกิดมะเร็งผิวหนัง
- การโดนแดดเป็นประจำและเป็นเวลานาน ๆ แสงแดดเป็นปัจจัยที่สําคัญที่สุดของการเกิดมะเร็งผิวหนัง โดยเฉพาะรังสี UVB
- เคยสัมผัสกับสารหนู
- เคยได้รับรังสีรักษา
- มีแผลเรื้อรังหรือแผลไฟไหม้
- มีรอยโรคที่กลายเป็นมะเร็งได้
- มีภูมิคุ้มกันบกพร่องหรือได้รับยากดภูมิคุ้มกัน
- ติดเชื้อไวรัส เช่น HPV
- โรคทางพันธุกรรม เช่น Xeroderma pigmentosum, Nevus basal cell carcinoma syndrome
- ประวัติครอบครัวเป็นมะเร็งผิวหนัง
อาการ
- ผื่นหรือก้อนเดิมรูปร่างเปลี่ยนไป
- ผื่นหรือก้อนใหม่ไม่หายใน 4-6 สัปดาห์
- ไฝโตเร็ว สีหรือรูปร่างเปลี่ยน คัน แตก หรือเลือดออก
- แผลเรื้อรังไม่หายใน 4 สัปดาห์
การวินิจฉัย
ต้องตัดชิ้นเนื้อตรวจทางพยาธิวิทยา ซึ่งอาจตัดบางส่วนหรือตัดทั้งรอยโรคก็ได้ ในกรณีสงสัย Melanoma อาจตรวจเอกซเรย์คอมพิวเตอร์เพื่อประเมินการแพร่กระจาย
การแบ่งระยะ
 Nonmelanoma แบ่งง่ายเพราะโตช้า
Nonmelanoma แบ่งง่ายเพราะโตช้า
- ระยะ 0: อยู่ในชั้นหนังกำพร้า
- ระยะ I: ≤ 2 ซม. และมีลักษณะร้ายแรง 1 ข้อ
- ระยะ II: > 2 ซม. หรือมีลักษณะร้ายแรง ≥ 2 ข้อ
- ระยะ III: ลุกลามกระดูกใบหน้าหรือต่อมน้ำเหลือง 1 ต่อม
- ระยะ IV: ลามไปต่อมน้ำเหลืองหลายต่อมหรืออวัยวะไกล
 Melanoma มีการแบ่งระยะย่อยหลายขั้นเพื่อประเมินพยากรณ์
Melanoma มีการแบ่งระยะย่อยหลายขั้นเพื่อประเมินพยากรณ์
- ระยะ 0: พบเซลล์มะเร็งเฉพาะในชั้นหนังกำพร้า
- ระยะ I–II: แบ่งตามความหนา การแตกเป็นแผล และการแพร่กระจาย
- ระยะ III: ลามไปต่อมน้ำเหลืองหรือผิวหนังใกล้เคียง
- ระยะ IV: แพร่กระจายไปต่อมน้ำเหลืองไกลหรืออวัยวะอื่น
การรักษา
การรักษาหลักคือการผ่าตัด รังสีรักษาใช้ในกรณีผ่าตัดยากหรือเสริมหลังผ่าตัด เคมีบำบัดใช้เมื่อโรคลุกลามและมักเพื่อบรรเทาอาการ นอกจากนี้ยังมี Photodynamic therapy และภูมิคุ้มกันบำบัดในบางกรณี
- การผ่าตัด
- Simple excision ตัดออกพร้อมขอบเขตปกติ เหมาะกับ Nonmelanoma ถ้าก้อนใหญ่มากและมีการสูญของผิวหนังจนผิดรูปอาจมีการปลูกถ่ายผิวหนังเข้ามาในภายหลัง มะเร็งระยะที่ I และ II สามารถหายขาดได้ด้วยการผ่าตัดแบบนี้
- Mohs microsurgery ตัดทีละชั้นและตรวจทันที เพื่อดูว่าขอบด้านไหนยังมีมะเร็งเหลืออยู่ ผู้ป่วยนั่งรอผลการตรวจประมาณ 2 ชั่วโมง ถ้ายังพบเซลล์มะเร็ง แพทย์จะกลับไปตัดซ้ำด้วยวิธีเดิมจนกว่าจะไม่พบเซลล์มะเร็งเหลืออยู่ที่บริเวณรอยโรคนั้น
วิธีนี้เหมาะกับมะเร็งที่ขอบเขตไม่ชัด, ขนาดใหญ่กว่า 2 ซม., เกิดบนแผลเป็น, หรือมะเร็งที่กลับเป็นซ้ำ โตเร็ว ไม่สามารถตัดออกได้หมดหลังผ่าตัดด้วยวิธี Simple excision
- Electrosurgery (curettage and electrodesiccation) ขูดและจี้ไฟฟ้า เหมาะกับรอยตื้นขนาดเล็ก เมื่อขูดผิวหนังแต่ละชั้นออกจะจี้ด้วยความร้อน จนถึงชั้นที่ขูดออกมาตรวจแล้วไม่พบเซลล์มะเร็งก็จะหยุด วิธีนี้มักเหลือแผลเป็นที่เป็นวงขาว (hypopigmented scar) ซึ่งอาจไม่เหมาะกับรอยโรคบางตำแหน่ง
- Cryosurgery ผ่าตัดด้วยไนโตรเจนเหลว วิธีนี้จะไม่เจ็บ และไม่มีเลือดออก แต่ต้องกลับมาทำซ้ำหลายครั้ง เหมาะกับผู้ป่วยที่มีปัญหาเลือดออกง่ายหรือแพ้ยาชา ** เป็นวิธีที่มีอัตราการหายขาดน้อยที่สุด เพราะการสมานตัวของผิวหนังหลังจากทำแต่ละครั้งจะบดบังเซลล์มะเร็งที่ยังเหลืออยู่ข้างใต้
- Laser surgery ผ่าตัดด้วย carbon dioxide หรือ Erbium YAG Laser ไม่มีเลือดออกเช่นกัน แต่จะใช้กับรอยโรคที่มีความตื้นมาก ๆ เท่านั้น เพราะมีอัตราการเกิดเป็นซ้ำสูง ปัจจุบัน FDA ของสหรัฐยังไม่อนุญาตให้ใช้กับมะเร็งชนิด SCC
- การฉายแสง
การฉายแสงสามารถใช้กับ BCC หรือ SCC ที่รอยโรคกว้างจนผ่าตัดยากหรือในผู้ป่วยที่ผ่าตัดไม่ได้ และเป็นการรักษาเสริมหลังผ่าตัดที่มีเซลล์มะเร็งเหลือ, มะเร็งที่ลุกลามไปยังต่อมน้ำเหลืองข้างเคียงแล้ว, หรือมะเร็งที่กลับมาเป็นซ้ำ
เนื่องจากตำแหน่งของมะเร็งผิวหนังมักอยู่บริเวณใบหน้า ผู้ป่วยที่ได้รับการฉายแสงอาจมีผื่นแดงและแห้งบริเวณที่ได้รับการฉายแสง อาจทำให้เจ็บคอ คอแห้ง ไอ และอ่อนเพลียได้
- เคมีบำบัด
ใช้ยาทา ยากิน หรือยาฉีด เพื่อฆ่าเซลล์มะเร็งผิวหนัง ยาทา (5-FU cream) มักสงวนไว้รักษาเฉพาะพวก actinic keratois และ Bowen's disease ยากินหรือยาฉีดจะใช้กับมะเร็งผิวหนังที่มีการกระจายตัวแล้ว และส่วนใหญ่เพียงเพื่อทุเลาอาการ ไม่สามารถรักษาให้หายขาดได้
- การรักษาอื่น ๆ
- Photodynamic therapy (PDT) ใช้ยาเคมีที่ออกฤทธิ์เฉพาะเมื่อโดนแสงที่ความยาวคลื่นจำเพาะต่อยานั้น ใช้รักษา BCC, Bowen's disease และพวก actinic keratosis ไม่ใช้ในรอยโรคที่หนาหรือลึกเพราะแสงจะผ่านเข้าไปไม่ได้
- ภูมิคุ้มกันบำบัด (Immunotherapy) เช่น Interferon สำหรับ SCC ที่ลุกลามบริเวณจมูก ปาก คอ, Imiquimod cream ทาใน BCC และ actinic keratosis แต่ยาทากลุ่มนี้ยังมีราคาแพงมาก
การตรวจพบและรักษาเร็วมีโอกาสหายสูง โดยเฉพาะ BCC และ SCC ส่วน Melanoma ที่ลุกลามแล้วมีโอกาสรักษาหายต่ำมาก การตรวจไฝหรือปานประจำเดือนละครั้งจึงสำคัญ
สรุป
มะเร็งผิวหนังเป็นโรคที่พบได้บ่อยและมักเกิดในบริเวณที่โดนแดดจัด โดยเฉพาะ BCC และ SCC ที่รักษาได้ง่ายหากตรวจพบเร็ว ส่วน Melanoma แม้พบน้อยแต่รุนแรงและแพร่กระจายเร็ว ปัจจัยเสี่ยงสำคัญคือแสงแดด ดังนั้นควรป้องกันโดยหลีกเลี่ยงแดดจัด ใส่เสื้อผ้าปกปิด และใช้ครีมกันแดด รวมถึงหมั่นสังเกตไฝหรือรอยผิวหนังผิดปกติและพบแพทย์ทันทีเมื่อสงสัย เพื่อเพิ่มโอกาสรักษาให้หายขาด