มะเร็งกล่องเสียง (Laryngeal cancer)
มะเร็งกล่องเสียงพบได้บ่อยในเพศชาย อัตราส่วนชายต่อหญิงประมาณ 10:1 ในประเทศไทยพบราว 2.8% ของมะเร็งทั้งหมด มักเกิดในช่วงอายุ 50–60 ปี โดยตำแหน่งที่พบบ่อยที่สุดคือบริเวณสายเสียง (glottis)
ปัจจัยเสี่ยงสำคัญ
- การสูบบุหรี่: เป็นปัจจัยเสี่ยงหลัก ความเสี่ยงจะเพิ่มขึ้นตามปริมาณและระยะเวลาที่สูบ
- การดื่มสุรา: ทำงานร่วมกับบุหรี่ เพิ่มโอกาสเกิดและเพิ่มความรุนแรงของโรค
- อาชีพ: ผู้ที่สัมผัสฝุ่นไม้ แร่ใยหิน ควันสี สารทำละลาย หรือหมอกกรดซัลฟิวริก (Sulfuric acid fog)
- กรดไหลย้อนถึงกล่องเสียง (LPR/GERD): ก่อให้เกิดการอักเสบเรื้อรัง เพิ่มความเสี่ยงต่อการเกิดมะเร็ง
- สุขอนามัยในช่องปากไม่ดีและภาวะขาดสารอาหาร
- การติดเชื้อ HPV: มีบทบาทน้อยกว่ามะเร็งคอหอยส่วนหลัง แต่พบได้บ้างในบางราย
- เพศชาย อายุที่มากขึ้น ภูมิคุ้มกันบกพร่อง หรือเคยได้รับการฉายรังสีบริเวณคอ
ชนิดของมะเร็ง
- Squamous cell carcinoma (SCC) — พบบ่อยที่สุด (>80–90%) เกิดจากการระคายเรื้อรังของเยื่อบุกล่องเสียง มักพบในชายวัยกลางคน–สูงอายุที่สูบบุหรี่จัด ดื่มแอลกอฮอล์ หรือมีการติดเชื้อ HPV หากเกิดที่ glottis มักตรวจพบได้เร็วเพราะเสียงแหบ และพยากรณ์โรคดีกว่า ตำแหน่ง supraglottis หรือ subglottis มักพบโรคในระยะที่สูงกว่าและมีต่อมน้ำเหลืองโต พยากรณ์โรคจึงแย่กว่า
- Verrucous carcinoma ลักษณะเป็นก้อนหนา ผิวคล้ายหงอนไก่ โตช้าและลุกลามเฉพาะที่ สัมพันธ์กับการสูบบุหรี่หรือการดื่มน้ำชาร้อนในระยะยาว มักพบในผู้สูงอายุ พยากรณ์โรคค่อนข้างดี มีโอกาสกลับเป็นซ้ำเฉพาะที่ ต้องรักษาด้วยการผ่าตัด
- Small cell neuroendocrine carcinoma — พบไม่บ่อย มักสัมพันธ์กับการสูบบุหรี่จัด อาจมีอาการแบบ paraneoplastic เนื้อร้ายชนิดนี้มีความก้าวร้าวสูง แบ่งตัวเร็ว พยากรณ์โรคไม่ดี ต้องรักษาด้วยเคมีบำบัดและรังสีร่วมกัน
- ชนิดอื่น ๆ (พบได้น้อย) เช่น Adenocarcinoma ของต่อมน้ำลาย (Adenoid cystic carcinoma) ซึ่งมักลุกลามตามเส้นประสาทและกลับซ้ำได้ในระยะยาว หรือ Chondrosarcoma ของกระดูกอ่อนกล่องเสียง หากสามารถตัดออกได้หมด พยากรณ์โรคค่อนข้างดี
อาการของโรค
อาการของมะเร็งกล่องเสียงอาจคล้ายโรคทั่วไปที่กล่องเสียง แต่สิ่งสำคัญคืออาการจะเป็นอยู่นาน โดยอาการที่ควรสงสัย ได้แก่
- เสียงแหบหรือเสียงเปลี่ยนไปนานเกิน 3 สัปดาห์
- เจ็บคอหรือกลืนลำบากนานเกิน 6 สัปดาห์
- รู้สึกเหมือนมีก้อนติดอยู่ในคอ
อาการร่วมอื่น ๆ ที่อาจพบได้ ได้แก่
- หายใจลำบากหรือหายใจมีเสียงดัง
- ไอเรื้อรัง หรือมีเลือดปนในเสมหะ
- ปวดหูเรื้อรังข้างเดียว (referred otalgia)
- มีก้อนที่คอจากต่อมน้ำเหลืองโต น้ำหนักลด อ่อนเพลีย เบื่ออาหาร
วิธีตรวจวินิจฉัย
- ซักประวัติและตรวจร่างกาย: ประวัติการสูบบุหรี่ ดื่มแอลกอฮอล์ อาชีพ การมีกรดไหลย้อน และอาการเสียงแหบ กลืนลำบาก หรือหายใจผิดปกติ
- ส่องกล้องกล่องเสียง (Flexible nasolaryngoscopy) เพื่อดูตำแหน่ง ขอบเขต และการเคลื่อนไหวของสายเสียง ในระยะต้นสามารถใช้ stroboscopy เพื่อประเมินการสั่นของสายเสียง
- ตัดชิ้นเนื้อ (biopsy): มักทำด้วยกล้องผ่าตัดผ่านปาก (direct laryngoscopy) ภายใต้ยาชาทั่วไป เพื่อยืนยันการวินิจฉัยทางพยาธิวิทยา
- การถ่ายภาพ:
- CT คอฉีดสี: ประเมินการลุกลามเข้ากระดูกอ่อนและต่อมน้ำเหลือง
- MRI: เหมาะสำหรับประเมินการบุกรุกของเนื้ออ่อนและกระดูกอ่อนโดยละเอียด
- PET-CT: ใช้ตรวจหาการแพร่กระจายหรือใช้วางแผนการรักษาในโรคระยะสูง
- ประเมินการหายใจ โภชนาการ และการกลืน: สำคัญทั้งก่อนและหลังการรักษา
- ตัวบ่งชี้พิเศษ: เช่น p16/HPV ในรายที่คัดเลือก หรือ marker ของเนื้องอกต่อมไร้ท่อ
- การจัดระยะโรค (TNM): อิงตามตำแหน่ง ขนาดก้อน การตรึงสายเสียง และการแพร่กระจายของโรค
ระยะของโรค
การแบ่งระยะของมะเร็งกล่องเสียงแตกต่างตามตำแหน่ง เนื่องจากแต่ละตำแหน่งมีพยากรณ์โรคไม่เหมือนกัน โดยทั่วไป:
- มะเร็งที่ supraglottis มักมีพยากรณ์โรคแย่ที่สุด เพราะมักตรวจพบช้า
- มะเร็งที่ subglottis มีพยากรณ์โรคดีกว่า
- มะเร็งที่ glottis ตรวจพบได้เร็วที่สุด และพยากรณ์โรคดีที่สุด
การแบ่งระยะโรคอย่างคร่าว ๆ เพื่อการรักษา ได้แก่
- ระยะเริ่มต้น (Early cancer): ระยะ 0, I, II
- ระยะลุกลาม (Advanced cancer): ระยะ III, IV
แนวทางการรักษา
การเลือกวิธีรักษาขึ้นอยู่กับ ตำแหน่งของก้อน, ระยะโรค (TNM), การคงไว้ซึ่งการพูด–หายใจ–การกลืน, สุขภาพผู้ป่วย และศักยภาพของศูนย์รักษา
โรคระยะแรก (T1–T2, ไม่มีต่อมน้ำเหลือง)
- Glottis:
- การผ่าตัดด้วยเลเซอร์ผ่านกล้อง (Transoral laser microsurgery; TLM) – ฟื้นตัวเร็ว รักษาเฉพาะที่
- รังสีรักษา – ให้ผลควบคุมโรคสูงและคงคุณภาพเสียงได้ดี
- Supraglottis:
- Supraglottic laryngectomy (การผ่าตัดบางส่วนเพื่อเก็บกล่องเสียง) หรือ รังสีรักษา
- การเลือกวิธีรักษาพิจารณาจากขอบเขตก้อน ความเสี่ยงต่อการสำลัก คุณภาพเสียงที่คาดหวัง และสุขภาพโดยรวมของผู้ป่วย
โรคระยะลุกลามเฉพาะที่/ต่อมน้ำเหลือง (T3–T4 หรือ N+)
- แนวทางอนุรักษ์อวัยวะ: เคมี–รังสีร่วมกัน (Concurrent chemoradiation; CCRT) โดยยาหลักคือ cisplatin
- ผ่าตัดกล่องเสียงทั้งหมด (Total laryngectomy) ร่วมกับ neck dissection
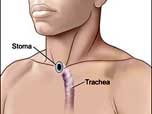 และเปิดรูหลอดลมใหม่ที่คอเพื่อใช้หายใจ ผู้ป่วยจะต้องปรับตัวเรื่องการพูดและการกลืน ใช้ในกรณีที่ก้อนลุกลามมาก มีกระดูกอ่อนถูกทำลาย หรือเสี่ยงอุดกั้นทางเดินหายใจ
และเปิดรูหลอดลมใหม่ที่คอเพื่อใช้หายใจ ผู้ป่วยจะต้องปรับตัวเรื่องการพูดและการกลืน ใช้ในกรณีที่ก้อนลุกลามมาก มีกระดูกอ่อนถูกทำลาย หรือเสี่ยงอุดกั้นทางเดินหายใจ
- รังสีหรือเคมีบำบัดเสริม: ใช้เมื่อผ่าตัดออกไม่หมด หรือมีการแพร่กระจายออกนอกต่อมน้ำเหลือง
ผลข้างเคียงสำคัญของการฉายรังสีบริเวณกล่องเสียงคือ ภาวะต่อมไทรอยด์ทำงานบกพร่อง เนื่องจากต่อมไทรอยด์อยู่ติดกับกล่องเสียง ผู้ป่วยอาจต้องตรวจการทำงานของต่อมไทรอยด์เป็นระยะ ๆ และในบางรายอาจต้องรับประทานฮอร์โมนไทร็อกซินเสริมตลอดชีวิต
หลังการรักษาจำเป็นต้องติดตามผลระยะยาว โดยใน 2–3 ปีแรกควรตรวจติดตามถี่ขึ้น จากนั้นจึงค่อยห่างออก เพื่อเฝ้าระวังการกลับซ้ำหรือมะเร็งใหม่ในทางเดินหายใจ–อาหารส่วนอื่น
โรคกลับเป็นซ้ำหรือแพร่กระจาย
- ภูมิคุ้มกันบำบัด: ยากลุ่มต้าน PD-1 เช่น pembrolizumab หรือ nivolumab ใช้ในรายที่เหมาะสม
- ยามุ่งเป้า: cetuximab (ต้าน EGFR) ใช้ในบางกรณี
- เคมีบำบัดประคับประคอง และการดูแลแบบประคับประคองตามสภาพผู้ป่วย
การฟื้นฟูสภาพ
การพูดปกติอาศัยอวัยวะหลัก 3 ส่วน ได้แก่
- กล่องเสียง (sound source)
- ปอดและทางเดินหายใจ (power source)
- ช่องปากและคอหอย (articulation)
การผ่าตัดกล่องเสียงทำให้สูญเสียกลไกกำเนิดเสียงและทางเดินหายใจถูกแยกออกจากช่องทางการพูดโดยสิ้นเชิง จึงจำเป็นต้องหาวิธีทดแทน ปัจจุบันมี 3 วิธีหลัก ได้แก่:
- การพูดผ่านช่องต่อระหว่างหลอดลมและหลอดอาหาร (Tracheoesophageal speech) — ใช้ปอดเป็นแรงขับเคลื่อนลมผ่านช่องที่เชื่อมระหว่างหลอดลมกับหลอดอาหาร เกิดการสั่นสะเทือนและแปรเป็นเสียงพูด คุณภาพเสียงใกล้เคียงปกติ ใช้เวลาฝึกสั้น ข้อเสียคือต้องใช้มือปิดรูทุกครั้งที่พูด และอาจมีความเสี่ยงติดเชื้อหากน้ำลายไหลย้อน
- การพูดด้วยหลอดอาหาร (Esophageal speech) — ใช้ลมจากการกลืนหรือการเรอผ่านหลอดอาหารให้เกิดการสั่นสะเทือน ผู้ป่วยไม่ต้องใช้อุปกรณ์ใด ๆ แต่ต้องฝึกฝนนาน และมีอัตราความสำเร็จเพียงราว 30%
- การใช้กล่องเสียงไฟฟ้า (Electrolarynx) — อุปกรณ์ไฟฟ้าสร้างแรงสั่นสะเทือนเพื่อแทนเสียงพูด มักใช้แบบวางที่คอ ใช้งานง่าย ไม่ต้องผ่าตัด แต่เสียงที่ได้เป็นเสียงสังเคราะห์และต้องใช้มือถือเครื่องขณะพูด
สรุป
มะเร็งกล่องเสียงพบมากในเพศชายวัยกลางคนขึ้นไป ปัจจัยเสี่ยงหลักคือ บุหรี่และแอลกอฮอล์ รวมถึงการระคายเรื้อรัง เช่น กรดไหลย้อน ชนิดที่พบบ่อยที่สุดคือ SCC โดยก้อนที่ glottis มักตรวจพบได้เร็วจากอาการเสียงแหบ และมีพยากรณ์โรคที่ดีกว่า
การวินิจฉัยต้องอาศัยการ ตัดชิ้นเนื้อ และการตรวจทางรังสีเพื่อจัดระยะโรค การรักษาโรคระยะแรกมักใช้การผ่าตัดผ่านกล้องหรือรังสีรักษา ส่วนโรคระยะก้าวหน้าต้องใช้การรักษาร่วม เช่น เคมี–รังสี หรือผ่าตัดกล่องเสียงทั้งหมด
การเลิกบุหรี่ ลดแอลกอฮอล์ การฟื้นฟูการพูด–การกลืน และการติดตามต่อเนื่อง ล้วนเป็นกุญแจสำคัญที่ส่งผลต่อผลลัพธ์ระยะยาวของผู้ป่วย