เนื้องอกที่ต่อมพาราไทรอยด์ (Parathyroid tumors)
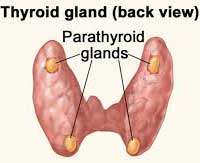
ต่อมพาราไทรอยด์เป็นต่อมไร้ท่อขนาดเล็กจำนวน 4 ต่อม อยู่ด้านหลังของต่อมไทรอยด์ มีลักษณะกลมรีและเล็กกว่าเมล็ดถั่วเขียวเล็กน้อย ทำหน้าที่สร้างฮอร์โมนพาราไทรอยด์ (Parathyroid hormone: PTH) ซึ่งมีบทบาทสำคัญในการควบคุมสมดุลแคลเซียมในร่างกาย โดยทำงานร่วมกับฮอร์โมน Calcitonin ที่หลั่งจาก C-cells ในต่อมไทรอยด์
หน้าที่หลักของ PTH คือกระตุ้นการสลายกระดูกเพื่อเพิ่มแคลเซียมในเลือด, ช่วยดูดกลับแคลเซียมที่ไต, กระตุ้นการสร้างวิตามินดีในรูปแบบแอคทีฟที่ไต และเพิ่มการดูดซึมแคลเซียมจากลำไส้ ผลรวมทำให้ระดับแคลเซียมในเลือดสูงขึ้น ขณะที่ Calcitonin มีหน้าที่ตรงข้าม คือช่วยลดระดับแคลเซียมในเลือด
เนื้องอกที่ต่อมพาราไทรอยด์พบได้ค่อนข้างน้อย ประมาณ 1 ใน 100 คน ส่วนใหญ่กว่า 99% เป็นเนื้องอกไม่ร้าย แต่เมื่อก้อนโตผิดปกติอาจทำให้มีการสร้าง PTH มากเกินไป ส่งผลให้ระดับแคลเซียมในเลือดสูงและกระดูกบางลง จนนำไปสู่โรคแทรกซ้อนที่รุนแรง
ปัจจัยเสี่ยง
- พันธุกรรม: พบในกลุ่ม MEN1, MEN2A (บางราย) และกลุ่ม HPT-JT ที่เกี่ยวข้องกับยีนกลายพันธุ์ CDC73/HRPT2 (สัมพันธ์กับการเกิดมะเร็ง)
- เคยได้รับรังสีรักษาบริเวณคอ
- การใช้ยาลิเทียมเป็นเวลานาน (สัมพันธ์กับ hyperparathyroidism)
- โรคไตเรื้อรังระยะท้าย → secondary/tertiary hyperparathyroidism (ลักษณะต่อมโตแบบ hyperplasia มากกว่าการมีก้อนเดี่ยว)
ชนิดของเนื้องอก
- กลุ่มเนื้องอกไม่ร้าย (Benign) มักแสดงออกเป็นโรค Primary hyperparathyroidism (HPT) ซึ่งมีพยาธิสภาพ 3 แบบ ได้แก่
- Parathyroid adenoma พบมากที่สุด (~80–85% ของผู้ป่วย primary hyperparathyroidism) เกิดจากการเพิ่มจำนวนเซลล์เพียง 1–2 ต่อม ก้อนมักมีขนาดไม่ใหญ่กว่าถั่วลิสง พบมากในผู้หญิง อายุเกิน 50 ปี (ในรายพันธุกรรมพบได้ในอายุน้อย) พยากรณ์โรคดี เมื่อผ่าตัดถูกต้องโอกาสหายขาดสูง
- Parathyroid hyperplasia (~10–15%) เกิดจากการโตแบบกระจายทั้ง 4 ต่อม พบได้ในผู้ป่วย MEN1 และโรคไตวายเรื้อรัง (secondary/tertiary HPT) พยากรณ์โรคดี แต่มีโอกาสเป็นซ้ำเพราะเกี่ยวข้องหลายต่อม
- ก้อนไม่หลั่งฮอร์โมน (Non-functioning cyst/adenoma) พบได้น้อย มักเป็นถุงน้ำหรือก้อนที่ไม่หลั่งฮอร์โมน ผู้ป่วยมักมาด้วยก้อนที่คอแต่ไม่มีแคลเซียมสูง พยากรณ์โรคดี ไม่กลายเป็นมะเร็ง
- กลุ่มเนื้องอกร้าย (Malignant)
- Parathyroid carcinoma มะเร็งปฐมภูมิของต่อมพาราไทรอยด์ พบน้อยมาก แม้ในสถาบันที่เชี่ยวชาญการผ่าตัด พบเพียง 1 รายในผู้ป่วยหลายพันราย มักสัมพันธ์กับกลุ่ม MEN และยีน CDC73/HRPT2 ผู้ป่วยมักอายุ 40–60 ปี พบได้ใกล้เคียงทั้งชายและหญิง อาการรุนแรงจากภาวะแคลเซียมสูง พยากรณ์โรคปานกลางถึงค่อนข้างแย่ เนื่องจากกลับเป็นซ้ำได้ง่าย ต้องติดตามยาวนาน
- Parathyroid metastases คือการแพร่กระจายของมะเร็งจากอวัยวะอื่นมายังต่อมพาราไทรอยด์ พบได้น้อยมาก พยากรณ์โรคขึ้นกับมะเร็งต้นกำเนิด
อาการของโรค
การสร้างฮอร์โมน PTH มากผิดปกติทำให้เกิดภาวะแคลเซียมสูงในเลือดเรื้อรัง ผู้ป่วยมักมีอาการที่ไม่จำเพาะ เช่น อ่อนเพลีย ซึมเศร้า ไม่มีสมาธิ ขี้ลืม เบื่อหน่าย ไม่อยากทำกิจกรรม นอนหลับไม่สนิท ซึ่งแพทย์เรียกว่า "moans and groans" อาการทางกายที่อาจพบ เช่น ปวดกระดูก ปวดศีรษะ แน่นหน้าอก และเมื่อเป็นเรื้อรังจะนำไปสู่ภาวะ "stones and bones" ได้แก่
- ไต: นิ่วในไต ปัสสาวะบ่อย กระหายน้ำ บางรายไตเสื่อม
- กระดูก: ปวดกระดูก กระดูกพรุน กระดูกหักง่าย
- ทางเดินอาหาร: ปวดท้อง คลื่นไส้ เบื่ออาหาร ท้องผูก แผลในกระเพาะ/ลำไส้ ตับอ่อนอักเสบ หรือการทำงานของตับผิดปกติ
- หัวใจ:
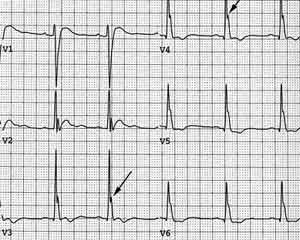 ชีพจรเต้นเร็วหรือเต้นผิดจังหวะ (เช่น atrial fibrillation) คลื่นไฟฟ้าหัวใจผิดปกติ (QT interval สั้น, อาจเห็น Osborn waves) ความดันโลหิตสูง และโรคแทรกซ้อนจากความดันโลหิตสูง
ชีพจรเต้นเร็วหรือเต้นผิดจังหวะ (เช่น atrial fibrillation) คลื่นไฟฟ้าหัวใจผิดปกติ (QT interval สั้น, อาจเห็น Osborn waves) ความดันโลหิตสูง และโรคแทรกซ้อนจากความดันโลหิตสูง
- ระบบประสาท/จิตใจ: อ่อนเพลีย ซึมเศร้า สับสน สมาธิลดลง กล้ามเนื้ออ่อนแรง
- ก้อนคอ/กล่องเสียง: ในมะเร็งอาจพบก้อนที่คอโต เสียงแหบจากเส้นเสียงเป็นอัมพาต
- อื่น ๆ: เส้นผมบางลง โรคกรดไหลย้อน และมะเร็งบางชนิดที่สัมพันธ์กับแคลเซียมสูงเรื้อรัง เช่น มะเร็งเต้านม ต่อมลูกหมาก ลำไส้ใหญ่ และไต
การวินิจฉัย
เริ่มจากตรวจเลือดเพื่อวัดระดับแคลเซียม และซักประวัติเพื่อตัดโรคอื่นที่ทำให้แคลเซียมสูงเฉียบพลัน เช่น มะเร็งหลังเคมีบำบัด, วัณโรคระยะแพร่กระจาย, เชื้อรา, มะเร็งต่อมน้ำเหลือง, Sarcoidosis, Berylliosis เป็นต้น
หากแคลเซียมสูงและ PTH สูงพร้อมกัน แสดงถึงความผิดปกติที่ต่อมพาราไทรอยด์ โดยส่วนใหญ่คือ Primary hyperparathyroidism หากพบแคลเซียม > 14 mg/dL และ PTH > 1,000 pg/mL ให้สงสัยมะเร็ง
เนื่องจากต่อมพาราไทรอยด์มีขนาดเล็กและซ่อนอยู่หลังต่อมไทรอยด์ การตรวจด้วย ultrasound, CT, MRI หรือ Sestamibi scan อาจไม่พบก้อน แต่ยังจำเป็นต้องผ่าตัดรักษาเพราะโรคนี้อันตราย
หากสงสัยมะเร็ง อาจใช้ Sestamibi scan, Angiogram, SPECT scan และ bone scan ก่อนการผ่าตัดเพื่อหาตำแหน่งก้อนและประเมินความเสียหายของกระดูก การวินิจฉัยขั้นสุดท้ายต้องอาศัยผลชิ้นเนื้อ
การรักษาเฉพาะชนิด
- Adenoma (เป็นสาเหตุส่วนใหญ่):
- การผ่าตัด: ใช้วิธี MIRP (Minimally Invasive Radioguided Parathyroid surgery) โดยให้สารทึบรังสีจับกับต่อม จากนั้นศัลยแพทย์ใช้เครื่องตรวจจับเพื่อหาตำแหน่งและผ่าตัดออก เมื่อผ่าตัดสำเร็จ ระดับ PTH จะลดลงทันที อาการดีขึ้นอย่างรวดเร็ว แคลเซียมกลับสู่ปกติภายในไม่กี่ชั่วโมง และมวลกระดูกฟื้นกลับใน 3–6 เดือน
- ยา/การเฝ้าระวัง: สำหรับผู้ป่วยที่ไม่มีอาการและไม่เข้าเกณฑ์ผ่าตัด สามารถติดตามระดับแคลเซียม กระดูก และไต ร่วมกับให้ยา Cinacalcet หรือยากลุ่มยับยั้งการสลายกระดูก (Bisphosphonates, Denosumab)
- Hyperplasia (จากไตวายเรื้อรัง):
- การผ่าตัด: ตัดออกประมาณ 3–3.5 ต่อม (Subtotal parathyroidectomy) หรือผ่าตัดทั้งหมดและย้ายไปฝังที่กล้ามเนื้อแขน/คอ (Autotransplantation)
- การแก้สาเหตุพื้นฐาน: เช่น ปรับสมดุลแร่ธาตุในผู้ป่วยไตวาย ให้วิตามินดีเสริม
- Parathyroid carcinoma:
- การผ่าตัดหลัก: ใช้วิธี En bloc resection คือผ่าตัดต่อมพาราไทรอยด์ที่โตพร้อมกับครึ่งหนึ่งของต่อมไทรอยด์ข้างนั้น ต่อมน้ำเหลือง กล้ามเนื้อ และเส้นประสาทคอข้างนั้นออกทั้งหมด หากมะเร็งยังอยู่ในต่อม อาจให้รังสีรักษาหลังผ่าตัด แต่ถ้าลุกลามออกนอกต่อมแล้ว อาจต้องใช้ทั้งรังสีและเคมีบำบัดร่วมด้วย
- การรักษาเสริม: เคมีและรังสีบำบัดมีบทบาทจำกัด ใช้เฉพาะบางราย
- แก้ภาวะแคลเซียมสูง: ให้สารน้ำ ยา Cinacalcet และยากลุ่ม Bisphosphonates/Denosumab พิจารณาผ่าตัดซ้ำหากเป็นซ้ำเฉพาะที่
- การติดตาม: ระยะยาว ตรวจระดับแคลเซียมและ PTH ทุกปี เนื่องจากมีโอกาสเป็นซ้ำสูง
หากผลตรวจเลือดและภาพถ่ายไม่สามารถยืนยันมะเร็งได้ ศัลยแพทย์จะผ่าตัดตามแนวทางรักษา hyperparathyroidism ทั่วไป และหากผลชิ้นเนื้อยืนยันว่าเป็นมะเร็ง จึงกลับไปผ่าตัดซ้ำเพิ่มเติม
สรุป
เนื้องอกที่ต่อมพาราไทรอยด์ส่วนใหญ่ (<99%) เป็นเนื้องอกไม่ร้าย โดย adenoma เป็นสาเหตุหลักของ Primary hyperparathyroidism ส่วนมะเร็งพาราไทรอยด์พบได้น้อยมาก (<1%)
อาการเกิดจากการที่ระดับ แคลเซียมและ PTH สูง ส่งผลต่อกระดูก ไต ระบบประสาท และหัวใจ การรักษาหลักของโรคที่มีต่อมเดียวผิดปกติคือการผ่าตัดออก ส่วนกรณีหลายต่อม (เช่นจากไตวายเรื้อรัง) ใช้วิธีผ่าตัด subtotal หรือ total + autotransplantation ร่วมกับการแก้ไขสาเหตุพื้นฐาน ในมะเร็งพาราไทรอยด์จำเป็นต้องใช้การผ่าตัด En bloc resection การผ่าตัดครั้งแรกที่ครบถ้วนเป็นปัจจัยสำคัญที่สุด และผู้ป่วยต้องได้รับการติดตามยาวนานเพื่อตรวจหาการกลับเป็นซ้ำ