เนื้องอกไม่ร้ายที่อัณฑะ (Benign testicular tumors)
ก้อนที่อัณฑะเกิดได้จากหลายสาเหตุ เช่น การบวมจากอุบัติเหตุ การอักเสบติดเชื้อ เส้นเลือดขอดที่อัณฑะ (Varicocele) ถุงน้ำข้างอัณฑะ (Hydrocele, Spermatocele) ถุงน้ำในอัณฑะ (Epidermoid cyst) เนื้องอกไม่ร้าย และมะเร็งอัณฑะ นอกจากนี้ยังอาจเกิดจากสาเหตุที่ไม่เกี่ยวข้องกับอัณฑะโดยตรง เช่น ไส้เลื่อนที่เคลื่อนลงมาถุงอัณฑะ หรือภาวะท้องมานที่ทำให้น้ำขังในถุงอัณฑะจนโตขึ้นคล้ายมีก้อน การตรวจอัลตราซาวด์สามารถช่วยแยกได้ว่าก้อนนั้นเป็นน้ำ ถุงน้ำ ก้อนเนื้อ หรือเส้นเลือดขอด ก้อนเนื้อที่มีอาการปวดมักเกิดจากการอักเสบติดเชื้อ (Epididymo-orchitis)
เนื้องอกไม่ร้ายของอัณฑะพบได้น้อยมากเมื่อเทียบกับมะเร็งอัณฑะ (ซึ่งต่างจากอวัยวะสืบพันธุ์เพศหญิงที่มักพบเนื้องอกไม่ร้ายมากกว่า) พบได้ตั้งแต่วัยรุ่นจนถึงวัยผู้ใหญ่ตอนต้น
ชนิดของเนื้องอกไม่ร้ายที่อัณฑะ
- Teratoma เป็นเนื้องอกที่ประกอบด้วยเซลล์หลายชนิด แบ่งย่อยเป็น
- เจริญเติบโตเต็มที่ (mature teratoma) ภายในก้อนอาจพบกระดูก กระดูกอ่อน กล้ามเนื้อ ผิวหนัง และต่อมต่าง ๆ ไม่ค่อยกลายเป็นมะเร็ง แต่บางครั้งอาจมีเนื้อเยื่อมะเร็งชนิดอื่นร่วมอยู่ เช่น rhabdomyosarcoma, squamous cell carcinoma หรือ adenocarcinoma
- ยังไม่เจริญเติบโต (immature teratoma) มีเซลล์อ่อนคล้ายระยะตัวอ่อนในครรภ์ มักมีพฤติกรรมแบบเนื้อร้าย ลุกลามเข้าสู่กระแสเลือดและแพร่ไปยังอวัยวะอื่น
- Leydig (interstitial) cell tumors เกิดจากเซลล์เลดิก พบได้ราว 2% ของเนื้องอกอัณฑะทั้งหมด สามารถสร้างฮอร์โมน androgen, estrogen และ corticosteroid ทำให้เกิดอาการอัณฑะโต นมโต หรือในเด็กเล็กทำให้เข้าสู่วัยหนุ่มก่อนวัย มีขนขึ้น เสียงห้าว และหยุดการยืดตัวของกระดูกแขนขา ส่งผลให้ร่างกายเตี้ยแคระ ประมาณ 10% ของเนื้องอกชนิดนี้เป็นเนื้อร้าย
- Sertoli cell tumors (androblastoma) พบน้อยกว่า 1% ของเนื้องอกอัณฑะทั้งหมด (ถ้าเกิดในรังไข่เรียกว่า arrhenoblastoma) หนึ่งในสามพบในทารกและเด็กเล็ก ที่เหลือพบในวัย 30-40 ปี อาจสร้างฮอร์โมนเพศทำให้นมโต ประมาณ 10% เป็นเนื้อร้าย
- Adenomatoid Tumors มักเกิดที่ epididymis แต่อาจพบที่ tunica vaginalis, spermatic cord, ผนังมดลูก ปีกมดลูก และรังไข่ได้ เป็นก้อนเล็ก 2-3 ซม. ขอบชัด หุ้มด้วยแคปซูลแข็ง สีขาวเทา ไม่กลายเป็นมะเร็ง
อาการและวิธีตรวจวินิจฉัย
โดยทั่วไป ก้อนที่อัณฑะมักไม่เจ็บ แต่อาจมีอาการจากฮอร์โมนหรือการเปลี่ยนแปลงลักษณะเพศ การตรวจวินิจฉัยประกอบด้วย
- ประวัติและการตรวจร่างกาย: ซักประวัติการเจ็บป่วยก่อนหน้า การเปลี่ยนแปลงขนาดก้อน และอาการจากฮอร์โมน ตรวจคลำเพื่อแยกก้อนภายในอัณฑะกับก้อนข้างอัณฑะ (paratesticular)
- อัลตราซาวด์: การตรวจหลักที่ช่วยแยกก้อนใน/นอกอัณฑะ แยกถุงน้ำกับก้อนเนื้อ และประเมินหลอดเลือดด้วย Doppler ultrasound
- ตรวจเลือดหา tumor markers: เช่น AFP, beta-hCG และ LDH เพื่อช่วยคัดกรอง germ cell tumor ซึ่งส่วนใหญ่เป็นมะเร็ง
- ตรวจรังสีเพิ่มเติม: เช่น MRI ในกรณีอัลตราซาวด์เห็นไม่ชัด หรือใช้วางแผนผ่าตัดแบบสงวนอัณฑะ
- ตรวจชิ้นเนื้อ (histology): ยืนยันการวินิจฉัยโดยตรวจชิ้นก้อนหลังผ่าตัด
หากก้อนแข็งและไม่เจ็บ มีโอกาสสูงที่จะเป็นมะเร็งอัณฑะ แพทย์จะแนะนำให้ตัดอัณฑะ เพื่อส่งตรวจชิ้นเนื้อต่อไป
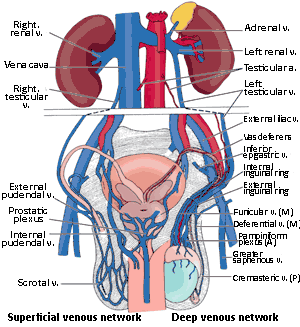
การตรวจชิ้นเนื้อที่อัณฑะมักตัดทั้งลูก การเจาะหรือกรีดเพื่อนำชิ้นเนื้อบางส่วนมีความเสี่ยงแพร่เซลล์มะเร็ง เนื่องจากระบบเลือดและน้ำเหลืองของลูกอัณฑะกับถุงอัณฑะต่างกัน ของเสียจากถุงอัณฑะเข้าสู่ระบบหลอดเลือดฝอยส่วนผิว (ทางซ้ายของรูป) ส่วนของเสียจากลูกอัณฑะและท่อนำอสุจิจะไหลเข้าระบบหลอดเลือดส่วนลึก (ทางขวาของรูป) ซึ่งยังแบ่งย่อยอีกเป็น 3 กลุ่ม คือ ด้านหน้า (A) ตรงกลาง (M) และด้านหลัง (P) ดังนั้นการตรวจชิ้นเนื้อที่ทำผ่านผนังถุงอัณฑะเพื่อเข้าไปหาลูกอัณฑะอาจส่งผลให้เกิดการแพร่กระจายของเซลล์มะเร็งออกมาทางระบบหลอดเลือดฝอยส่วนผิวได้ง่ายขึ้น การผ่าตัดตัดอัณฑะในผู้ป่วยสงสัยมะเร็งจึงมักทำแผลที่ขาหนีบ ไม่ใช่บนถุงอัณฑะ เพื่อป้องกันการแพร่กระจาย ทั้งนี้ถือเป็นการผ่าตัดเพื่อวินิจฉัยและรักษาในคราวเดียว
วิธีรักษา
การรักษาขึ้นกับชนิด ขนาด และความเสี่ยงที่ก้อนจะเป็นมะเร็ง
- ติดตามขนาดและอาการ: หากก้อนเล็กและอัลตราซาวด์ไม่พบลักษณะเนื้อร้าย อาจติดตามด้วยอัลตราซาวด์เป็นระยะ
- ผ่าตัดแบบสงวนอัณฑะ (testis-sparing surgery): เหมาะกับก้อนเล็กที่สงสัย Leydig หรือ Sertoli cell tumor โดย tumor markers ปกติ และภาพรังสีบ่งชี้ว่าเป็นเนื้องอกไม่ร้าย
- ตัดอัณฑะทั้งหมด (radical inguinal orchiectomy): ใช้ในกรณีสงสัยมะเร็งหรือผลตรวจไม่ชัดเจน เป็นมาตรฐานเพื่อยืนยันและรักษาพร้อมกัน
- รักษาตามอาการสำหรับถุงน้ำข้างอัณฑะ: ถ้าไม่ก่ออาการมักไม่ต้องรักษา แต่ถ้าใหญ่หรือรบกวนอาจผ่าตัดเอาออก
- ติดตามหลังผ่าตัด: หากเป็นเนื้องอกไม่ร้ายจริง มักติดตามช่วงสั้นด้วยการตรวจร่างกายและอัลตราซาวด์เพื่อยืนยันว่าไม่กลับมาเป็นซ้ำ
สรุป
เนื้องอกไม่ร้ายของอัณฑะมีหลายชนิด ตั้งแต่ถุงน้ำที่พบบ่อยและไม่อันตราย ไปจนถึงก้อนเนื้อที่สร้างฮอร์โมนหรือมีความเสี่ยงเป็นมะเร็ง อัลตราซาวด์เป็นการตรวจสำคัญในการคัดกรองและวางแผนรักษา ในกรณีที่ก้อนเล็กและสงสัยว่าไม่ร้าย อาจเลือกเฝ้าติดตามหรือผ่าตัดแบบสงวนอัณฑะ แต่ถ้ามีความเสี่ยงสูงต่อมะเร็ง ควรตัดอัณฑะทั้งลูกเพื่อตรวจยืนยันและรักษาในคราวเดียว