กลุ่มอาการเอ็มดีเอส (Myelodysplastic syndrome, MDS)
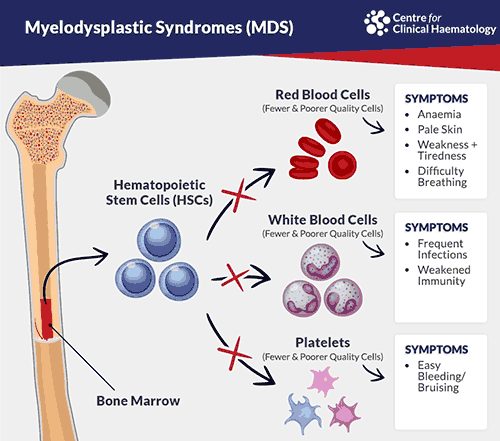
โรคนี้เป็นกลุ่มโรคของสเต็มเซลล์ในไขกระดูกที่ไม่สามารถพัฒนาเป็นเซลล์เม็ดเลือดเต็มวัยชนิดต่าง ๆ ได้ (defective differentiation) ลักษณะสำคัญคือมีเซลล์เม็ดเลือดในกระแสโลหิตน้อยขณะที่สเต็มเซลล์ไขกระดูกมีปริมาณมากโดยเฉพาะสายของเม็ดเลือดแดง (cytopenia with hypercellular marrow and erythroid hyperplasia) และสเต็มเซลล์เหล่านี้มีโอกาสกลายเป็นมะเร็งเม็ดเลือดขาวชนิด AML ได้มากถึงร้อยละ 30 สมัยก่อนจึงเรียกกลุ่มโรคนี้ว่า "Preleukemia" หรือภาวะก่อนเป็นมะเร็งเม็ดเลือดขาว
กลุ่มอาการเอ็มดีเอสนี้พบบ่อยขึ้นในปัจจุบัน อาจเนื่องจากมีการเจาะเลือดเพื่อตรวจสุขภาพมากขึ้น และมีแพทย์โลหิตวิทยาและพยาธิวิทยาคอยเจาะและตรวจไขกระดูกมากขึ้น ทางตะวันตกมักพบในคนสูงอายุ 70-80 ปี แต่ทางเอเชียจะเริ่มพบกลุ่มอาการนี้เร็วกว่า เฉลี่ยที่อายุ 57-60 ปี
สาเหตุของเอ็มดีเอสยังไม่ทราบชัด บางส่วนพบว่าสัมพันธ์กับการมียีนก่อมะเร็งในร่างกาย เช่น DNMT3A, TET2, ASXL1, TP53, RUNX1, SRSF2, และ SF3B1 ยีนเหล่านี้อาจได้รับมาจากพ่อแม่ หรืออาจเกิดขึ้นเองในช่วงชีวิตของผู้ป่วย บางส่วนพบว่าสัมพันธ์กับการได้รับสารก่อมะเร็ง เช่น ยาเคมีบำบัด รังสีตรวจรักษา เบนซีน (benzene) บุหรี่ ฯลฯ แต่ส่วนใหญ่ไม่ทราบสาเหตุ (ไม่มีแม้แต่ปัจจัยเสี่ยง)
ชนิดของกลุ่มอาการเอมดีเอส
องค์การอนามัยโลก (WHO) ได้จำแนก MDS ปี 2016 ออกเป็น 7 กลุ่มหลัก โดยอิงจากลักษณะทางเซลล์วิทยาและพันธุกรรมโมเลกุล เพื่อช่วยในการวินิจฉัยและพยากรณ์โรค:
- MDS with single lineage dysplasia (MDS-SLD): พบ 5–10%
มีความผิดปกติเฉพาะในเซลล์เม็ดเลือดสายเดียว โดยที่ blast ในไขกระดูกไม่เกิน 5%
พยากรณ์โรคค่อนข้างดี อยู่ได้นานแม้ไม่รักษา โอกาสกลายเป็น AML ต่ำ
- MDS with multilineage dysplasia (MDS-MLD): พบ 20–30%
มีความผิดปกติของเซลล์มากกว่า 1 สาย เช่น เม็ดเลือดแดงและเกล็ดเลือด โดยที่ blast ยังไม่เกินเกณฑ์
พยากรณ์โรคปานกลาง มีโอกาสพัฒนาเป็น AML มากกว่า MDS-SLD
- MDS with ring sideroblasts (MDS-RS): พบ 5–10%
มีเม็ดเลือดแดงที่สะสมธาตุเหล็กรอบนิวเคลียส (ring sideroblasts) มากกว่า 15% หรือ >5% หากมียีน SF3B1
พยากรณ์โรคดี โดยเฉพาะถ้ามียีน SF3B1 ไม่ค่อยพัฒนาเป็น AML
- MDS with excess blasts (MDS-EB): พบรวม 25–30%
มีจำนวน blast เพิ่มขึ้น แบ่งย่อยเป็น:
- MDS-EB-1: blast 5–9% ในไขกระดูก หรือ 2–4% ในเลือด
- MDS-EB-2: blast 10–19% ในไขกระดูก หรือ 5–19% ในเลือด
พยากรณ์โรคไม่ดี มีโอกาสสูงที่จะการกลายเป็น AML
- MDS with isolated del(5q): พบ 10–15% พบมากในหญิงสูงอายุ
มีความผิดปกติของโครโมโซม 5q เพียงอย่างเดียว
พยากรณ์โรคดีมาก ตอบสนองดีต่อยา lenalidomide
- MDS, unclassifiable (MDS-U): พบน้อยที่สุด
ไม่เข้าเกณฑ์กลุ่มอื่น เช่น ลักษณะเซลล์ไม่ชัดเจน
พยากรณ์โรคแตกต่างกันไปตามลักษณะผู้ป่วย
- Provisional entity: MDS/MPN overlap syndromes (เช่น CMML, aCML): พบได้บ้าง โดยเฉพาะใน CMML
อยู่กึ่งกลางระหว่างกลุ่ม MDS และ Myeloproliferative neoplasm (MPN) เช่น chronic myelomonocytic leukemia (CMML) ซึ่งมีทั้ง dysplasia และ proliferative features
พยากรณ์โรคไม่ดี มักมีความเสี่ยงสูง ต้องติดตามใกล้ชิด
อาการและอาการแสดง
ผู้ป่วยเอ็มดีเอสมักมีอาการของภาวะเม็ดเลือดน้อยเรื้อรัง ได้แก่
- อ่อนเพลีย เหนื่อยง่าย ซีด จากเม็ดเลือดแดงน้อย
- มีไข้ ติดเชื้อง่าย จากเม็ดเลือดขาวต่ำ
- มีจุดหรือจ้ำเลือดตามผิวหนัง ถ่ายอุจจาระดำ หรือถ่ายเป็นเลือด จากเกล็ดเลือดต่ำ
- เบื่ออาหาร น้ำหนักลด ปวดกระดูก
- ผื่นแดงตามผิวหนังเป็น ๆ หาย ๆ
- ม้ามโต
- ตับโต
- ต่อมน้ำเหลืองโต
- พบเซลล์ผิดปกติในไขกระดูก เช่น เม็ดเลือดแดงขนาดไม่เท่ากัน รูปร่างไม่ปกติ มี ringed sideroblasts; เม็ดเลือดขาวมี hypogranulation, hyposegmentation, chromatin หนาแน่นผิดปกติ, แกนประสานผิดตำแหน่ง; เกล็ดเลือดมีขนาดผิดปกติ อาจมีนิวเคลียสมากกว่าหนึ่ง หรือมีกรานูลลดลง
- ลักษณะที่บ่งชี้พยากรณ์โรคไม่ดี ได้แก่ การพบ blast cell เป็นกลุ่มอยู่ตรงกลางไขกระดูก แทนที่จะอยู่ใกล้ขอบกระดูก (endosteal surface)
วิธีตรวจวินิจฉัยและแยกโรค
แพทย์จะสงสัย MDS หากผู้ป่วยมีเม็ดเลือดต่ำสายใดสายหนึ่งนานเกิน 6 เดือน โดยจะต้องแยกโรคอื่นที่มีลักษณะคล้ายกันก่อน ได้แก่:
- ภาวะโลหิตจางจากการขาดสารอาหาร: เช่น ขาดวิตามิน B12, Folic acid หรือธาตุเหล็ก ต้องตรวจระดับสารอาหารเหล่านี้ในเลือด
- ภาวะโลหิตจางจากพีเอ็นเอช (PNH): มีเม็ดเลือดแดงแตกเป็นพัก ๆ ปัสสาวะมีสีชาเข้ม การวินิจฉัยใช้ Ham's test, sugar water test, ตรวจ hemosiderin ในปัสสาวะ
- โรคภูมิคุ้มกันทำลายตนเอง (เช่น SLE): อาจทำให้เม็ดเลือดแตก ร่วมกับเกล็ดเลือดต่ำ ตรวจด้วย ANA และ Coombs' test
- ภาวะม้ามโตจากโรคตับแข็ง (Hypersplenism): ม้ามที่โตจะกินเม็ดเลือด ตรวจพบตาเหลือง ท้องมาน หรืออาการอื่นของโรคตับ
- โรคพันธุกรรมในเด็ก: เช่น Hereditary sideroblastic anemia, congenital dyserythropoietic anemia, Fanconi's anemia, Diamond Blackfan syndrome, Down's syndrome, Schwachman's syndrome, Kostmann's syndrome
จากนั้นการวินิจฉัย MDS ต้องตรวจไขกระดูกอย่างละเอียด โดยประกอบด้วย:
- Bone marrow aspiration และ biopsy: ตรวจจำนวนและรูปร่างของเซลล์ โดย blast ต้องไม่เกิน 20% หากเกินจะถือว่าเป็น AML
- การตรวจโครโมโซม (Cytogenetics): เพื่อหาความผิดปกติทางพันธุกรรม เช่น del(5q), +8, -7
- Flow cytometry, Immunocytochemistry และ Next Generation Sequencing (NGS): ช่วยระบุชนิดของเซลล์ผิดปกติและกลไกของโรค
โรคที่ต้องแยกจาก MDS หลังตรวจไขกระดูก ได้แก่
- Aplastic anemia: ประมาณ 10% ของ MDS มีไขกระดูกบางคล้าย Aplastic anemia แต่การพบ dyshemopoiesis และโครโมโซมผิดปกติช่วยวินิจฉัย MDS
- Chronic myelomonocytic leukemia (CMML): บางครั้ง monocytes คล้ายตัวอ่อนของ myeloid cells ต้องใช้โครโมโซมช่วยแยก (CML พบ t(9;22))
- Erythroleukemia: พบ erythroid cell >50%, erythroblast มีลักษณะคล้าย megaloblast, มี multilobulated nuclei และ blast ของ non-erythroid >30%
การรักษา
แนวทางการรักษา MDS ขึ้นอยู่กับความรุนแรงของโรค และสุขภาพโดยรวมของผู้ป่วย โดยแบ่งได้เป็น:
1. การประคับประคองอาการ
- ให้เม็ดเลือดแดง (Packed red cells) เมื่อมีอาการซีดรุนแรง
- ให้เกล็ดเลือด เมื่อมีเลือดออกหรือมีเกล็ดเลือดต่ำมาก
- ให้ยาฆ่าเชื้อเมื่อมีไข้หรือสงสัยติดเชื้อ
- หลีกเลี่ยงยาที่กดไขกระดูก เช่น Chloramphenicol
- ในผู้ป่วยที่ต้องให้เลือดบ่อย ให้ยาขับธาตุเหล็ก เช่น Deferasirox เพื่อป้องกันภาวะธาตุเหล็กเกิน
2. การรักษาเฉพาะตามกลไกของโรค
- ในกลุ่มที่มี del(5q) อาจได้ผลดีจากยา Lenalidomide
- กลุ่มที่มี transfusion dependence หรือไม่ตอบสนองต่อ supportive care อาจใช้ ยากระตุ้นการสร้างเม็ดเลือด เช่น Erythropoietin หรือ Darbepoetin
- ผู้ป่วยที่มีลักษณะ hypocellular marrow และอาจมี autoimmune component อาจตอบสนองต่อ Immunosuppressive therapy เช่น ATG (Antithymocyte globulin) และ Cyclosporine
3. การรักษาด้วยเคมีบำบัดหรือยาต้านมะเร็ง
- ผู้ป่วยกลุ่มความเสี่ยงสูง (High-risk MDS) อาจได้รับยา Azacitidine หรือ Decitabine ซึ่งเป็นยาที่ออกฤทธิ์กด epigenetic dysregulation ของเซลล์ไขกระดูก
4. การปลูกถ่ายไขกระดูก (Stem cell transplantation)
เป็นการรักษาที่อาจหายขาดได้ โดยเฉพาะในผู้ป่วยอายุน้อยและมีสุขภาพแข็งแรง ซึ่งต้องพิจารณาความเหมาะสมเป็นรายบุคคล
สรุป
Myelodysplastic Syndrome (MDS) คือกลุ่มโรคไขกระดูกที่สร้างเม็ดเลือดผิดปกติ ทำให้เกิดภาวะเม็ดเลือดต่ำเรื้อรังและมีความเสี่ยงกลายเป็นมะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน (AML) การวินิจฉัยต้องใช้การตรวจเลือดและตรวจไขกระดูกอย่างละเอียด ร่วมกับการวิเคราะห์ทางพันธุกรรม การรักษาขึ้นกับชนิด ความรุนแรงของโรค และภาวะสุขภาพของผู้ป่วย โดยมีเป้าหมายเพื่อลดอาการ ป้องกันภาวะแทรกซ้อน และในบางรายอาจรักษาให้หายขาดได้ด้วยการปลูกถ่ายไขกระดูก
บรรณานุกรม
- Gamal Abdul Hamid, et. al. 2019. "Diagnosis and Classification of Myelodysplastic Syndrome
." [ระบบออนไลน์]. แหล่งที่มา IntechOpen. (22 สิงหาคม 2568).
- "Stem Cell Transplant for Myelodysplastic Syndrome." [ระบบออนไลน์]. แหล่งที่มา Cancer.org. (22 สิงหาคม 2568).
- "Myelodysplastic Syndrome." [ระบบออนไลน์]. แหล่งที่มา Wikipedia (22 สิงหาคม 2568).
- "Myelodysplastic Syndrome." [ระบบออนไลน์]. แหล่งที่มา Mayo Clinic (22 สิงหาคม 2568).
- อภิชัย ลีละสิริ และ ถนอนศรี ศรีชัยกุล. 2543. "Myelodysplastic Syndrome." [ระบบออนไลน์]. แหล่งที่มา รพ.พระมงกุฏเกล้าฯ (22 สิงหาคม 2568).