กลุ่มยาอินครีติน (GLP-1 analogs)
ยากลุ่มนี้อาจเรียกได้หลายชื่อ ได้แก่ GLP-1 analogs, Incretin mimetics หรือ GLP-1 receptor agonists ซึ่งหมายถึงยากลุ่มเดียวกันทั้งหมด โดยเป็นยาที่พัฒนาขึ้นเพื่อเลียนแบบการทำงานของฮอร์โมน Glucagon-like peptide-1 (GLP-1) ซึ่งเป็นหนึ่งในฮอร์โมนอินครีตินของทางเดินอาหารที่มีบทบาทสำคัญในการควบคุมระดับน้ำตาลในเลือด
ในผู้ป่วยโรคเบาหวานชนิดที่สอง โดยเฉพาะรายที่เป็นมานาน จะพบว่าการหลั่งฮอร์โมนอินครีตินลดลง ส่งผลให้การควบคุมระดับน้ำตาลบกพร่อง ยากลุ่มนี้จึงเข้ามามีบทบาทสำคัญในการรักษาโรคเบาหวานชนิดที่สอง
ที่มาและการออกฤทธิ์:
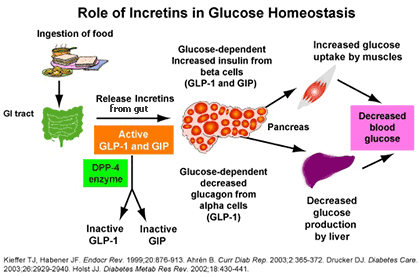 ในภาวะปกติ เมื่ออาหารจากกระเพาะอาหารผ่านเข้าสู่ลำไส้เล็ก จะกระตุ้นให้เกิดการหลั่งฮอร์โมนอินครีตินสำคัญ 2 ชนิด ได้แก่ Glucagon-like peptide-1 (GLP-1) จาก L-cell และ Gastric inhibitory polypeptide (GIP หรือชื่อเดิม glucose-dependent insulinotropic polypeptide) จาก K-cell โดย GLP-1 มีบทบาทเด่นกว่า
ในภาวะปกติ เมื่ออาหารจากกระเพาะอาหารผ่านเข้าสู่ลำไส้เล็ก จะกระตุ้นให้เกิดการหลั่งฮอร์โมนอินครีตินสำคัญ 2 ชนิด ได้แก่ Glucagon-like peptide-1 (GLP-1) จาก L-cell และ Gastric inhibitory polypeptide (GIP หรือชื่อเดิม glucose-dependent insulinotropic polypeptide) จาก K-cell โดย GLP-1 มีบทบาทเด่นกว่า
GLP-1 จะจับกับตัวรับที่ตับอ่อน กระตุ้นเบตาเซลล์ให้หลั่งอินซูลิน และยับยั้งอัลฟาเซลล์ไม่ให้หลั่งกลูคากอน (ซึ่งเป็นฮอร์โมนที่เพิ่มระดับน้ำตาลในเลือด) ความแรงของการกระตุ้นนี้ขึ้นกับระดับกลูโคสในเลือด หากระดับน้ำตาลปกติ GLP-1 จะไม่กระตุ้นการหลั่งอินซูลิน จึงมีโอกาสเกิดภาวะน้ำตาลต่ำค่อนข้างน้อย นอกจากนี้ GLP-1 ยังช่วยเพิ่มจำนวนและลดการตายของเบตาเซลล์ในตับอ่อน
อย่างไรก็ตาม ทั้ง GLP-1 และ GIP เป็นโปรตีนที่มีอายุสั้นในกระแสเลือด เนื่องจากถูกเอนไซม์ DPP-4 ทำลายอย่างรวดเร็วภายในไม่กี่นาที ทำให้ฤทธิ์ตามธรรมชาติของฮอร์โมนประเมินได้ยาก ปัจจุบันพบว่าตัวรับ GLP-1 กระจายอยู่ในอวัยวะหลายระบบ และก่อให้เกิดผลทางสรีรวิทยาหลากหลาย ดังนี้
- ที่สมองส่วนธาลามัส ลดการตายของเซลล์สมอง ลดความอยากอาหาร ส่งผลให้น้ำหนักลดลง
- ที่ลิ้น เพิ่มความไวต่อการรับรส
- ที่หัวใจ ลดภาวะ oxidative stress ลดการตายของเซลล์กล้ามเนื้อหัวใจ และช่วยเพิ่มประสิทธิภาพการบีบตัว
- ที่ปอด ลดการอักเสบเรื้อรัง และช่วยให้การทำงานของปอดในสัตว์ทดลองที่มีถุงลมโป่งพองดีขึ้น [4]
- ที่กระเพาะอาหาร ชะลอการระบายอาหารออกจากกระเพาะ ทำให้อิ่มนานขึ้น
- ที่ตับ กระตุ้นการหลั่งน้ำดี ลดการสร้างกลูโคสและ VLDL
- ที่ไต เพิ่มการขับโซเดียม ลดอาการบวมน้ำ และลดการรั่วของอัลบูมิน
- ที่กระดูก กระตุ้นการสร้างกระดูก
- ที่กล้ามเนื้อ ลดภาวะดื้ออินซูลิน และเพิ่มหลอดเลือดฝอยมาเลี้ยง
- ที่เนื้อเยื่อไขมัน ลดการดื้ออินซูลิน เพิ่มการสร้าง brown fat และส่งเสริมการสลาย white fat
- ที่เม็ดเลือด ยับยั้งกระบวนการอักเสบ
ตัวอย่างยากระตุ้นตัวรับจีแอลพี-1
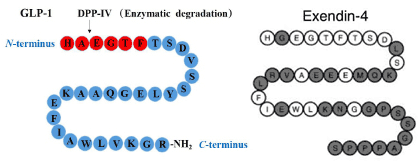
การพัฒนายากลุ่มนี้ในระยะแรกอาศัยโครงสร้าง Exendin-4 ซึ่งเป็นสารจากต่อมน้ำลายของกิ้งก่า ต่อมาสามารถผลิตจากยีนที่สร้าง GLP-1 ของมนุษย์โดยตรง และดัดแปลงโมเลกุลให้ทนต่อการถูกทำลายโดยเอนไซม์ DPP-4 ปัจจุบันแบ่งออกเป็น 2 รุ่นหลัก ได้แก่
- รุ่น Exendin-4 backbone ได้แก่ ยา Exenatide, Lixisenatide
- รุ่น Human GLP-1 backbone ได้แก่ Liraglutide, Albiglutide, Dulaglutide
ตารางข้างล่างแสดงคุณสมบัติ วิธีใช้ และข้อควรระวังของยาแต่ละตัว
| ยา | คุณสมบัติ | วิธีใช้ | ข้อควรระวัง |
|---|
| Exenatide |
ยาตัวแรกที่พัฒนาจาก exendin-4 มีความคล้าย GLP-1 มนุษย์ 53% มีทั้งชนิดออกฤทธิ์สั้น (Byetta®) และออกฤทธิ์ยาว (Bydureon®) โดยชนิดออกฤทธิ์ยาวควบคุมระดับน้ำตาลได้ดีกว่า |
- Byetta® เริ่ม 5 mcg ฉีดเข้าใต้ผิวหนัง วันละ 2 ครั้ง ก่อนอาหาร 30 นาที เพิ่มได้ถึง 10 mcg วันละ 2 ครั้ง (ปรับทุก 1 เดือน)
- Bydureon® 2 mg ฉีดเข้าใต้ผิวหนัง สัปดาห์ละครั้ง
|
- ห้ามใช้ในผู้ป่วยไตวาย (CrCl < 30 ml/min)
- อาจเพิ่มค่า INR เมื่อใช้ร่วมกับ Warfarin
|
| Lixisenatide |
สังเคราะห์จาก exendin-4 เช่นกัน มีสายโมเลกุลยาวขึ้น จับตัวรับได้มากกว่า GLP-1 ธรรมชาติ 4 เท่า ออกฤทธิ์นานขึ้น แต่ประสิทธิภาพลดน้ำตาลใกล้เคียง Exenatide |
เริ่ม 10 mcg ฉีดเข้าใต้ผิวหนัง วันละครั้ง ก่อนอาหารเช้า 30 นาที เพิ่มได้ถึง 20 mcg (ปรับทุก 2 สัปดาห์)
|
- ห้ามใช้ในผู้ป่วยไตวาย (CrCl < 30 ml/min)
- ควรติดตามค่า PT/INR หากใช้ร่วมกับ Warfarin
|
| Liraglutide |
ดัดแปลงจาก human GLP-1 คล้ายกัน 97% เติมกรดไขมันเพื่อให้จับกับอัลบูมินและทนต่อ DPP-4 |
เริ่ม 0.6 mg ฉีดเข้าใต้ผิวหนัง วันละครั้ง ก่อนอาหารเช้า 30 นาที แล้วเพิ่มเป็น 1.2–1.8 mg ทุก 1 สัปดาห์
|
ขนาด 0.6 mg ยังไม่ลดน้ำตาลชัดเจน ใช้เพื่อให้ร่างกายปรับตัว ลดอาการท้องอืด
|
| Albiglutide |
เป็น recombinant fusion protein จาก human GLP-1 เชื่อมกับอัลบูมิน ทำให้โมเลกุลใหญ่และออกฤทธิ์ยาว |
เริ่ม 30 mg ฉีดเข้าใต้ผิวหนัง สัปดาห์ละครั้ง เพิ่มได้ถึง 50 mg (ปรับทุก 1 เดือน)
|
ผู้ป่วยไตวายอาจมีอาการท้องอืดมากขึ้น
|
| Dulaglutide |
เป็น recombinant fusion protein เชื่อม N-terminus ของ human GLP-1 กับ IgG4 heavy chain ทำให้ออกฤทธิ์ยาว |
เริ่ม 0.75 mg ฉีดเข้าใต้ผิวหนัง สัปดาห์ละครั้ง เพิ่มได้ถึง 1.5 mg (ปรับทุก 1 เดือน)
|
ผู้ป่วยไตวายอาจมีอาการท้องอืดมากขึ้น
|
ยาที่ออกฤทธิ์สั้น (ฉีดทุกวัน) เด่นในการลดน้ำตาลหลังอาหาร ส่วนยาที่ออกฤทธิ์ยาว (ฉีดสัปดาห์ละครั้ง) ควบคุมระดับน้ำตาลพื้นฐานและช่วงกลางคืนได้ดีกว่า ปัจจุบันมียาสูตรผสมกับอินซูลินในปากกาเดียวกัน ได้แก่
- Xultophy® = Liraglutide + insulin degludec
- Soliqua® = Lixisenatide + insulin glargine
การใช้ยาที่เหมาะสม
- ใช้รักษาโรคเบาหวานชนิดที่สอง
ไม่ควรใช้ในผู้ป่วยเบาหวานชนิดที่หนึ่ง
แม้ยังไม่อยู่ในบัญชียาหลักแห่งชาติของไทยเนื่องจากราคาแพง แต่แนวทางของสมาคมโรคเบาหวานอเมริกาแนะนำให้ใช้ร่วมกับ Metformin เมื่อควบคุมไม่ได้ด้วย Metformin เพียงอย่างเดียว อย่างไรก็ตาม ข้อมูลผลระยะยาวยังอยู่ระหว่างการติดตาม
ยามาในรูปปากกาฉีด ต้องเก็บในตู้เย็น 2–4°C ห้ามแช่แข็ง หลังเปิดใช้แล้วเก็บที่อุณหภูมิห้อง (15–30°C) หรือในตู้เย็นได้ และควรใช้ภายใน 30 วัน หลีกเลี่ยงแสงแดดและความร้อน
- ใช้รักษาโรคอ้วน
พิจารณาใช้ในผู้ที่มี BMI > 30 kg/m2 หรือมีโรคร่วมจากความอ้วน และไม่ตอบสนองต่อวิธีอื่น ข้อบ่งใช้ด้านนี้ยังไม่เป็นที่ยอมรับทั่วไป เพราะยังไม่ชัดเจนว่าหยุดยาแล้วน้ำหนักจะกลับเพิ่มหรือไม่ [6]
ผลข้างเคียง พิษของยา และข้อควรระวัง
พบบ่อย ได้แก่ ท้องอืด แน่นท้อง เบื่ออาหาร คลื่นไส้ อาเจียน ปวดท้อง ท้องเสีย หรือกรดไหลย้อนกำเริบ รวมทั้งรอยแดง บวม คัน หรือก้อนเลือดใต้ผิวหนังบริเวณที่ฉีด
Exenatide และ Lixisenatide มีความเสี่ยงต่อไตบกพร่องรุนแรง จึงไม่ควรใช้ในผู้ป่วยไตเสื่อม ไตวาย หรือผู้ปลูกถ่ายไต
กลุ่ม Human GLP-1 backbone (เช่น Liraglutide, Albiglutide, Dulaglutide) มีรายงานความสัมพันธ์กับมะเร็งต่อมไทรอยด์ชนิด papillary carcinoma จึงหลีกเลี่ยงในผู้ที่มีประวัติครอบครัวเป็นมะเร็งชนิดนี้ หรือมีภาวะ MEN type II
ผลข้างเคียงอื่นพบได้ไม่บ่อย เช่น
- อาจทำให้หัวใจเต้นเร็วหรือผิดจังหวะ (เช่น Atrial flutter, Atrial fibrillation) และ PR interval ยาวขึ้น
- อาจเพิ่มเอนไซม์ amylase, lipase และเอนไซม์ตับ เสี่ยงตับอ่อนอักเสบเฉียบพลัน หากพบผิดปกติควรหยุดยา
- อาจมีการติดเชื้อทางเดินหายใจส่วนบน
- ปวดศีรษะ วิงเวียน
ปฏิกิริยาระหว่างยา
ยาทุกตัวชะลอการเคลื่อนไหวของกระเพาะอาหาร อาจลดการดูดซึมยาเม็ดอื่น ควรรับประทานยาอื่นก่อนฉีดยาอย่างน้อย 1 ชั่วโมง หรือหลังฉีดประมาณ 11 ชั่วโมง
รุ่น Exendin-4 backbone อาจเพิ่มฤทธิ์ Warfarin ควรติดตาม PT/INR ใกล้ชิด
ความเสี่ยงน้ำตาลต่ำเพิ่มขึ้นเมื่อใช้ร่วมกับซัลโฟนิลยูเรียหรืออินซูลิน อาจต้องลดขนาดยาร่วม
สรุป
ยากลุ่ม GLP-1 analogs เป็นยาฉีดที่เลียนแบบฮอร์โมนอินครีติน มีบทบาทสำคัญในการรักษาโรคเบาหวานชนิดที่สอง โดยออกฤทธิ์กระตุ้นการหลั่งอินซูลินแบบขึ้นกับระดับน้ำตาล ลดการหลั่งกลูคากอน ชะลอการล้างกระเพาะ และช่วยลดน้ำหนัก จุดเด่นคือความเสี่ยงภาวะน้ำตาลต่ำค่อนข้างต่ำเมื่อใช้เดี่ยว ๆ
ยามีทั้งชนิดออกฤทธิ์สั้นและยาว รวมถึงสูตรผสมกับอินซูลิน การเลือกใช้ควรพิจารณาภาวะไต ประวัติมะเร็งต่อมไทรอยด์ ความเสี่ยงตับอ่อนอักเสบ และปฏิกิริยาระหว่างยา แม้ประสิทธิภาพในการควบคุมระดับน้ำตาลและน้ำหนักเป็นที่ยอมรับ แต่ข้อมูลความปลอดภัยระยะยาวยังต้องติดตามอย่างต่อเนื่อง
บรรณานุกรม
- John Weisberg. 2015. "Metabolic Syndrome and Type II Diabetes: Part 3." [ระบบออนไลน์]. แหล่งที่มา Seaside Wellness Center. (11 กุมภาพันธ์ 2569).
- Vishal Gupta. 2013. "Glucagon-like peptide-1 analogues: An overview." [ระบบออนไลน์]. แหล่งที่มา Indian J Endocrinol Metab. 2013 May-Jun; 17(3): 413-421. (11 กุมภาพันธ์ 2569).
- Elena Ceccarelli, et al. 2013. "Beyond Glycemic Control in Diabetes Mellitus: Effects of Incretin-Based Therapies on Bone Metabolism." [ระบบออนไลน์]. แหล่งที่มา Frontiers in Endocrinology 4(4):73. (11 กุมภาพันธ์ 2569).
- Viby NE, et al. 2013. "Glucagon-like peptide-1 (GLP-1) reduces mortality and improves lung function in a model of experimental obstructive lung disease in female mice." [ระบบออนไลน์]. แหล่งที่มา Endocrinology 2013 Dec;154(12):4503-11. (11 กุมภาพันธ์ 2569).
- "GLP-1 ANALOG DOSING." [ระบบออนไลน์]. แหล่งที่มา Straight Healthcare. (11 กุมภาพันธ์ 2569).
- Pastel E, et al. 2017. "GLP-1 analogue-induced weight loss does not improve obesity-induced AT dysfunction." [ระบบออนไลน์]. แหล่งที่มา Clin Sci (Lond). 2017 Mar 1;131(5):343-353. (11 กุมภาพันธ์ 2569).