กลุ่มยาลดลิ่มเลือด (Antithrombotics)
หลอดเลือดของร่างกายต้องรับแรงดันจากการบีบตัวของหัวใจอยู่ตลอดเวลา ผนังหลอดเลือดจึงอาจเกิดการถลอกหรือฉีกขาดเล็ก ๆ ได้แม้ไม่มีบาดแผลภายนอก เมื่อเกิดความเสียหายดังกล่าว ร่างกายจะกระตุ้น “กระบวนการแข็งตัวของเลือด” เพื่อหยุดเลือดที่รั่วออกมาก่อน จากนั้นจึงค่อยซ่อมแซมผนังหลอดเลือดในระยะถัดไป
ระบบการแข็งตัวของเลือดเป็นกระบวนการที่ซับซ้อน แบ่งออกเป็น 2 ขั้นตอนหลัก ได้แก่
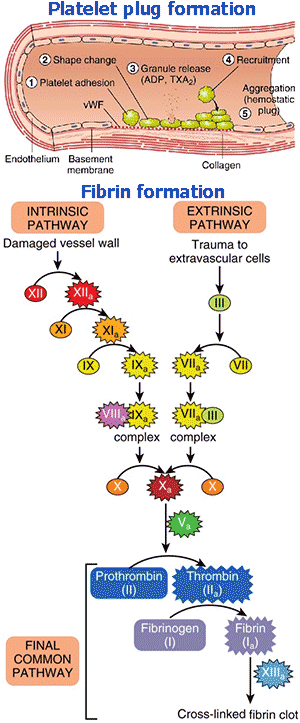
- Platelet plug formation เกล็ดเลือดจะเคลื่อนที่เข้ามาเกาะบริเวณรอยถลอกของผนังหลอดเลือด แล้วเปลี่ยนรูปร่างให้แผ่กว้างและยึดเกาะแน่นขึ้น พร้อมทั้งหลั่งสารจากแกรนูล เช่น ADP และ TXA2 เพื่อกระตุ้นเกล็ดเลือดตัวอื่นให้มารวมตัวกัน เกิดเป็น “จุกเกล็ดเลือด” (platelet plug) อุดรอยรั่วเบื้องต้น
- Fibrin formation ปัจจัยการแข็งตัวของเลือด (clotting factors) ส่วนใหญ่ถูกสร้างมาในรูปแบบที่ยังไม่ทำงาน (inactive form) เมื่อมีการบาดเจ็บจึงถูกเปลี่ยนเป็นรูปแบบที่ออกฤทธิ์ (active form มักมีตัวอักษร a ต่อท้าย) แล้วกระตุ้นกันเป็นลำดับขั้น ผ่าน intrinsic pathway (contact activation pathway) และ extrinsic pathway (tissue factor pathway) ก่อนจะมาบรรจบกันใน common pathway สุดท้ายเกิดเป็นเส้นใยไฟบริน (fibrin) ที่แทรกและห่อหุ้มกลุ่มเกล็ดเลือด ทำให้ก้อนเลือดแข็งแรงและคงทนมากขึ้น
ก้อนเลือดที่ยึดติดอยู่กับผนังหลอดเลือดเรียกว่า “thrombus” แต่หากก้อนดังกล่าวหลุดลอยไปตามกระแสเลือด จะเรียกว่า “embolus” ทั้งสองภาวะสามารถทำให้หลอดเลือดอุดตันและส่งผลให้อวัยวะปลายทางขาดเลือดได้
ก้อนเลือดในหลอดเลือดแดงมักมีองค์ประกอบหลักเป็นเกล็ดเลือด เนื่องจากมักเกิดจากผนังหลอดเลือดแดงเสื่อม แข็ง และขาดความยืดหยุ่น เมื่อถูกแรงดันเลือดอย่างต่อเนื่องจึงเกิดรอยถลอกได้ง่าย ส่วนลิ่มเลือดในหลอดเลือดดำมักมีองค์ประกอบหลักเป็นไฟบริน สาเหตุสำคัญคือภาวะเลือดไหลเวียนช้า เช่น การนั่งหรือนอนนาน ๆ ทำให้เกิดการสะสมของ thrombin และกระตุ้นกระบวนการแข็งตัวของเลือด (coagulation cascade) มากผิดปกติ
ในผู้ป่วยที่มีความเสี่ยงต่อการเกิดลิ่มเลือดอุดตัน แพทย์อาจพิจารณาให้ “ยาลดลิ่มเลือด” ซึ่งใช้ได้ทั้งเพื่อป้องกันก่อนเกิดโรค (primary prevention) และเพื่อรักษาหรือป้องกันการเกิดซ้ำ (secondary prevention)
ชนิดและข้อบ่งใช้ของยาลดลิ่มเลือด
ยาลดลิ่มเลือดแบ่งออกเป็น 3 กลุ่มใหญ่ ได้แก่ กลุ่มยาต้านเกล็ดเลือด (Antiplatelets) กลุ่มยาต้านการแข็งตัวของเลือด (Anticoagulants) และกลุ่มยาสลายลิ่มเลือด (Thrombolytics) แต่ละกลุ่มมีตำแหน่งการออกฤทธิ์และข้อบ่งใช้แตกต่างกัน ดังนี้
- กลุ่มยาต้านเกล็ดเลือด (Antiplatelets) ยากลุ่มนี้ยับยั้งการรวมตัวของเกล็ดเลือด ทำให้การสร้าง platelet plug ลดลง หากมีบาดแผล เลือดอาจหยุดช้าลงเล็กน้อย แต่ยังหยุดได้ เพราะระบบสร้างไฟบรินยังทำงานตามปกติ จัดเป็นกลุ่มที่ค่อนข้างปลอดภัย ส่วนใหญ่เป็นยารับประทาน และมีข้อบ่งใช้กว้างขวางที่สุด
- Primary prevention
- ป้องกันโรคหลอดเลือดแดงอุดตันในผู้ที่มีปัจจัยเสี่ยง เช่น เบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง โรคอ้วน หรือมีประวัติครอบครัว
- ป้องกันลิ่มเลือดในหลอดเลือดดำในผู้ป่วยที่ต้องนอนนาน เช่น หลังผ่าตัดกระดูก
- ป้องกันโรคหลอดเลือดสมองในผู้ป่วย Atrial fibrillation
- ป้องกันหลอดเลือดหัวใจอุดตันในผู้ป่วย Stable angina
- ป้องกันลิ่มเลือดในผู้ป่วย Essential thrombocytosis
- ใช้ชั่วคราวในโรคเฉียบพลันบางชนิด เช่น Kawasaki, Acute rheumatic fever และ Acute pericarditis (เมื่อหายแล้วสามารถหยุดยาได้)
- Primary prevention หลังทำหัตถการทางการแพทย์
- หลังสวนหลอดเลือดโคโรนารีและใส่สเต๊นท์
- หลังสวนหลอดเลือดแดงส่วนปลายที่แขนหรือขา
- หลังผ่าตัดบายพาสหลอดเลือดหัวใจ
- หลังผ่าตัดเปลี่ยนลิ้นหัวใจ (ควรให้ร่วมกับยาต้านการแข็งตัวของเลือด)
- หลังใส่อุปกรณ์ปิด PDA หรือ ASD ในช่วง 6 เดือนแรก
- Secondary prevention (ทั้งรักษาระยะเฉียบพลันและป้องกันการเกิดซ้ำ)
- Acute coronary syndrome
- Acute ischemic stroke
- Deep vein thrombosis (ควรให้ร่วมกับยาต้านการแข็งตัวของเลือด)
- Pulmonary embolism (ควรให้ร่วมกับยาต้านการแข็งตัวของเลือด)
- กลุ่มยาต้านการแข็งตัวของเลือด (Anticoagulants) ยากลุ่มนี้ยับยั้งปัจจัยการแข็งตัวของเลือดในขั้นตอนการสร้างไฟบริน หากเกิดบาดแผลอาจมีเลือดออกนานกว่าปกติ จัดเป็นยาที่มีความเสี่ยงสูง บางชนิดต้องตรวจเลือดติดตามระดับยาอย่างสม่ำเสมอ มิฉะนั้นอาจเกิดภาวะเลือดออก เช่น จ้ำเลือดหรือเลือดออกในทางเดินอาหาร มีทั้งชนิดฉีดและชนิดรับประทาน
- Primary prevention
- ป้องกันโรคหลอดเลือดสมองในผู้ป่วย Atrial fibrillation
- ป้องกันลิ่มเลือดในผู้ป่วยที่มีภาวะเลือดแข็งตัวง่าย (Hypercoagulable states) เช่น Factor V Leiden
- Primary prevention หลังทำหัตถการทางการแพทย์
- หลังผ่าตัดเปลี่ยนลิ้นหัวใจ
- การผ่าตัดที่ต้องปิดหลอดเลือดเอออร์ตาชั่วคราว เช่น cardiopulmonary bypass
- Secondary prevention ทั้งรักษาตอนอุดตันเฉียบพลัน และป้องกันการเกิดซ้ำ
- Deep vein thrombosis
- Pulmonary embolism
- หลอดเลือดโคโรนารีตีบซ้ำหลังใส่สเต๊นท์
- Acute coronary syndrome (กรณีไม่มียาสลายลิ่มเลือดและไม่สามารถทำ PCI ได้)
- Acute ischemic stroke (กรณีไม่สามารถให้ยาสลายลิ่มเลือดหรือทำหัตถการลากลิ่มเลือดออกได้)
- กลุ่มยาสลายลิ่มเลือด (Thrombolytics) ยากลุ่มนี้ออกฤทธิ์สลายเส้นใยไฟบริน ใช้ในกรณีที่เกิดลิ่มเลือดอุดตันแล้วเท่านั้น ไม่มีบทบาทในการป้องกัน (ไม่ใช้ใน primary prevention) เป็นยาฉีดฉุกเฉินที่มีความเสี่ยงสูง โดยเฉพาะภาวะเลือดออกในสมอง
- Acute myocardial infarction
- Deep vein thrombosis
- Pulmonary embolism
- Acute ischemic stroke
- Acute peripheral arterial occlusion
- Intracardiac thrombus
- ลิ่มเลือดอุดตันในอุปกรณ์ถ่างหลอดเลือดที่ใส่ไว้
ยาลดลิ่มเลือดทั้ง 3 กลุ่มยังมีการแบ่งย่อยอีกหลายชนิด แต่ละตัวมีรายละเอียด ขนาดยา วิธีใช้ และข้อควรระวังแตกต่างกัน ซึ่งสามารถศึกษาเพิ่มเติมได้ในเมนูของยาแต่ละรายการ
สรุป
กระบวนการเกิดลิ่มเลือดประกอบด้วยการรวมตัวของเกล็ดเลือดและการสร้างเส้นใยไฟบริน ยาลดลิ่มเลือดจึงแบ่งตามตำแหน่งที่ออกฤทธิ์ ได้แก่ ยาต้านเกล็ดเลือด (ยับยั้ง platelet plug) ยาต้านการแข็งตัวของเลือด (ยับยั้งการสร้างไฟบริน) และยาสลายลิ่มเลือด (สลายไฟบรินที่ก่อตัวแล้ว) การเลือกใช้ยาขึ้นกับชนิดของหลอดเลือดที่อุดตัน กลไกการเกิดโรค และระดับความเร่งด่วนของสถานการณ์ โดยต้องชั่งน้ำหนักระหว่างประโยชน์ในการป้องกันภาวะอุดตัน กับความเสี่ยงต่อการเกิดเลือดออกเสมอ
บรรณานุกรม
- Arshad Muhammad Iqbal, et al. 2020. "Antiplatelet Medications." [ระบบออนไลน์]. แหล่งที่มา StatPearls. (14 กุมภาพันธ์ 2569).
- Ashvarya Mangla and Saurabh Gupta. "Antiplatelet Therapy." [ระบบออนไลน์]. แหล่งที่มา Thoracic Key. (14 กุมภาพันธ์ 2569).
- "Anticoagulant." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (14 กุมภาพันธ์ 2569).
- Patricia Wigle, et al. 2013. "Updated Guidelines on Outpatient Anticoagulation." [ระบบออนไลน์]. แหล่งที่มา Am Family Physician. (14 กุมภาพันธ์ 2569).
- Truman J. Milling, Jr and Jennifer A. Frontera. 2017. "Exploring Indications for the Use of Direct Oral Anticoagulants and the Associated Risks of Major Bleeding." [ระบบออนไลน์]. แหล่งที่มา Am J Manag Care. 2017;23(4 Suppl):S67–S80. (14 กุมภาพันธ์ 2569).
- Muhammad U. Baig and Jeffrey Bodle. 2020. "Thrombolytic Therapy." [ระบบออนไลน์]. แหล่งที่มา StatPearls. (14 กุมภาพันธ์ 2569).