กลุ่มยาซัลโฟนิลยูเรีย (Sulfonylureas)
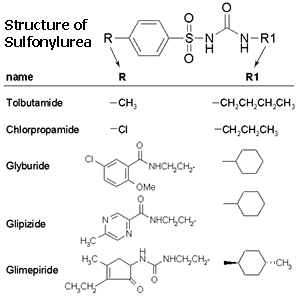
ยากลุ่มนี้เป็นยารักษาโรคเบาหวานชนิดที่สองที่ใช้มาอย่างยาวนานตั้งแต่ปี ค.ศ. 1955 ออกฤทธิ์โดยกระตุ้นตับอ่อนให้หลั่งฮอร์โมนอินซูลินเพิ่มขึ้น จึงจัดเป็นยาในกลุ่ม
“insulin secretagogue” โครงสร้างทางเคมีของยาทุกตัวมีลักษณะคล้ายกัน
แตกต่างกันที่หมู่ข้าง (R, R1) ดังภาพ ปัจจุบันแบ่งออกได้เป็น 3 รุ่น ดังนี้
- รุ่นแรก ได้แก่ Tolbutamide และ Chlorpropamide เป็นยาที่ออกฤทธิ์ยาวนานมาก หากใช้เกินขนาดอาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำต่อเนื่องหลายวันจนต้องนอนรักษาในโรงพยาบาล ปัจจุบันจึงไม่นิยมใช้แล้ว
- รุ่นที่สอง ได้แก่ Glibenclamide, Glipizide, Gliclazide และ Gliquidone (สองตัวแรกอยู่ในบัญชียาหลักแห่งชาติ) มีระยะเวลาออกฤทธิ์สั้นลง แต่ยังคงประสิทธิภาพดี และมีราคาย่อมเยา
- รุ่นที่สาม ได้แก่ Glimepiride มีข้อเด่นคือสามารถกระตุ้นการหลั่งอินซูลินได้ทั้งในระยะที่ 1 และระยะที่ 2
ที่มาและการออกฤทธิ์:
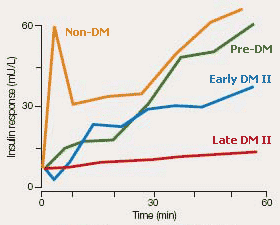
ในคนปกติ (เส้นสีเหลือง) หลังรับประทานอาหาร อินซูลินจะหลั่งออกมาเป็น 2 ระยะ ระยะแรกหลั่งในปริมาณมากแต่ช่วงสั้น และระยะที่สองหลั่งในปริมาณน้อยกว่าแต่ยาวนานกว่า ในผู้ที่เริ่มเป็นหรือเป็นเบาหวานชนิดที่สอง ระยะแรกของการหลั่งอินซูลินจะลดลงหรือหายไป (เส้นสีเขียวและสีน้ำเงิน) และในผู้ป่วยที่เป็นมานาน (เส้นสีแดง) เบตาเซลล์จะหลั่งอินซูลินได้น้อยมาก จนใกล้เคียงกับผู้ป่วยเบาหวานชนิดที่หนึ่ง
ยากลุ่มซัลโฟนิลยูเรียออกฤทธิ์โดยปิดช่องโพแทสเซียม (K+ channel) ที่ผิวเบตาเซลล์ของตับอ่อน ทำให้โพแทสเซียมไม่สามารถไหลออกจากเซลล์ได้ เกิดการเปลี่ยนแปลงศักย์ไฟฟ้า (depolarization) ส่งผลให้ช่องแคลเซียมเปิด
แคลเซียมไหลเข้าสู่เซลล์ ระดับแคลเซียมที่เพิ่มขึ้นจะกระตุ้นให้ถุงเก็บอินซูลินเคลื่อนมาหลอมรวมกับผนังเซลล์ และปลดปล่อยอินซูลินเข้าสู่กระแสเลือด
กลไกดังกล่าวเลียนแบบกระบวนการธรรมชาติเมื่อระดับกลูโคสในเลือดสูงขึ้น โดยปกติกลูโคสจะถูกนำเข้าเซลล์และผ่านกระบวนการ Kreb’s cycle เกิด ATP
ซึ่ง ATP จะไปปิดช่องโพแทสเซียม ทำให้เกิด depolarization และกระตุ้นการหลั่งอินซูลินระยะแรก แต่ในผู้ป่วยเบาหวานชนิดที่สอง กลไกนี้จะค่อย ๆ เสื่อมลง
ยาซัลโฟนิลยูเรียจึงเข้ามาช่วยกระตุ้นกระบวนการดังกล่าวแทน
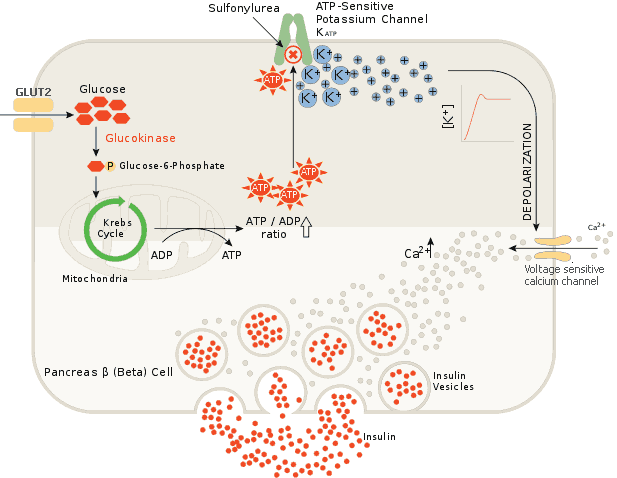
ยากลุ่มนี้กระตุ้นการหลั่งอินซูลินในระยะแรกเป็นหลัก ส่วนการหลั่งในระยะที่สองขึ้นกับปริมาณอินซูลินสำรองในเบตาเซลล์ของผู้ป่วย ฤทธิ์ลดระดับน้ำตาลในเลือดยังเกิดจากผลร่วมอื่น ๆ เช่น ลดการกำจัดอินซูลินที่ตับ ลดการหลั่งกลูคากอนจากอัลฟาเซลล์ และกระตุ้นการสร้างอินซูลินใหม่หากเบตาเซลล์ยังทำงานได้ดี
ซัลโฟนิลยูเรียรุ่นที่สองดูดซึมได้ดีจากทางเดินอาหาร อาหารไม่มีผลต่อการดูดซึม แต่ควรรับประทานก่อนอาหารประมาณ 30 นาที เพื่อให้ยาออกฤทธิ์ทันเวลาที่ระดับน้ำตาลหลังอาหารสูงขึ้น ยาส่วนใหญ่จับกับโปรตีนในเลือดมากกว่า 90% ถูกทำลายที่ตับและขับออกทางไตเป็นหลัก ยกเว้น Glibenclamide ซึ่งขับออกทางอุจจาระประมาณครึ่งหนึ่ง ผู้ป่วยที่มีไตเสื่อม (Cr 1–2 mg%) ควรลดขนาดยา และหาก serum Cr > 2 mg% ไม่ควรใช้ยาในกลุ่มนี้ ผู้ป่วยโรคตับควรลดขนาดยา Glibenclamide ลง
การใช้ยาที่เหมาะสม
ยากลุ่มนี้ใช้รักษาเบาหวานชนิดที่สองเท่านั้น สามารถใช้เดี่ยว ๆ
หรือใช้ร่วมกับยาในกลุ่ม Thiazolidinediones, DPP-4 inhibitors, Metformin
หรือ α-glucosidase inhibitors ได้
ตารางข้างล่างแสดงขนาดยาและความถี่ในการใช้ของยาในกลุ่มซัลโฟนิลยูเรียรุ่นที่สอง
| ยา | ขนาดยาต่อวัน | ความถี่ในการรับประทาน |
|---|
| Glibenclamide | 1.25-20 mg | วันละครั้ง (หากใช้เกิน 7.5 mg ควรแบ่งเป็นวันละ 2 ครั้ง เช้า, เย็น) |
| Glipizide | 5-40 mg (tablet)
5-20 mg (Glucotrol XL) | วันละ 1-2 ครั้ง
วันละครั้ง |
| Gliclazide | 40-320 mg (tablet)
30-120 mg (MR tablet) | วันละ 1-2 ครั้ง
วันละครั้ง |
| Gliquidone | 15-120 mg | วันละ 2-3 ครั้ง |
| Glimepiride | 1-8 mg | วันละครั้ง |
นอกจากนี้ยังมียาผสมระหว่างซัลโฟนิลยูเรียกับเมทฟอร์มิน ได้แก่
- Glucovance® = Glibenclamide + Metformin มีขนาด 2.5/500 และ 5/500 mg
- Glizid-M® = Gliclazide 80 mg + Metformin 500 mg
- Amaryl M SR® = Glimepiride 2 mg + Metformin SR 500 mg
ยาผสมเหมาะสำหรับผู้ป่วยที่ควบคุมอาหารได้ดีและต้องการความสะดวกในการรับประทานยา โดยไม่ต้องปรับขนาดยาอย่างละเอียดบ่อยครั้ง
ผลข้างเคียง พิษของยา และข้อควรระวัง
ผู้ป่วยบางรายอาจไม่ตอบสนองต่อยาตั้งแต่เริ่มใช้ เรียกว่า “primary failure” ส่วนผู้ที่เคยตอบสนองดีแต่ภายหลังประสิทธิภาพลดลง เรียกว่า “secondary failure” ซึ่งอาจเกิดจากความรุนแรงของโรคที่เพิ่มขึ้นหรือการดื้อต่อยา
เนื่องจากยาออกฤทธิ์กระตุ้นการหลั่งอินซูลินโดยตรง จึงมีความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำ โดยเฉพาะในกรณีรับประทานอาหารไม่เพียงพอ และอาจทำให้น้ำหนักตัวเพิ่มขึ้น
ผลข้างเคียงอื่นที่อาจพบ ได้แก่ เอนไซม์ตับสูง ตับอักเสบ ดีซ่าน
เกล็ดเลือดต่ำ คลื่นไส้อาเจียน ท้องเสีย และผื่นผิวหนัง ซึ่งมักดีขึ้นหลังหยุดยา
ควรระวังการใช้ในผู้ป่วย G6PD deficiency เพราะอาจเกิดภาวะเม็ดเลือดแดงแตก ผู้ที่แพ้ยาซัลฟาไม่ควรใช้ Glibenclamide และผู้ป่วยที่มี lactase deficiency ไม่ควรใช้ Gliclazide และ Glimepiride เนื่องจากมีส่วนประกอบของแลคโตส
ปฏิกิริยาระหว่างยา
- ยาที่เพิ่มฤทธิ์ลดน้ำตาลของซัลโฟนิลยูเรีย
- ยาที่แย่งจับโปรตีนในเลือด เช่น แอสไพริน ยาซัลฟา Warfarin Phenylbutazone Fibrates
- ยาที่ลดการทำลายที่ตับ เช่น Warfarin, MAOIs, Chloramphenicol
- ยาที่ลดการขับออกทางไต เช่น แอสไพริน Probenecid Allopurinol
- ยาหรือสารที่เสริมฤทธิ์ลดน้ำตาล เช่น แอลกอฮอล์ MAOIs
- ยาที่ลดประสิทธิภาพของซัลโฟนิลยูเรีย
- ยาที่เพิ่มระดับน้ำตาลในเลือด เช่น สเตียรอยด์ ยาคุมกำเนิดเอสโตรเจน
ยาขับปัสสาวะกลุ่มไทอะไซด์ และยากระตุ้นซิมพาเธทิก
- ยาที่กระตุ้นเอนไซม์ CYP450 เช่น Omeprazole, Phenytoin, Carbamazepine,
Phenobarbital, Rifampicin รวมถึงบุหรี่และอาหารบางชนิด
- ยาที่อาจเพิ่มหรือลดฤทธิ์ได้ไม่แน่นอน เช่น Clonidine, Reserpine และกลุ่ม H2-blockers
ห้ามใช้ Glibenclamide ร่วมกับ Bosentan (เสี่ยงน้ำดีคั่ง)
ห้ามใช้ร่วมกับ Cyclosporin (เพิ่มระดับยาในเลือดจนเกิดพิษ) และควรหลีกเลี่ยงการใช้ร่วมกับ Warfarin เพราะอาจทำให้การควบคุมระดับยา Warfarin ยากขึ้น
สรุป
ซัลโฟนิลยูเรียเป็นยากระตุ้นการหลั่งอินซูลินที่ใช้รักษาเบาหวานชนิดที่สองมาอย่างยาวนาน มีประสิทธิภาพดี ราคาไม่สูง และเหมาะกับผู้ป่วยที่ยังมีการทำงานของเบตาเซลล์หลงเหลืออยู่ อย่างไรก็ตาม ยากลุ่มนี้มีความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำและน้ำหนักเพิ่ม จึงต้องเลือกใช้และปรับขนาดยาอย่างระมัดระวัง โดยเฉพาะในผู้สูงอายุ ผู้ป่วยโรคไตหรือโรคตับ รวมถึงต้องพิจารณาปฏิกิริยาระหว่างยาอย่างรอบคอบเสมอ
บรรณานุกรม
- "Sulfonylurea" [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (11 กุมภาพันธ์ 2569).