กลุ่มยาสแตติน (Statins, HMG-CoA reductase inhibitors)
ยากลุ่มสแตตินออกฤทธิ์ยับยั้งเอนไซม์ Hydroxymethylglutaryl-coenzyme A reductase (HMG-CoA reductase) ซึ่งเป็นเอนไซม์สำคัญในกระบวนการสร้างโคเลสเตอรอลที่ตับ ปัจจุบันเกือบทุกแนวทางการรักษาแนะนำให้ใช้สแตตินเป็นยาตัวแรกในการลดโคเลสเตอรอลและ LDL ในผู้ที่ปรับเปลี่ยนพฤติกรรมแล้วแต่ยังไม่สามารถควบคุมระดับไขมันได้ตามเป้าหมาย ยากลุ่มนี้จึงได้รับการบรรจุอยู่ในบัญชียาหลักแห่งชาติของไทย
ที่มาและการออกฤทธิ์:
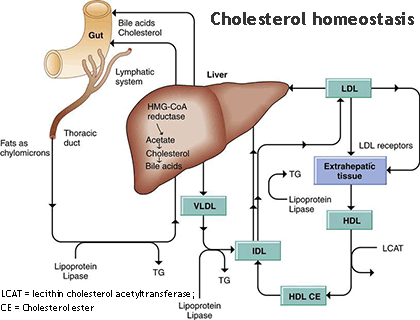 ในปี ค.ศ. 1964 มีการอธิบายกระบวนการเมตาบอลิซึมของโคเลสเตอรอลและกรดไขมันอย่างชัดเจน (ซึ่งนำไปสู่การได้รับรางวัลโนเบล) ทำให้ทราบว่าระดับโคเลสเตอรอลในเลือดขึ้นกับการทำงานของตับเป็นหลัก มากกว่าปริมาณไขมันจากอาหารโดยตรง ไขมันที่รับประทานเข้าไปจะถูกย่อยและดูดซึมในรูปไคโลไมครอน ผ่านระบบน้ำเหลืองเข้าสู่ตับ จากนั้นตับจึงเปลี่ยนเป็นไขมันชนิดต่าง ๆ รวมถึงสังเคราะห์โคเลสเตอรอลใหม่
ในปี ค.ศ. 1964 มีการอธิบายกระบวนการเมตาบอลิซึมของโคเลสเตอรอลและกรดไขมันอย่างชัดเจน (ซึ่งนำไปสู่การได้รับรางวัลโนเบล) ทำให้ทราบว่าระดับโคเลสเตอรอลในเลือดขึ้นกับการทำงานของตับเป็นหลัก มากกว่าปริมาณไขมันจากอาหารโดยตรง ไขมันที่รับประทานเข้าไปจะถูกย่อยและดูดซึมในรูปไคโลไมครอน ผ่านระบบน้ำเหลืองเข้าสู่ตับ จากนั้นตับจึงเปลี่ยนเป็นไขมันชนิดต่าง ๆ รวมถึงสังเคราะห์โคเลสเตอรอลใหม่
ขั้นตอนสำคัญของการสร้างโคเลสเตอรอลต้องอาศัยเอนไซม์ HMG-CoA reductase จึงเกิดแนวคิดพัฒนายาที่ยับยั้งเอนไซม์นี้ ในปี ค.ศ. 1976 Akira Endo ค้นพบสารจากรา Penicillium citrinum ที่ยับยั้งเอนไซม์ดังกล่าวได้ เรียกว่า Mevastatin แต่ภายหลังพบพิษในสัตว์ทดลองจึงหยุดพัฒนา ต่อมาในปี ค.ศ. 1978 บริษัท Merck ค้นพบ Lovastatin จากรา Aspergillus terreus ซึ่งผ่านการศึกษาทางคลินิกครบถ้วนและได้รับอนุมัติในปี ค.ศ. 1987 นับเป็นจุดเริ่มต้นของยุคสแตตินในการลดอัตราตายจากโรคหัวใจขาดเลือด
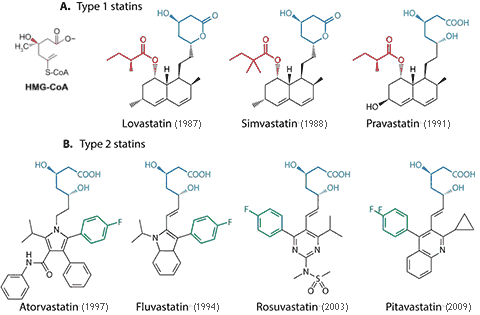
ยาสแตตินทุกตัวมีโครงสร้างบางส่วนคล้าย HMG-CoA ทำให้สามารถแข่งขันจับกับเอนไซม์ได้ แต่ความแรงแตกต่างกันตามโครงสร้างและตำแหน่งการจับ เมื่อยับยั้งการสร้างโคเลสเตอรอลที่ตับ ร่างกายจะเพิ่มจำนวนตัวรับ LDL (LDL receptor) บนผิวเซลล์ตับเพื่อดึง LDL จากเลือดกลับเข้าสู่เซลล์ พร้อมทั้งลดการหลั่ง VLDL ออกสู่กระแสเลือด ส่งผลให้ระดับ Total cholesterol และ LDL ลดลงอย่างมีนัยสำคัญ
ด้านเภสัชจลนศาสตร์ สแตตินแบ่งเป็นกลุ่มที่ละลายในไขมันได้ดี (Atorvastatin, Fluvastatin, Lovastatin, Pitavastatin, Simvastatin) และกลุ่มที่ละลายน้ำได้ดี (Pravastatin, Rosuvastatin) กลุ่มที่ละลายในไขมันเข้าสู่อวัยวะอื่นได้มากกว่า จึงมีโอกาสเกิดผลข้างเคียงต่อกล้ามเนื้อหรือระบบประสาทมากกว่า โดยเฉพาะ Lovastatin และ Simvastatin ที่ผ่านเข้าสมองได้ ในทางตรงข้าม กลุ่มที่ละลายน้ำต้องอาศัยตัวพา organic anion transporting polypeptide (OATP) ในการเข้าสู่เซลล์ตับ จึงมีผลต่ออวัยวะอื่นน้อยกว่า แต่หากตัวพาทำงานผิดปกติอาจทำให้ประสิทธิภาพลดลง
สแตตินทุกชนิดถูกกำจัดผ่านตับเป็นหลัก จึงห้ามใช้ในผู้ป่วยโรคตับ ส่วนผู้ป่วยโรคไตโดยทั่วไปไม่มีข้อห้ามใช้
การใช้ยาที่เหมาะสม
การสร้างโคเลสเตอรอลที่ตับสูงสุดในเวลากลางคืน จึงแนะนำให้รับประทานสแตตินหลังอาหารเย็นหรือก่อนนอน ยกเว้นยาที่มีครึ่งชีวิตยาว เช่น Atorvastatin, Rosuvastatin และ Pitavastatin ซึ่งสามารถรับประทานเวลาใดก็ได้
ยากลุ่มนี้ใช้ลดโคเลสเตอรอลและ LDL ในผู้ที่เสี่ยงต่อโรคหลอดเลือด 7 กลุ่ม ขนาดยาที่ใช้โดยทั่วไป ได้แก่
- Atorvastatin 10-80 mg วันละครั้ง
- Fluvastatin 20-40 mg วันละครั้ง หลังอาหารเย็นหรือก่อนนอน
- Fluvastatin ER 80 mg วันละครั้ง
- Lovastatin 10-80 mg วันละครั้ง หลังอาหารเย็นหรือก่อนนอน
- Lovastatin ER 20-60 mg วันละครั้ง
- Pitavastatin 1-4 mg วันละครั้ง
- Pravastatin 10-80 mg วันละครั้ง หลังอาหารเย็นหรือก่อนนอน
- Rosuvastatin 5-40 mg วันละครั้ง
- Simvastatin 5-80 mg วันละครั้ง หลังอาหารเย็นหรือก่อนนอน
ER = extended release
ผลข้างเคียง พิษของยา และข้อควรระวัง
ผลข้างเคียงสำคัญคืออาการปวดกล้ามเนื้อ และเอนไซม์ตับสูงขึ้น กลไกยังไม่ทราบแน่ชัด ยา Cerivastatin เคยถูกถอนออกจากตลาดเนื่องจากมีรายงานกล้ามเนื้อสลาย (Rhabdomyolysis) จนไตวายและเสียชีวิต ดังนั้นจึงควรตรวจระดับเอนไซม์ตับและกล้ามเนื้อร่วมกับการติดตามระดับไขมันเป็นระยะ
ปัจจัยที่เพิ่มความเสี่ยงต่อพิษต่อกล้ามเนื้อ ได้แก่
- ใช้ขนาดสูง
- ใช้ร่วมกับยา เช่น Amiodarone, Azoles, Cyclosporin, Macrolides, Non-dihydropyridine calcium channel blockers, Protease inhibitors, Fibrates, Niacin
- ผู้สูงอายุ หรือผู้มีโรคตับ โรคไต ภาวะไทรอยด์ต่ำ ออกกำลังกายหนัก ติดสุรา หรืออยู่ระหว่างผ่าตัด
เอนไซม์ตับที่สูงขึ้นระดับสิบ พบได้ประมาณ 0.1-1.9% และมักไม่มีอาการชัดเจน โดยทั่วไปแพทย์จะตรวจการทำงานของตับก่อนเริ่มยา และติดตามทุก 3-6 เดือน
ผลต่อระบบประสาท เช่น นอนไม่หลับ ความจำลดลง หรือสับสน พบได้กับ Lovastatin และ Simvastatin โดยเฉพาะเมื่อใช้ขนาดสูงในผู้สูงอายุ
ข้อห้ามใช้ ได้แก่ ผู้ป่วยโรคตับ หญิงตั้งครรภ์ และหญิงให้นมบุตร
ปฏิกิริยาระหว่างยา
แนวทางของสมาคมโรคหัวใจแห่งสหรัฐอเมริกาแนะนำดังนี้
- หากใช้ร่วมกับไฟเบรต ควรเลือก Fenofibrate หากจำเป็นต้องใช้ Gemfibrosil ให้หลีกเลี่ยง Lovastatin, Pravastatin และ Simvastatin
- Amlodipine เพิ่มระดับ Lovastatin และ Simvastatin เล็กน้อย แต่ไม่กระทบตัวอื่น
- ไม่ควรใช้ Simvastatin >10 mg/วัน หรือ Lovastatin >20 mg/วัน ร่วมกับ Diltiazem หรือ Verapamil
- ไม่ควรใช้ Simvastatin >20 mg/วัน หรือ Lovastatin >40 mg/วัน ร่วมกับ Amiodarone
- ไม่ควรใช้ Simvastatin >20 mg/วัน ร่วมกับ Ranolazine
- ไม่ควรใช้ Simvastatin หรือ Lovastatin >40 mg/วัน ร่วมกับ Ticagrelor
- ห้ามใช้ Lovastatin, Pitavastatin หรือ Simvastatin ร่วมกับ Conivaptan, Cyclosporine, Everolimus, Sirolimus, Tacrolimus
- ไม่ควรใช้ Atorvastatin >10 mg/วัน ร่วมกับ Cyclosporine, Tacrolimus, Everolimus หรือ Sirolimus
- Atorvastatin เพิ่มระดับ Digoxin ในเลือด ต้องเฝ้าระวังพิษ
- เมื่อใช้ Colchicine ร่วมกับบางสแตติน ควรพิจารณาปรับขนาดยา โดยเฉพาะ Atorvastatin และ Simvastatin
- Sacubitril/valsartan ยับยั้ง OATP ทำให้ระดับสแตตินหลายตัวสูงขึ้น ควรลดขนาดยา
สรุป
สแตตินเป็นยาหลักในการลด LDL และลดความเสี่ยงโรคหัวใจและหลอดเลือด โดยออกฤทธิ์ยับยั้งการสร้างโคเลสเตอรอลที่ตับและเพิ่มการกำจัด LDL จากเลือด การเลือกชนิดและขนาดยาควรพิจารณาจากระดับความเสี่ยง โรคร่วม และปฏิกิริยาระหว่างยา แม้ยาจะมีประสิทธิภาพสูง แต่จำเป็นต้องติดตามผลข้างเคียง โดยเฉพาะต่อกล้ามเนื้อและตับ การใช้ยาอย่างเหมาะสมและเฝ้าระวังอย่างเป็นระบบจะช่วยให้ได้รับประโยชน์สูงสุดและลดความเสี่ยงจากการรักษา
บรรณานุกรม
- Tomislav Meštrović. "Statin history." [ระบบออนไลน์]. แหล่งที่มา News-medical.net. (12 กุมภาพันธ์ 2569).
- "Statin" [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (12 กุมภาพันธ์ 2569).
- Debabrata Mukherjee. 2016. "AHA Statement on Drug-Drug Interactions With Statins." [ระบบออนไลน์]. แหล่งที่มา American Colleage of Cardiology. (12 กุมภาพันธ์ 2569).