กลุ่มยารักษาไขมันในเลือดผิดปกติ
(Antidyslipidemics)

ภาวะไขมันในเลือดผิดปกติเป็นหนึ่งในปัจจัยเสี่ยงสำคัญที่สามารถปรับเปลี่ยนได้ของโรคหลอดเลือดแดงแข็ง ซึ่งนำไปสู่ภาวะหลอดเลือดตีบหรืออุดตัน การควบคุมระดับไขมันในเลือดให้อยู่ในเกณฑ์เหมาะสมจึงเป็นการลดความเสี่ยงของโรคหัวใจและหลอดเลือดในระยะยาว
นิยามของภาวะไขมันในเลือดผิดปกติ คือ การตรวจเลือดหลังอดอาหารอย่างน้อย 8 ชั่วโมง แล้วพบความผิดปกติข้อใดข้อหนึ่งดังต่อไปนี้
- Total cholesterol เกิน 200 mg%
- LDL-cholesterol เกิน 100 mg%
- HDL-cholesterol ต่ำกว่า 40 mg%
- Triglyceride เกิน 150 mg%
- Total cholesterol/HDL > 4.5
- LDL/HDL > 3
ภาวะไขมันในเลือดผิดปกติเกิดได้จากหลายสาเหตุ เมื่อพบความผิดปกติควรค้นหาและแก้ไขที่ต้นเหตุเป็นลำดับแรก เว้นแต่ไม่สามารถแก้ไขได้หรือไม่พบสาเหตุชัดเจน หากปล่อยให้ระดับไขมันผิดปกติเป็นเวลานาน โดยเฉพาะเมื่อมีปัจจัยเสี่ยงอื่นร่วมด้วย จะเพิ่มโอกาสเกิดโรคหลอดเลือดในอวัยวะสำคัญในอนาคต จึงควรจัดการอย่างเหมาะสมเมื่อถึงเวลาอันควร
เมื่อไหร่ถึงควรแก้ภาวะไขมันในเลือดผิดปกติ
โรคหลอดเลือดมักเกิดในผู้ที่มีปัจจัยเสี่ยงสะสมต่อเนื่องยาวนานกว่า 10 ปี แนวทางทั้งของไทยและสากลจึงแนะนำให้เริ่มรักษาในกลุ่มต่อไปนี้
- ผู้ป่วยโรคหัวใจขาดเลือด หรือเคย/กำลังเป็นอัมพฤกษ์อัมพาต เป้าหมาย LDL ควร < 70 mg% หรืออย่างน้อย < 100 mg%
- ผู้ป่วยเบาหวานอายุ ≥ 40 ปี ทุกคน เป้าหมาย LDL คือ < 100 mg%
- ผู้ที่อายุ ≥ 21 ปี และมี LDL ≥ 190 mg% โดยไม่พบสาเหตุ เป้าหมาย LDL คือ < 130 mg%
- ผู้ที่อายุ ≥ 35 ปี ที่ประเมิน Thai ASCVD Risk Score ได้ ≥ 10% ควรควบคุม LDL ให้น้อยกว่า 130 mg%
- ผู้ที่ตรวจพบ subclinical atherosclerosis (เช่น coronary calcium score > 300 Agatston units, ankle-brachial index < 0.9, ultrasound พบ intimal media thickness หรือ plaque, CT พบ coronary calcification, MRI พบ plaque, หรือ coronary angiography พบ stenosis แม้ยังไม่มีอาการ) ควรควบคุม LDL ให้น้อยกว่า 130 mg%
- ผู้ป่วยไตวายเรื้อรังอายุ ≥ 50 ปี และมี eGFR < 60 ml/min/1.732 เป้าหมาย LDL คือ < 100 mg%
- ผู้ป่วยเบาหวานอายุน้อยกว่า 40 ปี แต่มีปัจจัยเสี่ยงเพิ่มเติมอย่างน้อย 1 ข้อ เป้าหมาย LDL คือ < 100 mg%
กลุ่มที่ 1-3 เป็นกลุ่มที่ควรคุมให้ได้ตามเป้าหมาย เนื่องจากมีหลักฐานวิจัยสนับสนุนชัดเจน
กลุ่มที่ 4-6 เป็นกลุ่มที่น่าจะคุมให้ได้ตามเป้าหมาย เพราะมีข้อมูลสนับสนุนว่าช่วยลดความเสี่ยงได้
กลุ่มที่ 7 เป็นกลุ่มที่จะคุมหรือไม่ก็ได้ เนื่องจากความเสี่ยงใน 10 ปีข้างหน้ายังไม่สูงมาก
วิธีแก้ไขมันในเลือดผิดปกติ
หากระดับไขมันผิดปกติไม่มาก อาจเริ่มจากการปรับเปลี่ยนพฤติกรรมเพียงอย่างเดียว แต่ถ้าผิดปกติชัดเจนหรือมีความเสี่ยงสูง ควรใช้ทั้งการปรับพฤติกรรมร่วมกับการใช้ยา
ประสิทธิภาพของการปรับเปลี่ยนพฤติกรรมในการแก้ไขมันในเลือดผิดปกติ
| วิธีการ | Total cholesterol | LDL-cholesterol | HDL-cholesterol ** | Triglyceride |
|---|
| เลิกสูบบุหรี่ [2, 3] | | | เพิ่ม 5-15% | |
| ออกกำลังกายเป็นประจำ [4] | ลด ~2% | ลด ~3% | เพิ่ม ~3% | ลด ~5% |
| เพิ่มอาหารที่ช่วยลดไขมันในเลือด* [5, 6] | ลด ~9-14% | ลด ~6-15% | เพิ่ม ~2% | ลด ~5-10% |
* ได้แก่ ธัญพืช ผัก ผลไม้ ถั่ว งา เมล็ดพืช มะกอก ฝรั่ง ข้าวโอ๊ต ข้าวบาร์เลย์ ข้าวยีสต์แดง รำข้าว และโปรตีนจากถั่วเหลือง โดยควรมีสัดส่วนรวมกันมากกว่าครึ่งหนึ่งของอาหารในแต่ละวัน
** มีการศึกษาพบว่า HDL เพิ่มขึ้น 1 mg% สามารถลดความเสี่ยงโรคหัวใจและหลอดเลือดได้ประมาณ 2-3%
จะเห็นได้ว่าการปรับพฤติกรรมเพียงอย่างเดียวช่วยลดไขมันได้ระดับหนึ่ง หากค่าเริ่มต้นสูงมาก เช่น Total cholesterol 300 mg% หรือ LDL 200 mg% โอกาสลดให้ถึงเป้าหมายด้วยวิธีนี้เพียงอย่างเดียวมีค่อนข้างน้อย แพทย์จึงอาจพิจารณาเริ่มยาลดไขมันร่วมตั้งแต่แรก
ชนิดของยารักษาไขมันในเลือดผิดปกติ
ปัจจุบันแบ่งออกเป็น 8 กลุ่มหลัก ได้แก่
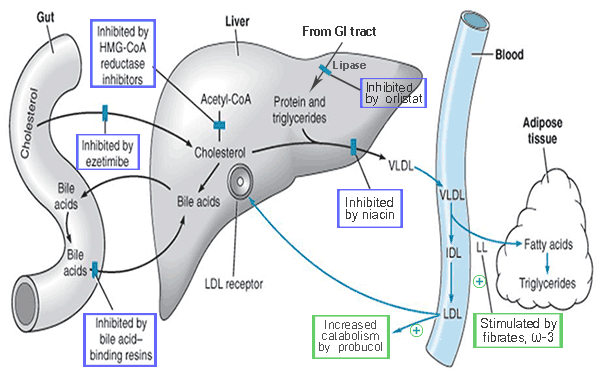
- กลุ่มสแตติน (-statins, HMG-CoA reductase inhibitors) ยับยั้งเอนไซม์ HMG-CoA reductase ที่ตับ ลดการสร้างโคเลสเตอรอล เป็นยาหลักในการลด LDL
- กลุ่มไฟเบรต (Fibrates) กระตุ้น PPAR-α เปลี่ยนแปลงเมตาบอลิซึมของไขมัน ลด VLDL และ Triglyceride และเพิ่ม HDL เป็นยาหลักในการลดไตรกลีเซอไรด์
- กลุ่มเรซิน (Bile acid-binding resins) จับกรดน้ำดีในลำไส้ ทำให้ตับใช้โคเลสเตอรอลสร้างกรดน้ำดีเพิ่ม ระดับโคเลสเตอรอลจึงลดลง แต่มีผลข้างเคียงทางทางเดินอาหารและลดการดูดซึมวิตามินที่ละลายในไขมัน
- กลุ่มไนอาซิน (Niacin) เพิ่ม HDL ลด Triglyceride และ LDL แต่มีผลข้างเคียง เช่น หน้าแดง คัน น้ำตาลสูง กรดยูริกสูง และพิษต่อตับ
- กลุ่มโปรบูคอล (Probucol) ต้านอนุมูลอิสระ ลด LDL แต่ทำให้ HDL ลดลงด้วย
- กลุ่มลดการดูดซึมโคเลสเตอรอล (Ezetimibe) ลดการดูดซึมโคเลสเตอรอลจากลำไส้ เสริมฤทธิ์สแตตินได้ดี โดยเฉพาะในรายที่ต้องการ LDL < 70 mg%
- กลุ่มลดการดูดซึมไตรกลีเซอไรด์ (Orlistat) ยับยั้งเอนไซม์ไลเปส ทำให้ไขมันไม่ถูกดูดซึม ช่วยลดน้ำหนักและลดความเสี่ยงเมตาบอลิกอื่น ๆ
- กลุ่มกรดไขมันโอเมกา-3 (Omega-3 fatty acid) หรือ Fish oil มีฤทธิ์ลด Triglyceride ผ่านหลายกลไก แต่ประสิทธิภาพรองจากไฟเบรต
ตารางแสดงประสิทธิภาพของยาทั้ง 8 กลุ่มในการปรับไขมันในเลือด
| (กลุ่ม)ยา | Total cholesterol | Triglyceride | LDL-cholesterol | HDL-cholesterol |
|---|
| สแตติน | ลด 16-46% | ลด 6-53% | ลด 21-63% | เพิ่ม 2-16% |
|---|
| ไฟเบรต | ลด 9-22% | ลด 20-60% | ลด 17% - เพิ่ม 45% | เพิ่ม 9-30% |
|---|
| เรซิน | ลด 7-25% | อาจเพิ่มขึ้น | ลด 8-30% | เพิ่ม 3-5% |
|---|
| ไนอาซิน | ลด 3-25% | ลด 11-60% | ลด 5-42% | เพิ่ม 14-39% |
|---|
| โปรบูคอล | ลด 11% | ไม่เปลี่ยนแปลง | ลด 6% | ลด 17-28% !! |
|---|
| Ezetimibe | ลด 12-13% | ลด 7-9% | ลด 18% | เพิ่ม 1-2% |
|---|
| Orlistat | ลด 4-12% | ลด 17-36% | ลด 7-17% | ไม่เปลี่ยนแปลง |
|---|
| กรดไขมันโอเมกา-3 | ลด 12-13% | ลด 25% | ลด 5-10% | เพิ่ม 1-3% |
|---|
แม้จะมีสารอื่น เช่น Phytosterol/stanol ในถั่ว นม น้ำมันรำข้าว จมูกข้าวสาลี (wheat germ) และสาร Policosanol ที่ได้จากไขเปลือกอ้อย ไขผึ้งก็ช่วยปรับสมดุลไขมันในเลือด แต่ต้องรับประทานในปริมาณมากจึงเห็นผล
ในอนาคตคาดว่าจะมียากลุ่มใหม่เพิ่มเติม เนื่องจากความเข้าใจเกี่ยวกับกระบวนการสันดาปไขมันในเลือดมีความชัดเจนมากขึ้น ทำให้สามารถพัฒนายาเข้าแทรกแซงกลไกต่าง ๆ ได้ตรงจุดมากขึ้น
สรุป
ภาวะไขมันในเลือดผิดปกติเป็นปัจจัยเสี่ยงสำคัญของโรคหัวใจและหลอดเลือดที่สามารถป้องกันและควบคุมได้ การประเมินความเสี่ยงโดยรวมของผู้ป่วยเป็นสิ่งสำคัญในการตัดสินใจเริ่มการรักษา การปรับเปลี่ยนพฤติกรรมเป็นพื้นฐานที่ควรทำในทุกราย แต่ในผู้ที่มีความเสี่ยงสูงหรือมีระดับไขมันสูงมาก มักจำเป็นต้องใช้ยาร่วมด้วย โดยสแตตินเป็นยาหลักในการลด LDL ส่วนยากลุ่มอื่นเลือกใช้ตามลักษณะความผิดปกติของไขมันแต่ละชนิด เป้าหมายสำคัญไม่ใช่เพียงการลดตัวเลขในผลเลือด แต่คือการลดโอกาสเกิดโรคหลอดเลือดในระยะยาว
บรรณานุกรม
- ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย. 2016 "แนวทางเวชปฏิบัติการใช้ยารักษาภาวะไขมันผิดปกติเพื่อป้องกันโรคหัวใจและหลอดเลือด." [ระบบออนไลน์]. แหล่งที่มา สมาคมโรคหลอดแดงแห่งประเทศไทย. (12 กุมภาพันธ์ 2569).
- Barbara A Forey, et. al. 2013. "The effect of quitting smoking on HDL-cholesterol - a review based on within-subject changes." [ระบบออนไลน์]. แหล่งที่มา Biomark Res. 2013; 1: 26. (12 กุมภาพันธ์ 2569).
- Adam D. Gepner, et. al. 2011. "Effects of Smoking and Smoking Cessation on Lipids and Lipoproteins: Outcomes from a Randomized Clinical Trial." [ระบบออนไลน์]. แหล่งที่มา Am Heart J. 2011 Jan; 161(1): 145–151. (12 กุมภาพันธ์ 2569).
- George A. Kelly, et. al. 2011. "Aerobic Exercise and Lipids and Lipoproteins in Women: A Meta-Analysis of Randomized Controlled Trials." [ระบบออนไลน์]. แหล่งที่มา J Womens Health (Larchmt). 2004 Dec; 13(10): 1148–1164. (12 กุมภาพันธ์ 2569).
- Arrigo F.G., et. al. 2014. "Nutraceuticals and cholesterol-lowering action." [ระบบออนไลน์]. แหล่งที่มา IJC Metab Endocr 6 (2015): 1-4. (12 กุมภาพันธ์ 2569).
- Mannarino MR, et. al. 2014. "Nutraceuticals for the treatment of hypercholesterolemia." [ระบบออนไลน์]. แหล่งที่มา Eur J Intern Med. 2014 Sep;25(7):592-9. (12 กุมภาพันธ์ 2569).