กลุ่มยาอินซูลิน (Insulin)
อินซูลินเป็นฮอร์โมนหลักที่ทำหน้าที่ควบคุมสมดุลของกลูโคสในร่างกาย สร้างจากเบตาเซลล์ของตับอ่อน โดยเริ่มต้นจากโปรตีนสายเดี่ยวที่เรียกว่า preproinsulin จากนั้นจะมีการตัดส่วน signal sequence ออก และเกิดการพับตัวของสาย A chain และ B chain เชื่อมกันเป็น proinsulin ก่อนจะถูกตัดสายตรงกลางออก กลายเป็นฮอร์โมนอินซูลินที่พร้อมออกฤทธิ์ ส่วนสายตรงกลางที่ถูกตัดทิ้งเรียกว่า C-peptide ซึ่งจะถูกย่อยสลายในภายหลัง
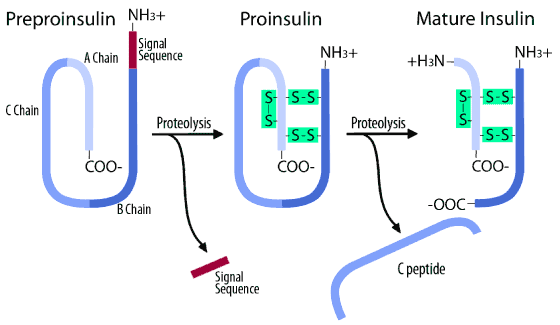
ในภาวะ hyperinsulinism (ภาวะน้ำตาลในเลือดต่ำจากระดับอินซูลินสูง) การตรวจพบ C‑peptide มีความสำคัญในการบ่งชี้ว่าอินซูลินที่สูงนั้นเป็นอินซูลินที่ร่างกายสร้างขึ้นเอง ไม่ใช่อินซูลินจากการฉีด เนื่องจากอินซูลินที่ผลิตด้วยเทคโนโลยีพันธุวิศวกรรมจะไม่มี C‑peptide ปะปนอยู่ ดังแสดงในภาพด้านล่าง
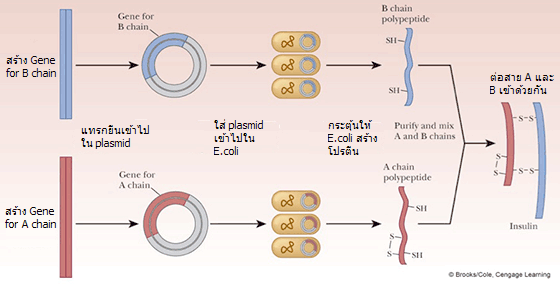
ยาอินซูลินจึงเป็นยาที่มีความจำเป็นอย่างยิ่งในผู้ป่วยที่ตับอ่อนไม่สามารถสร้างอินซูลินได้เพียงพอหรือไม่สามารถสร้างได้เลย
ชนิดของยาอินซูลิน
อินซูลินเริ่มถูกนำมาใช้รักษาโรคเบาหวานตั้งแต่ปี ค.ศ. 1925 หลังจากมีการสกัดฮอร์โมนจากตับอ่อนของสัตว์และนำมาใช้ช่วยชีวิตผู้ป่วยเด็กที่อยู่ในภาวะโคม่า ในระยะแรกการผลิตอินซูลินยังต้องอาศัยการสกัดจากตับอ่อนของสัตว์ จนกระทั่งช่วงทศวรรษ 1980 จึงเริ่มมีการผลิตอินซูลินจากยีนของมนุษย์ด้วยเทคโนโลยีพันธุวิศวกรรม
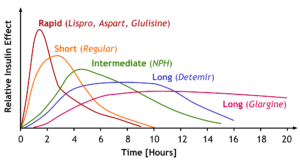
เนื่องจากอินซูลินเป็นโปรตีน จึงถูกย่อยสลายในทางเดินอาหาร ไม่สามารถรับประทานได้ ปัจจุบันจึงมีทั้งรูปแบบฉีดและรูปแบบสูดเข้าทางเดินหายใจ โดยอินซูลินชนิดฉีดเป็นรูปแบบที่ใช้กันมายาวนาน มีความปลอดภัย และสามารถปรับโครงสร้างโมเลกุลเพื่อให้มีระยะเวลาออกฤทธิ์แตกต่างกัน เพื่อเลียนแบบการหลั่งอินซูลินตามธรรมชาติ ซึ่งแบ่งเป็นการหลั่งแบบ basal (หลั่งตลอดเวลาในปริมาณน้อย) และแบบ prandial หรือ bolus (หลั่งเพิ่มขึ้นเมื่อรับประทานอาหาร) ยาอินซูลินจึงแบ่งตามระยะเวลาออกฤทธิ์ได้เป็น 4 กลุ่มใหญ่ ดังนี้
- อินซูลินที่ออกฤทธิ์เร็ว (Fast-acting insulin)
เป็นอินซูลินที่ดูดซึมได้รวดเร็ว ออกฤทธิ์เร็วแต่มีระยะเวลาออกฤทธิ์สั้น ใช้ทดแทนอินซูลินแบบ prandial โดยแบ่งย่อยได้เป็น
- อินซูลินออกฤทธิ์เร็วมาก (Rapid‑acting insulin) ได้แก่ insulin lispro, insulin aspart และ insulin glulisine เริ่มออกฤทธิ์ภายใน 10–20 นาทีหลังฉีดเข้าใต้ผิวหนัง จึงแนะนำให้ฉีดพร้อมหรือทันทีที่เริ่มรับประทานอาหาร ระยะเวลาออกฤทธิ์ประมาณ 3–5 ชั่วโมง
- อินซูลินออกฤทธิ์ปกติ (Regular insulin) เป็นอินซูลินที่ยังไม่มีการดัดแปลงโครงสร้าง เรียกทั่วไปว่า RI เช่น Humulin‑R®, Novolin® สามารถฉีดได้ทั้งใต้ผิวหนังและทางหลอดเลือดดำ หากฉีดใต้ผิวหนังจะเริ่มออกฤทธิ์ใน 30–60 นาที จึงควรฉีดก่อนอาหารประมาณ 30 นาที และมีฤทธิ์นาน 6–8 ชั่วโมง
- อินซูลินชนิดสูดเข้าทางเดินหายใจ (Inhaled insulin) ใช้สูดทางปากคล้ายยาพ่นขยายหลอดลม ออกฤทธิ์เร็วใกล้เคียง insulin lispro และมีระยะเวลาออกฤทธิ์ใกล้เคียง RI อย่างไรก็ตาม ยังไม่แนะนำให้ใช้ในเด็ก หญิงตั้งครรภ์ ผู้สูบบุหรี่ ผู้ป่วยโรคหอบหืดหรือ COPD เนื่องจากข้อจำกัดด้านความปลอดภัย การระคายเคืองทางเดินหายใจ และการปรับขนาดยาที่ไม่ละเอียดเท่าการฉีด
- อินซูลินที่ออกฤทธิ์ปานกลาง (Intermediate-acting insulin)
เป็นอินซูลินที่ใช้เป็น basal insulin สามารถฉีดวันละครั้งหรือวันละสองครั้งเพื่อควบคุมระดับน้ำตาลตลอดวันหรือตลอดคืน แบ่งเป็น
- NPH (Neutral Protamine Hagedorn) เช่น Humulin‑N®, Novolin‑N®, Gensulin‑N® เริ่มออกฤทธิ์ภายใน 1–2 ชั่วโมง มีฤทธิ์สูงสุดที่ 4–6 ชั่วโมง และออกฤทธิ์ได้นานประมาณ 12 ชั่วโมง
- Pre‑mixed insulin เป็นการผสมอินซูลินออกฤทธิ์เร็วกับ NPH ในสัดส่วนต่าง ๆ เช่น Humalog mix 25®, Mixtard 30 HM®, Humulin 70/30® ต้องเขย่าขวดก่อนใช้ เริ่มออกฤทธิ์ในประมาณ 30 นาที มีฤทธิ์สูงสุดที่ 4–8 ชั่วโมง และอยู่ได้นาน 10–16 ชั่วโมง
- อินซูลินที่ออกฤทธิ์นาน (Long-acting insulin)
เป็นอินซูลินที่ดูดซึมช้า ไม่มีพีค ระดับยาในเลือดค่อนข้างคงที่นาน 20–30 ชั่วโมง ใช้เป็น basal insulin ฉีดเข้าใต้ผิวหนังวันละ 1–2 ครั้ง ตัวอย่างได้แก่ insulin detemir และ insulin glargine
- อินซูลินที่ออกฤทธิ์มาก (Ultra-long-acting insulin)
เป็นอินซูลินรุ่นใหม่ที่ออกฤทธิ์ได้นานถึงประมาณ 42 ชั่วโมง ไม่มีพีค ฉีดวันละครั้ง ตัวอย่างคือ insulin degludec ใช้เป็น basal insulin และให้ฉีดเข้าใต้ผิวหนังเท่านั้น
เภสัชวิทยาของยาอินซูลิน
อินซูลินชนิดฉีดมีลักษณะและข้อจำกัดที่แตกต่างกัน เช่น
- Regular insulin เป็นสารละลายใส สามารถฉีดเข้าใต้ผิวหนัง เข้ากล้าม และเข้าหลอดเลือดดำ
- Insulin aspart, lispro และ glulisine เป็นสารละลายใส ออกแบบมาให้ฉีดเข้าใต้ผิวหนังเป็นหลัก
- NPH เป็นสารแขวนตะกอน ห้ามฉีดเข้าหลอดเลือดดำ
- Insulin glargine เป็นสารละลายใสที่มีความเป็นกรด ไม่สามารถผสมกับอินซูลินชนิดอื่น
- Insulin detemir และ insulin degludec เป็นสารละลายใส มีคุณสมบัติจับกับอัลบูมิน ไม่สามารถผสมกับอินซูลินชนิดอื่น

- Inhaled insulin (Afrezza®) เป็นผงบรรจุในอุปกรณ์สูด มี cartridge ขนาด 4, 8 และ 12 ยูนิต
ยาอินซูลินเมื่อฉีดเข้าใต้ผิวหนังจะค่อย ๆ ถูกดูดซึมเข้าสู่กระแสเลือดโดยตรง ความเร็วในการดูดซึมของยาขึ้นกับหลายปัจจัย ได้แก่
- ตำแหน่งที่ฉีด: บริเวณหน้าท้องจะดูดซึมได้เร็วกว่าต้นขา เนื่องจากมีเลือดมาเลี้ยงมากกว่า หากฉีดในบริเวณผิวหนังที่นูนแข็งหรือมีเลือดมาเลี้ยงน้อย ยาจะดูดซึมได้ช้าลง
- การเคลื่อนไหว: การนวดคลึงหรือการออกกำลังกายของกล้ามเนื้อบริเวณที่ฉีด จะช่วยเพิ่มการไหลเวียนเลือดและทำให้ยาดูดซึมเร็วขึ้น
- อุณหภูมิ: ความร้อน เช่น การอาบน้ำอุ่นหรือการอบซาวน่า จะเร่งการดูดซึมของยา ในขณะที่ความเย็นจะทำให้การดูดซึมช้าลง
- ขนาดยา: อินซูลินในขนาดสูงจะดูดซึมได้ช้ากว่าขนาดต่ำ
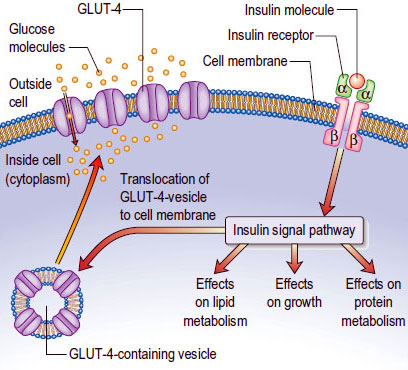
หลังจากฉีดยาเข้าใต้ผิวหนัง อินซูลินจะถูกดูดซึมเข้าสู่กระแสเลือดทีละน้อย จึงไม่ค่อยจับกับอัลบูมินในเลือด ยกเว้น insulin detemir ซึ่งมีการจับกับอัลบูมินสูงถึงร้อยละ 98 เมื่ออินซูลินจับกับตัวรับที่ผิวเซลล์ จะกระตุ้นการส่งสัญญาณภายในเซลล์ นำไปสู่กระบวนการเจริญเติบโตและการเคลื่อนที่ของ glucose transporter (GLUT) มายังผิวเซลล์ เพื่อรับกลูโคสจากกระแสเลือดเข้าไปใช้เป็นพลังงาน
ในเซลล์ไขมัน อินซูลินจะกระตุ้นการสร้างและสะสมเนื้อเยื่อไขมัน ส่วนในเซลล์กล้ามเนื้อจะเพิ่มการสร้างโปรตีนและไกลโคเจน ขณะที่ในเซลล์ตับ อินซูลินจะช่วยให้เกิดการสะสมไกลโคเจนไว้เป็นแหล่งพลังงานสำรองในช่วงที่ร่างกายอดอาหาร เมื่อไกลโคเจนมีปริมาณเพียงพอ กลูโคสส่วนเกินจะถูกตับเปลี่ยนเป็นกรดไขมันอิสระ ไลโปโปรตีน และไตรกลีเซอไรด์ ซึ่งมีลักษณะคล้ายกับกระบวนการในเซลล์ไขมัน แต่เป็นการสะสมไว้ที่ตับ ส่งผลให้เกิดการเพิ่มขึ้นของเนื้อเยื่อไขมันในตับ
นอกจากนี้ อินซูลินยังมีฤทธิ์ช่วยปกป้องเซลล์กล้ามเนื้อหัวใจจากภาวะเครียดออกซิเดชัน (oxidative stress) ลดความเสี่ยงของการเกิดภาวะหัวใจวาย และมีบทบาทในการเปลี่ยนแปลงโครงสร้างของหัวใจ (cardiac remodeling) ภายหลังภาวะกล้ามเนื้อหัวใจตาย
ที่ระดับหลอดเลือด อินซูลินจะเพิ่มการสร้างไนตริกออกไซด์ ซึ่งมีคุณสมบัติช่วยขยายหลอดเลือด ลดการอักเสบ ยับยั้งภาวะเครียดออกซิเดชัน และลดการเกาะกลุ่มของเกร็ดเลือด ส่งผลให้ความเสี่ยงต่อการเกิดหลอดเลือดอุดตันลดลง
อินซูลินยังมีบทบาทในการยับยั้งการสลายกล้ามเนื้อและไขมันเพื่อนำมาใช้เป็นพลังงานแทนกลูโคส ซึ่งกระบวนการดังกล่าวจะก่อให้เกิดกรดคีโตนที่เป็นพิษต่อร่างกาย
อินซูลินที่อยู่ในกระแสเลือดจะถูกกำจัดออกจากร่างกายทางไตประมาณ 60% และทางตับประมาณ 40% (แตกต่างจากอินซูลินที่ร่างกายสร้างเอง ซึ่งจะถูกหลั่งเข้าสู่ portal vein และผ่านตับก่อน จึงถูกกำจัดที่ตับมากกว่า) เนื่องจากไตเป็นอวัยวะหลักในการกำจัดยา ผู้ป่วยไตวายจึงจำเป็นต้องลดขนาดยาอินซูลินลง เพื่อป้องกันภาวะน้ำตาลในเลือดต่ำ และเป้าหมายการควบคุมน้ำตาลในผู้ป่วยกลุ่มนี้มักกำหนดให้ HbA1C ต่ำกว่า 8.0% แทนที่จะเป็น 7.0% เหมือนผู้ป่วยทั่วไป
การเก็บรักษายาอินซูลินมีความสำคัญ ขวดยาที่ยังไม่เปิดใช้ควรเก็บในตู้เย็นที่อุณหภูมิ 2–8°C หากเก็บไว้ที่อุณหภูมิประมาณ 30°C ยาจะเสื่อมสภาพได้ในเวลาไม่นาน ขวดยาที่เปิดใช้แล้วควรใช้ให้หมดภายใน 2 สัปดาห์ ส่วนอินซูลินชนิดปากกาสามารถเก็บไว้ที่อุณหภูมิ 15–30°C ได้นาน 28 วัน และ insulin detemir สามารถเก็บที่อุณหภูมิห้องได้นานถึง 42 วัน
การใช้ยาที่เหมาะสม
- ใช้รักษาโรคเบาหวานชนิดที่หนึ่ง (มักเริ่มตั้งแต่วัยเด็ก)
ผู้ป่วยเบาหวานชนิดที่หนึ่งมักต้องการอินซูลินในขนาดประมาณ 0.4–0.6 ยูนิต/กิโลกรัม/วัน โดยต้องควบคุมอาหารร่วมด้วยเสมอ รูปแบบยาที่ใช้ได้แก่ pre-mixed insulin แบ่งฉีดก่อนอาหารเช้า 2/3 และก่อนอาหารเย็น 1/3
ในกรณีที่มีข้อจำกัดด้านค่าใช้จ่าย อาจแบ่งขนาดยารวมต่อวันออกเป็น 4 ส่วน โดยฉีด regular insulin ก่อนอาหารทุกมื้อ (รวม 3/4 ส่วน) และฉีด NPH อีก 1/4 ส่วนก่อนนอน เพื่อเลียนแบบการหลั่งอินซูลินตามธรรมชาติทั้งแบบ prandial และ basal
การปรับขนาดยาสามารถทำได้จากระดับน้ำตาลก่อนอาหาร หากระดับน้ำตาลก่อนอาหารต่ำกว่า 100 mg% ให้ลดขนาดยามื้อนั้นลง 1–2 ยูนิต แต่หากสูงกว่า 180 mg% ให้เพิ่มขนาดยามื้อนั้น 1–2 ยูนิต ปรับต่อเนื่องหลายวันจนได้ขนาดยารวมต่อวันที่คงที่และเหมาะสมกับแต่ละบุคคล
การประเมินการควบคุมอาหารในเด็กให้ดูจากค่าน้ำตาลสะสม (HbA1C) ซึ่งควรต่ำกว่า 7.0% หากสูงกว่านี้ควรปรับเมนูอาหารเพิ่มเติม
- ใช้รักษาโรคเบาหวานชนิดที่สอง ในกรณีต่อไปนี้
- มีภาวะน้ำตาลในเลือดสูงมาก
อาจใช้อินซูลินเป็นครั้งคราว โดยอินซูลิน 1 ยูนิตสามารถลดระดับน้ำตาลในเลือดได้ประมาณ 50 mg% หากระดับน้ำตาลสูงเกิน 500 mg% หรือมีภาวะ diabetic ketoacidosis ควรให้อินซูลินผสมในน้ำเกลือและหยดเข้าหลอดเลือดดำอย่างช้า ๆ ในอัตรา 1–2 ยูนิต/ชั่วโมง ผู้ป่วยควรได้รับการรักษาในโรงพยาบาล
- ใช้ยาเม็ดหลายชนิดในขนาดสูงสุดแล้วยังควบคุมน้ำตาลไม่ได้
หากใช้อินซูลินร่วมกับยากิน แนะนำให้เริ่มด้วย basal insulin ขนาด 0.2 ยูนิต/กิโลกรัม ฉีดวันละครั้งก่อนนอน และปรับขนาดยาตามค่า FPG ทุก 2–3 วัน
หากเปลี่ยนมาใช้อินซูลินเพียงอย่างเดียว ให้ใช้แนวทางเดียวกับการรักษาเบาหวานชนิดที่หนึ่ง
- ภาวะเจ็บป่วยรุนแรง หรืออยู่ระหว่างการผ่าตัดที่ต้องอดอาหาร
ควรใช้อินซูลินแทนยากินเป็นการชั่วคราวระหว่างการรักษาในโรงพยาบาล และสามารถกลับไปใช้ยากินได้เมื่ออาการดีขึ้น
- มีโรคตับหรือโรคไตที่เสี่ยงต่อการใช้ยาลดน้ำตาลชนิดกิน
ผู้ป่วยกลุ่มนี้ควรใช้อินซูลินวันละครั้งก่อนอาหารเช้า โดยอาจเลือกใช้ pre-mixed insulin หรือ NPH ขนาด 0.2–0.4 ยูนิต/กิโลกรัม/วัน เป้าหมายคือ FPG ต่ำกว่า 180 mg% และไม่เกิดภาวะน้ำตาลต่ำ
- ใช้รักษาโรคเบาหวานขณะตั้งครรภ์
หญิงตั้งครรภ์ที่มีน้ำตาลในเลือดสูงจะทำให้ทารกมีขนาดตัวใหญ่ผิดปกติ เสี่ยงต่อการคลอดยาก และทารกอาจเกิดภาวะน้ำตาลต่ำหลังคลอด อินซูลินเป็นยาที่ปลอดภัยที่สุดในช่วงตั้งครรภ์ ความต้องการอินซูลินจะเพิ่มขึ้นตามอายุครรภ์
- ใช้รักษาเบาหวานจากตับอ่อนถูกทำลาย
เช่น ภาวะตับอ่อนอักเสบหรือถูกตัดตับอ่อน การใช้อินซูลินอาจเป็นเพียงชั่วคราวหรือจำเป็นต้องใช้ตลอดชีวิต ขึ้นกับสาเหตุของโรค
ผลข้างเคียง พิษของยา และข้อควรระวัง
การได้รับอินซูลินมากเกินไปอาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำ พบได้บ่อยในผู้สูงอายุและผู้ป่วยโรคตับหรือโรคไต อาการได้แก่ ใจสั่น มึนงง ตาพร่า เหงื่อออก ซึม และหมดสติ เมื่อเริ่มมีอาการควรอมลูกอมทันทีและรับประทานอาหารโดยเร็ว
การฉีดยาซ้ำบริเวณเดิมบ่อย ๆ อาจทำให้เกิด lipoatrophy หรือ lipohypertrophy ส่งผลให้การดูดซึมยาผิดปกติ จึงควรหมุนเวียนตำแหน่งฉีดเสมอ
อินซูลินอาจทำให้เกิดภาวะบวมน้ำ โดยเฉพาะเมื่อใช้ร่วมกับยาในกลุ่ม thiazolidinediones หรือในผู้ป่วยที่มีโรคหัวใจ โรคไต หรือโรคตับ จึงควรใช้ด้วยความระมัดระวังและติดตามปริมาณน้ำเข้า-ออกของร่างกายอย่างใกล้ชิด
สรุป
อินซูลินเป็นยาหลักที่ขาดไม่ได้ในการรักษาโรคเบาหวานหลายกลุ่ม โดยเฉพาะเบาหวานชนิดที่หนึ่ง เบาหวานขณะตั้งครรภ์ และผู้ป่วยที่ไม่สามารถควบคุมระดับน้ำตาลด้วยยารับประทานได้ การเลือกชนิดอินซูลินต้องคำนึงถึงรูปแบบการหลั่งตามธรรมชาติ ระยะเวลาออกฤทธิ์ สภาพผู้ป่วย และความปลอดภัย การใช้ยาอย่างเหมาะสม ร่วมกับการติดตามระดับน้ำตาลและการปรับพฤติกรรมการกิน จะช่วยลดภาวะแทรกซ้อนและเพิ่มคุณภาพชีวิตของผู้ป่วยในระยะยาว