กลุ่มยาลดน้ำตาลในเลือด (Hypoglycemics)
ยาลดน้ำตาลในเลือด หรือที่เรียกกันทั่วไปว่า “ยาเบาหวาน” สามารถแบ่งออกเป็น 2 ประเภทใหญ่ ๆ คือ ยาฉีด และ ยารับประทาน โดยยาฉีดที่สำคัญที่สุดคือกลุ่มอินซูลิน ซึ่งใช้ในผู้ป่วยเบาหวานชนิดที่ตับอ่อนไม่สามารถสร้างอินซูลินได้เลย ผู้ป่วยเบาหวานขณะตั้งครรภ์ และผู้ป่วยเบาหวานที่มีภาวะไตวาย ส่วนยารับประทานจะใช้ในผู้ป่วยเบาหวานทั่วไปที่ไม่สามารถควบคุมระดับน้ำตาลในเลือดได้ด้วยการปรับพฤติกรรมเพียงอย่างเดียว ปัจจุบันยาลดน้ำตาลในเลือดชนิดรับประทานแบ่งออกเป็น 7 กลุ่มย่อย ซึ่งจะกล่าวถึงต่อไป
สาเหตุของโรคเบาหวาน
โรคเบาหวานสามารถพบได้ตั้งแต่วัยเด็กจนถึงวัยชรา และอาจพบแบบชั่วคราวในหญิงตั้งครรภ์ ในวัยเด็กมักเกิดจากการถูกทำลายของเบตาเซลล์ที่ตับอ่อน ส่วนในหญิงตั้งครรภ์เกิดจากการที่ระดับฮอร์โมนเอสโตรเจนและโปรเจสเตอโรนสูงเป็นเวลานาน ซึ่งฮอร์โมนทั้งสองมีฤทธิ์ต้านอินซูลิน สำหรับเบาหวานในผู้ใหญ่ มักเกิดจากหลายกลไกประกอบกัน ได้แก่
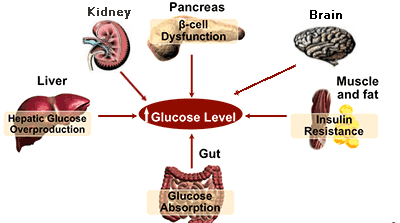
- เบตาเซลล์ที่ตับอ่อนไม่สามารถหลั่งอินซูลินได้ หรือหลั่งออกมาไม่เพียงพอ (อินซูลินทำหน้าที่นำกลูโคสจากเลือดเข้าสู่เซลล์เพื่อใช้เป็นพลังงาน)
- เซลล์กล้ามเนื้อและเซลล์ไขมันดื้อต่ออินซูลิน ซึ่งพบได้บ่อยในผู้ที่มีภาวะอ้วน
- ตับสร้างกลูโคสออกสู่กระแสเลือดมากเกินไป
- ศูนย์ควบคุมความอิ่มที่ไฮโปธาลามัสทำงานช้าหรือผิดปกติ
- อัลฟาเซลล์ของตับอ่อนหลั่งกลูคากอนมากเกินไป (กลูคากอนเป็นฮอร์โมนที่เพิ่มระดับน้ำตาลในเลือด)
- ลำไส้หลั่งฮอร์โมนอินครีตินลดลง ซึ่งปกติจะช่วยกระตุ้นกระบวนการลดน้ำตาลในเลือด
- ไตดูดซึมกลูโคสที่ถูกกรองออกมาแล้วกลับเข้าสู่กระแสเลือดมากขึ้น
นอกจากนี้ยังมีบางภาวะที่อาจทำให้ระดับน้ำตาลในเลือดสูงขึ้นชั่วคราว และกลับสู่ภาวะปกติได้เมื่อภาวะนั้นสิ้นสุดลง เช่น
- ภาวะเครียด
การติดเชื้อรุนแรง
- ตับอ่อนอักเสบ
- โรคของต่อมไร้ท่อ
- การใช้ยาบางชนิด เช่น ยาเม็ดคุมกำเนิด ยากลุ่มสเตียรอยด์ และยาขับปัสสาวะบางชนิด
จากข้อมูลข้างต้นจะเห็นได้ว่า การรับประทานอาหารหวานไม่ใช่สาเหตุโดยตรงของโรคเบาหวาน แต่เมื่อกลไกการควบคุมระดับน้ำตาลในร่างกายเสียไป การบริโภคอาหารหวานจะทำให้น้ำตาลในเลือดสูงขึ้นมากและสูงอยู่นาน ส่งผลเสียต่ออวัยวะต่าง ๆ ในระยะยาว เนื่องจากสาเหตุของความผิดปกติทั้ง 7 กลไกดังกล่าวยังไม่ทราบแน่ชัด จึงยังไม่สามารถรักษาโรคเบาหวานให้หายขาดได้ การควบคุมอาหารจึงเป็นหัวใจสำคัญของการรักษา และจะพิจารณาใช้ยาลดน้ำตาลในเลือดเมื่อการปรับพฤติกรรมเพียงอย่างเดียวไม่เพียงพอ
ชนิดของยาลดน้ำตาลในเลือด
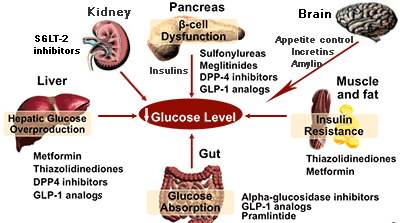
เนื่องจากโรคเบาหวานเกิดจากหลายกลไก ยาที่ใช้รักษาจึงมีหลากหลายกลุ่ม บางกลุ่มออกฤทธิ์เพียงตำแหน่งเดียว ขณะที่บางกลุ่มออกฤทธิ์หลายตำแหน่งร่วมกัน ในทางปฏิบัติ แพทย์มักใช้ยาหลายกลุ่มร่วมกันเพื่อควบคุมระดับน้ำตาลในเลือดให้ได้ตามเป้าหมาย
ยาลดน้ำตาลในเลือดสามารถแบ่งออกเป็นกลุ่มใหญ่ ๆ ได้ดังนี้
- ยาฉีด เป็นฮอร์โมนทดแทนหรือเสริมฮอร์โมนของร่างกาย ได้แก่
- กลุ่มอินซูลิน (Insulin)
อินซูลินจำเป็นต้องใช้ในผู้ป่วยเบาหวานชนิดที่เป็นตั้งแต่วัยเด็ก ผู้ป่วยเบาหวานขณะตั้งครรภ์ ผู้ป่วยเบาหวานจากภาวะตับอ่อนอักเสบหรือเนื้องอกตับอ่อน ผู้ป่วยที่มีภาวะไตวาย ผู้ป่วยที่เจ็บป่วยรุนแรงหรืออยู่ในช่วงหลังผ่าตัด รวมถึงผู้ที่ไม่สามารถควบคุมระดับน้ำตาลได้ด้วยยารับประทาน เดิมอินซูลินสกัดจากตับอ่อนของสัตว์ซึ่งอาจทำให้เกิดอาการแพ้ ปัจจุบันสามารถผลิตด้วยเทคนิค genetic engineering ให้มีโครงสร้างเหมือนอินซูลินของมนุษย์ จึงมีความปลอดภัยสูงขึ้น อีกทั้งยังสามารถปรับระยะเวลาการออกฤทธิ์ให้สั้นหรือยาวตามความต้องการ รวมถึงมีอินซูลินชนิดผสมที่ช่วยลดจำนวนครั้งในการฉีด
- กลุ่มอินครีติน (GLP-1 analogs)
GLP-1 เป็นฮอร์โมนในกลุ่มอินครีตินที่หลั่งจากทางเดินอาหารหลังการรับประทานอาหาร โดยช่วยกระตุ้นการหลั่งอินซูลินและยับยั้งการหลั่งกลูคากอน ยา GLP-1 analog เป็นยาสังเคราะห์ที่เลียนแบบฮอร์โมนดังกล่าวและมีฤทธิ์ยาวนานขึ้น นอกจากช่วยลดน้ำตาลในเลือดแล้ว ยังทำให้อิ่มเร็ว ลดความอยากอาหาร และชะลอการบีบตัวของกระเพาะอาหาร ตัวอย่างยา ได้แก่ Exenatide และ Liraglutide
- กลุ่มอไมลิน (Pramlintide)
อไมลินเป็นฮอร์โมนที่หลั่งจากเบตาเซลล์ของตับอ่อนร่วมกับอินซูลิน มีบทบาทในการชะลอการย่อยอาหาร กระตุ้นศูนย์อิ่ม และยับยั้งการหลั่งกลูคากอน ผู้ป่วยที่ขาดอินซูลินมักขาดอไมลินร่วมด้วย Pramlintide เป็นยาสังเคราะห์ที่ใช้ฉีดร่วมกับอินซูลิน ช่วยลดปริมาณอินซูลินที่ต้องใช้ แต่ปัจจุบันยังมีราคาสูงมาก
- ยารับประทาน แบ่งตามกลไกการออกฤทธิ์ได้ 4 กลุ่มใหญ่ คือ
- กลุ่มกระตุ้นการหลั่งอินซูลินจากตับอ่อน ได้แก่ Sulfonylureas, Meglitinides และ DPP-4 inhibitors
- กลุ่มลดภาวะดื้ออินซูลิน ได้แก่ Biguanide (Metformin) และ Thiazolidinediones
- กลุ่มยับยั้งการดูดซึมกลูโคสจากทางเดินอาหาร ได้แก่ α-glucosidase inhibitors
- กลุ่มยับยั้งการดูดซึมกลูโคสกลับที่ไต ได้แก่ SGLT-2 inhibitors
การเลือกกลุ่มยาที่เหมาะสม
ยาลดน้ำตาลในเลือดทุกชนิดจัดเป็นยาอันตราย ควรเริ่มใช้ภายใต้การดูแลของแพทย์ โดยแพทย์จะพิจารณาจากระดับน้ำตาลสะสมในเลือด (HbA1C) เป็นหลัก
- HbA1C < 7.0% - ปรับพฤติกรรม (ควบคุมอาหาร ควบคุมน้ำหนัก และออกกำลังกาย)
- HbA1C 7.0-7.4% - ปรับพฤติกรรม + ใช้ยา 1 ตัว
- HbA1C 7.5-9.0% - ปรับพฤติกรรม + ใช้ยา 2 ตัว
- HbA1C > 9.0% - ปรับพฤติกรรม + ใช้ยา 3 ตัว
- HbA1C > 10.0% หรือน้ำตาลตอนเช้าหลังอดอาหาร > 300 mg% - ฉีดอินซูลิน 1 เข็ม + ปรับเพิ่มยา
ยาแต่ละกลุ่มมีข้อดี-ข้อเสียแตกต่างกันดังนี้
| (กลุ่ม)ยา | ลด HbA1C ได้ | โอกาสเกิดน้ำตาลต่ำ | ผลต่อน้ำหนักตัว | ผลข้างเคียง/ข้อเสีย ที่สำคัญ | ราคา |
|---|
| Sulfonylureas | 1-2% | ✔✔ | | - ห้ามใช้ในผู้ที่แพ้ยาซัลฟา
- ใช้นานอาจดื้อยา | ไม่แพง |
|---|
| Meglitinides | 1-1.5% | ✔ | | - ต้องให้วันละ 2-3 ครั้ง | ปานกลาง |
|---|
| Metformin | 1-2% | ✘ | | - คลื่นไส้อาเจียนถ้าใช้ในขนาดสูง
- lactic acidosis ในผู้ป่วยที่มีไตเสื่อม
- อาจทำให้ขาดวิตามิน B12 | ไม่แพง |
|---|
| Thiazolidinediones | 0.5-1.4% | ✘ | | - บวมน้ำ จึงต้องระวังในผู้ป่วยที่มีภาวะหัวใจล้มเหลว
- กระดูกบางลง หักง่ายขึ้น
- เสี่ยงต่อการเกิดมะเร็งกระเพาะปัสสาวะ | ไม่แพง |
|---|
| SGLT-2 inhibitors | 0.5-1% | ✔ | | - ติดเชื้อในทางเดินปัสสาวะง่าย | แพง |
|---|
| DPP-4 inhibitors | 0.8% | ✔ | | - ปวดศีรษะ
- คออักเสบ | แพง |
|---|
| α-glucosidase | 0.5-0.8% | ✘ | | - ต้องให้วันละ 2-3 ครั้ง
- ท้องอืด/ท้องเสีย มีลมในท้อง | ปานกลาง |
|---|
| Insulin | 1.5-3.5% | ✔✔✔ | | - ต้องเก็บไว้ในตู้เย็น ยาเสื่อมเมื่อโดนความร้อน | แล้วแต่ชนิด |
|---|
| GLP-1 analogs | 1% | ✔ | | - คลื่นไส้อาเจียน
- ภาวะตับอ่อนอักเสบ
- อาจเกิดเนื้องอกที่ต่อมไทรอยด์ | แพง |
|---|
| Pramlintide | 0.5% | ✘ | | - คลื่นไส้อาเจียน | แพงมาก |
|---|
โอกาสเกิดภาวะน้ำตาลต่ำจะขึ้นกับระดับความสามารถในการลดน้ำตาลของยา ยาที่ลดน้ำตาลได้ดี ถ้าบังเอิญไม่ได้รับประทานอาหารตามเวลาก็จะเกิดภาวะน้ำตาลต่ำได้ง่าย โดยเฉพาะยาที่ออกฤทธิ์ยาวนานอย่างกลุ่มซัลโฟนิลยูเรีย ยาบางตัวมีแนวโน้มจะทำให้น้ำหนักขึ้น อาจไม่เหมาะนักสำหรับคนอ้วนที่มีข้อจำกัดในการออกกำลังกาย (เช่น มีข้อเข่า/ข้อสะโพกเสื่อม เป็นอัมพาต มีหัวใจล้มเหลว ฯลฯ)
เป้าหมายของการรักษาโรคเบาหวาน
เป้าหมายสำคัญของการรักษาเบาหวานคือการควบคุมอาการและชะลอการเกิดภาวะแทรกซ้อนระยะยาว เช่น ไตวาย ตาบอด โรคหัวใจ และโรคหลอดเลือดสมอง โดยมีเป้าหมายการควบคุมดังนี้
- ระดับ HbA1C < 7.0%
- ระดับน้ำตาลในเลือดตอนเช้าหลังอดอาหาร 8 ชั่วโมง (FPG) อยู่ในช่วง 70-130 mg% (3.9-7.2 mmol/L)
- ระดับน้ำตาลในเลือดหลังอาหาร 1-2 ชั่วโมง < 180 mg% (< 10 mmol/L)
สำหรับผู้ป่วยเบาหวานที่มีโรคความดันโลหิตสูง และ/หรือ ไขมันในเลือดสูงด้วย ควรได้รับยาแอสไพรินขนาด 75-162 mg/วัน เพื่อป้องกันภาวะหลอดเลือดอุดตัน และควรควบคุมให้มี
- ความดันโลหิต < 130/80 mmHg
- ระดับไตรกลีเซอไรด์ในเลือด < 150 mg%
- ระดับ HDL-cholesterol > 40 mg% ในผู้ชาย และ > 50 mg% ในผู้หญิง
- และระดับ LDL-cholesterol < 100 mg% (< 70 mg% ในผู้ที่มีโรคหัวใจและหลอดเลือดเกิดขึ้นแล้ว)
การตรวจน้ำตาลในเลือดด้วยตัวเองที่บ้าน
ผู้ป่วยเบาหวานควรตรวจระดับน้ำตาลในเลือดด้วยตนเองอย่างสม่ำเสมอ เพื่อเรียนรู้ผลของอาหารแต่ละชนิดต่อระดับน้ำตาลในเลือด ควรบันทึกชนิดอาหารและค่าที่ตรวจได้ไว้ เพื่อช่วยให้แพทย์ปรับการรักษาได้เหมาะสมยิ่งขึ้น นอกจากนี้ยังมีความสำคัญในการประเมินภาวะน้ำตาลต่ำหรือสูงผิดปกติ และควรพกบัตรประจำตัวผู้ป่วยเบาหวานติดตัวไว้เสมอ
สรุป
โรคเบาหวานเป็นโรคเรื้อรังที่เกิดจากความผิดปกติหลายกลไก ยาลดน้ำตาลในเลือดจึงมีหลายกลุ่มและหลายรูปแบบ การรักษาที่ได้ผลดีที่สุดต้องเริ่มจากการปรับพฤติกรรม ควบคุมอาหาร ออกกำลังกาย และใช้ยาอย่างเหมาะสมภายใต้การดูแลของแพทย์ เป้าหมายไม่ใช่เพียงการลดระดับน้ำตาลในเลือด แต่คือการป้องกันภาวะแทรกซ้อนและรักษาคุณภาพชีวิตของผู้ป่วยให้ดีที่สุดในระยะยาว