โรคกระจกตาย้วย (Keratoconus)
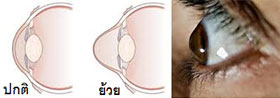
โรคกระจกตาย้วยเป็นภาวะที่กระจกตาบางลงและโป่งยื่นเป็นทรงกรวย ทำให้เกิดสายตาเอียงแบบไม่สม่ำเสมอและการมองเห็นพร่ามัว มักเริ่มในวัยรุ่นถึงวัยยี่สิบต้น ๆ และสามารถดำเนินต่อเนื่องจนถึงช่วงอายุประมาณ 30–40 ปี ความชุกแตกต่างกันตามภูมิภาค แต่พบได้บ่อยกว่าที่เคยคิด โดยเฉพาะในกลุ่มที่มีประวัติภูมิแพ้หรือมีพฤติกรรมขยี้ตาบ่อย ๆ
สาเหตุและปัจจัยเสี่ยง
สาเหตุที่แท้จริงยังไม่ทราบแน่ชัด แต่เชื่อว่ามีความเกี่ยวข้องกับพันธุกรรมและปัจจัยสิ่งแวดล้อมที่ทำให้ โครงสร้างคอลลาเจนของกระจกตาอ่อนแอ ปัจจัยเสี่ยง ได้แก่:
- ประวัติครอบครัวเป็นโรคกระจกตาย้วย
- การขยี้ตาเรื้อรัง
- โรคภูมิแพ้ตา, เยื่อตาอักเสบจากภูมิแพ้, หอบหืด, ผื่นภูมิแพ้ผิวหนัง
- ความผิดปกติของเนื้อเยื่อเกี่ยวพัน เช่น Marfan, Ehlers–Danlos, Osteogenesis imperfecta, Crouzon syndrome, Down syndrome
- ภาวะฮอร์โมน/เอนไซม์ที่ส่งผลต่อ matrix ของกระจกตา เช่น การตั้งครรภ์อาจทำให้โรคดำเนินรุนแรงขึ้น โรคนี้พบในเพศหญิงมากกว่าเพศชาย 2:1
- ภาวะหลังผ่าตัดแก้ค่าสายตาบางประเภท (ectasia) เช่น หลัง LASIK กระจกตาอาจโป่งง่ายขึ้น
- ปัจจัยอื่น ๆ เช่น ภูมิภาค/ชาติพันธุ์, แสง UV, การใส่คอนแทคเลนส์เป็นเวลานาน
อาการ
- สายตามัวลงเรื่อย ๆ เริ่มเห็นไม่ชัดตั้งแต่วัยรุ่น
- สายตาสั้นและเอียงมากขึ้นอย่างรวดเร็ว ต้องเปลี่ยนแว่นบ่อย
- เคืองตา แสบตา แพ้แสง (photophobia) เห็นแสงกระจายเป็นแฉก
- เห็นภาพซ้อนในตาข้างเดียว (monocular diplopia) โดยเฉพาะในที่แสงน้อย
- ต้องเพ่งมากขึ้น ทำให้ปวดตาหรือปวดศีรษะ
- ในรายรุนแรง กระจกตาบางจนบวมน้ำและแตก เกิดแผลเป็น ทำให้การมองเห็นลดลง
การวินิจฉัย
อาศัยประวัติ อาการ การตรวจตา และการวัดความโค้ง/ความหนาของกระจกตาอย่างละเอียด
- การวัดค่าสายตาและรีเฟรกชัน: พบ scissoring reflex ใน retinoscopy และเอียงแบบไม่สม่ำเสมอ
- ตรวจด้วยสลิตแลมป์: พบ Fleischer ring, Vogt striae, Munson sign ในรายก้าวหน้า
- Keratometry และ Corneal Topography (Placido-based): แผนที่ความโค้งแสดง steepening รูปกรวย/รูปคลื่น
- Tomography แบบ Scheimpflug (เช่น Pentacam): ประเมินความโค้งด้านหน้า–หลังและความหนา (pachymetry) พบกระจกตาบางลงกึ่งกลาง–ใต้กึ่งกลาง
- Pachymetry: วัดความหนากระจกตาลดลงโดยเฉพาะบริเวณ apex ของกรวย
การวินิจฉัยแยกโรค
- Pellucid marginal degeneration (PMD): กระจกตาบางและโป่งบริเวณขอบล่าง ลายโทโพกราฟีเป็น “ปีกนก”
- Keratoglobus: กระจกตาบางทั่ว ตาโป่งทรงกลม
- Post-LASIK/PRK ectasia: โป่งหลังผ่าตัดแก้ค่าสายตา
- Contact lens warpage: ความผิดรูปจากการใส่คอนแทคเลนส์ ทำให้แผนที่ความโค้งผิดพลาดชั่วคราว
- แผลเป็นกระจกตา/กระจกตาอักเสบเรื้อรัง: ทำให้เอียงไม่สม่ำเสมอคล้ายกัน
- Terrien’s marginal degeneration: กระจกตาบางบริเวณขอบด้านบน ร่วมกับมีหลอดเลือดใหม่
การรักษา
หลักใหญ่มี 2 เป้าหมาย: (1) หยุด/ชะลอการดำเนินโรค (disease stabilization) และ (2) ฟื้นฟูการมองเห็น (visual rehabilitation)
- หยุด/ชะลอการดำเนินโรค
- Corneal Collagen Cross-linking (CXL): หยดไรโบฟลาวินแล้วฉายรังสี UVA เพื่อเพิ่มพันธะคอลลาเจน ช่วยชะลอการย้วย เหมาะในรายที่มีหลักฐาน “กำลังดำเนินโรค” (ค่าส่วนโค้งชันขึ้น หนาลดลง การมองเห็นแย่ลง)
- ควบคุมพฤติกรรมเสี่ยง: เลิก/ลดการขยี้ตา รักษาภูมิแพ้ตาอย่างจริงจัง (ยาหยอดตาต้านฮีสตามีน/สเตียรอยด์ระยะสั้นภายใต้คำแนะนำแพทย์)
- ฟื้นฟูการมองเห็น
- แว่นตา/คอนแทคเลนส์นิ่ม: ใช้ได้ในระยะต้น แต่มักไม่เพียงพอเมื่อเอียงไม่สม่ำเสมอเพิ่มขึ้น
- คอนแทคเลนส์ก๊าซซึมผ่าน (RGP): มาตรฐานสำหรับความคมชัดที่ดีขึ้น โดยผิวเลนส์ที่เรียบช่วยหักเหแสง
- เลนส์ Hybrid/Scleral: เหมาะกับรูปตาที่ไม่ทน RGP สร้างผิวหักเหที่คงที่และสบายตากว่า
- Intracorneal Ring Segments (ICRS): ใส่วงแหวนพลาสติกในกระจกตาชั้นกลางเพื่อปรับรูปร่าง ลดเอียง เพิ่มความคมชัด (มักใช้ร่วมกับ CXL)
- Topography-guided PRK ร่วม CXL: ปรับพื้นผิวในรายบาง เพิ่มคุณภาพการมองเห็น (ต้องประเมินความหนาและความปลอดภัยอย่างเข้มงวด)
- การปลูกถ่ายกระจกตา: ในรายรุนแรง/มีแผลเป็นมาก/คอนแทคเลนส์ใช้ไม่ได้
- DALK (Deep Anterior Lamellar Keratoplasty): เลาะเฉพาะชั้นหน้า รักษาเอ็น Descemet และเอ็นโดทีเลียมของผู้ป่วยเอง ลดความเสี่ยงปฏิเสธเลนส์ปลูกถ่าย
- PKP (Penetrating Keratoplasty): เปลี่ยนเต็มชั้น ใช้เมื่อ DALK ทำไม่ได้หรือมีพยาธิสภาพลึก
ภาวะแทรกซ้อนที่ควรทราบ
- Hydrops เฉียบพลัน: เยื่อ Descemet ฉีก ทำให้กระจกตาบวมน้ำอย่างรวดเร็ว มองเห็นลดลงมาก ต้องรักษาประคับประคองและยาหยอด/อาจฉีดก๊าซในห้องหน้าลูกตา
- แผลเป็นกระจกตา ทำให้คุณภาพการมองเห็นแย่และลดโอกาสใส่คอนแทคเลนส์
พยากรณ์โรค
ขึ้นอยู่กับความรุนแรงและความเร็วในการดำเนินโรค ส่วนใหญ่สามารถคงเสถียรภาพด้วย CXL ผู้ป่วยจำนวนมากกลับมามองเห็นได้ดีด้วยเลนส์ Scleral/RGP หรือ ICRS และในรายจำเป็น การผ่าตัดปลูกถ่ายกระจกตาให้ผลดี อย่างไรก็ตามต้องติดตามระยะยาวเพื่อเฝ้าดูการเปลี่ยนแปลงของความโค้งและความหนากระจกตา
การป้องกัน
- หลีกเลี่ยงและแก้นิสัยขยี้ตา โดยเฉพาะผู้ที่มีอาการคันตาจากภูมิแพ้
- รักษาโรคภูมิแพ้ตาอย่างเหมาะสม เพื่อลดอาการคัน/การอักเสบ
- ตรวจคัดกรองสมาชิกครอบครัวที่มีความเสี่ยง หรือผู้มีอาการสายตาเปลี่ยนเร็วในวัยรุ่น
- ปกป้องตาจากการบาดเจ็บและการใส่คอนแทคเลนส์ที่ไม่พอดี
สรุป
โรคกระจกตาย้วยเป็นภาวะกระจกตาบางและโป่งยื่น ทำให้สายตาเอียงไม่สม่ำเสมอและมองเห็นพร่ามัว เริ่มตั้งแต่วัยรุ่นและอาจดำเนินต่อเนื่อง การวินิจฉัยอาศัยการตรวจโทโพกราฟี/โทโมกราฟีและสัญญาณเฉพาะทางสลิตแลมป์ การรักษาสมัยใหม่เน้นหยุดการดำเนินโรคด้วย corneal cross-linking และฟื้นฟูการมองเห็นด้วยคอนแทคเลนส์เฉพาะทาง ICRS หรือการปลูกถ่ายกระจกตา การหลีกเลี่ยงการขยี้ตาและรักษาภูมิแพ้ตาช่วยลดความเสี่ยงและการกำเริบ การติดตามสม่ำเสมอช่วยคงคุณภาพการมองเห็นระยะยาวได้อย่างมีนัยสำคัญ