น้ำเดินก่อนกำหนดคลอด (Premature rupture of membrane, PROM)
ทารกในครรภ์เจริญเติบโตอยู่ภายในถุงน้ำคร่ำ ซึ่งมีน้ำคร่ำช่วยรองรับแรงกระแทกและป้องกันไม่ให้สายสะดือถูกกดทับ โดยทั่วไปถุงน้ำคร่ำจะเริ่มแตกหลังมีอาการเจ็บครรภ์จริงและมีอายุครรภ์ครบกำหนด แต่หากถุงน้ำคร่ำแตกก่อนเวลาไม่ว่าด้วยสาเหตุใด มักตามมาด้วยอาการเจ็บครรภ์ การคลอด และภาวะรกลอกตัวในเวลาไม่นาน
ในกรณีที่อายุครรภ์ยังไม่ถึง 34 สัปดาห์ ปอดและหัวใจของทารกอาจยังพัฒนาไม่เต็มที่ ทำให้ทารกที่คลอดก่อนกำหนดเสี่ยงต่อปัญหาการหายใจ ระบบไหลเวียนผิดปกติ และน้ำหนักตัวน้อย ซึ่งจำเป็นต้องเข้ารับการดูแลในห้องไอซียูทารกแรกเกิดต่อไป
เมื่อถุงน้ำคร่ำแตกก่อนกำหนด มักมีน้ำไหลออกทางช่องคลอดลักษณะคล้ายปัสสาวะราด แต่จะไม่สามารถกลั้นได้ และไม่มีกลิ่นของปัสสาวะ หากพบอาการเช่นนี้ควรรีบไปโรงพยาบาลทันทีเพื่อให้แพทย์ตรวจวินิจฉัยว่าเป็นน้ำคร่ำจริงหรือไม่ เพราะเมื่อถุงน้ำแตก ทารกจะไม่ลอยในน้ำคร่ำอีกต่อไปและจะเลื่อนลงสู่ส่วนล่างของมดลูก หากสายสะดือย้อยลงมาต่ำกว่าส่วนนำของทารก อาจถูกกดทับจนทำให้ทารกขาดเลือดแบบเฉียบพลันได้ โดยที่มารดาไม่รู้สึกเจ็บปวดเลย
ปัจจัยเสี่ยงของอาการน้ำเดินก่อนกำหนด
ปัจจัยเสี่ยงเหล่านี้มาจากการศึกษาย้อนหลัง และไม่สามารถใช้ทำนายได้อย่างแม่นยำ บางรายไม่มีปัจจัยเสี่ยงใด ๆ แต่เกิดภาวะน้ำเดินก่อนกำหนด ขณะที่บางรายมีปัจจัยเสี่ยงครบถ้วนก็ยังตั้งครรภ์จนครบกำหนดได้ปกติ
- ได้รับอุบัติเหตุ
- มดลูกขยายตัวมากเกินไป เช่น การตั้งครรภ์แฝด น้ำคร่ำมากผิดปกติ หรือมีเนื้องอกในมดลูก
- เคยมีประวัติคลอดก่อนกำหนด
- มารดาสูบบุหรี่
- มีเลือดออกผิดปกติทางช่องคลอด
- มีการติดเชื้อในช่องคลอด
- มีการติดเชื้อในทางเดินปัสสาวะ
- ปากมดลูกปิดไม่สนิท (Cervical incompetence หรือ Cervical insufficiency)
- การดูแลสุขภาพระหว่างตั้งครรภ์ไม่ดีพอ
แนวทางการตรวจวินิจฉัย
สูติแพทย์จะตรวจว่าของเหลวที่ไหลออกมาเป็นน้ำคร่ำหรือไม่ โดยตรวจภายในดูว่ายังมีน้ำไหลจากปากมดลูกหรือไม่ อาจให้มารดาไอเพื่อเพิ่มแรงดันในช่องท้อง หากมีน้ำคร่ำเหลืออยู่จะซึมออกมาให้เห็น
ถ้าน้ำแห้งหมดแล้ว แพทย์จะนำของเหลวในช่องคลอดไปตรวจในห้องปฏิบัติการ โดยพิจารณาค่าความเป็นกรดด่าง หากเป็นน้ำคร่ำจะมีค่าด่าง ส่วนสารคัดหลั่งช่องคลอดปกติจะเป็นกรด จากนั้นแพทย์จะนำของเหลวไปป้ายบนสไลด์ รอให้แห้งแล้วตรวจด้วยกล้องจุลทรรศน์ หากมีการแตกของถุงน้ำคร่ำ ผลึกเกลือโซเดียมคลอไรด์จะเรียงตัวเป็นรูปใบเฟิร์น เรียกว่า Fern test
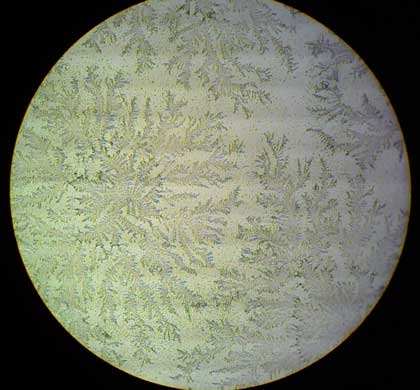
นอกจากนี้ยังมีการตรวจอื่น ๆ ทางห้องปฏิบัติการที่สามารถยืนยันภาวะถุงน้ำคร่ำแตกได้ แต่มักมีขั้นตอนซับซ้อนกว่า Fern test แพทย์อาจใช้อัลตราซาวด์ร่วมด้วย หากพบว่าน้ำคร่ำน้อย (Oligohydramnios) โดยไม่มีความผิดปกติของระบบทางเดินปัสสาวะทารก และไม่พบภาวะทารกเจริญเติบโตช้า ก็สามารถสันนิษฐานได้ว่าอาจมีภาวะถุงน้ำคร่ำแตก
แนวทางการรักษา
ทุกรายที่มีภาวะน้ำเดินก่อนกำหนดจำเป็นต้องนอนโรงพยาบาล การรักษาจะขึ้นอยู่กับอายุครรภ์และการมีภาวะติดเชื้อในครรภ์
- กรณีมีการติดเชื้อในครรภ์ เช่น มารดามีไข้ มดลูกกดเจ็บ น้ำคร่ำมีกลิ่นเหม็น แพทย์จำเป็นต้องเร่งคลอดไม่ว่าจะอายุครรภ์เท่าใด เพราะความเสี่ยงจากการติดเชื้อรุนแรงทั้งต่อแม่และทารก หลังคลอดจะต้องได้รับยาปฏิชีวนะต่อเนื่องประมาณ 2 สัปดาห์
- กรณีไม่มีการติดเชื้อในครรภ์ การรักษาจะแตกต่างตามอายุครรภ์
- อายุครรภ์ครบกำหนด (> 37 สัปดาห์) เมื่อยืนยันว่าเป็นน้ำเดิน แพทย์จะตรวจหาภาวะสายสะดือย้อยและประเมินการเปิดของปากมดลูก โดยทั่วไปจะเริ่มเจ็บครรภ์ภายในไม่กี่ชั่วโมงหลังถุงน้ำแตก หากยังไม่เจ็บครรภ์ แพทย์มักกระตุ้นให้คลอดเพื่อลดความเสี่ยงติดเชื้อ โดยเฉพาะหากน้ำเดินเกิน 18–24 ชั่วโมง อาจต้องให้ยาปฏิชีวนะร่วมด้วย
- อายุครรภ์ < 34 สัปดาห์ แพทย์จะให้พักรักษาตัว ตรวจคัดกรองการติดเชื้อ ฉีดยาช่วยกระตุ้นความสมบูรณ์ของปอดทารกทุก 12 ชั่วโมง รวม 4 ครั้ง และให้ยาปฏิชีวนะป้องกันการติดเชื้อ 1 สัปดาห์ หากมีการเจ็บครรภ์จะมียายับยั้งการหดรัดตัว พร้อมเฝ้าระวังอาการติดเชื้อจนถึงอายุครรภ์ ≥ 34 สัปดาห์ จึงกระตุ้นให้คลอด
- อายุครรภ์ 34–37 สัปดาห์ ไม่จำเป็นต้องให้ยากระตุ้นปอดแล้ว สถานพยาบาลส่วนใหญ่มักกระตุ้นให้คลอดทันที แต่บางแห่งอาจรอจนถึง 37 สัปดาห์ ทั้งนี้ขึ้นกับศักยภาพการดูแลทารกคลอดก่อนกำหนด แต่การให้ยาปฏิชีวนะป้องกันการติดเชื้อยังคงจำเป็น และต้องเฝ้าระวังสัญญาณชีพ สายสะดือย้อย และรกลอกตัวก่อนกำหนด
สรุป
ภาวะน้ำเดินก่อนกำหนดเป็นภาวะสำคัญที่ต้องได้รับการประเมินและดูแลอย่างเร่งด่วน เพราะอาจส่งผลต่อความปลอดภัยของทั้งมารดาและทารก การสังเกตอาการตั้งแต่ระยะแรก การมาพบแพทย์ทันที และแนวทางการรักษาที่เหมาะสมตามอายุครรภ์ จะช่วยลดภาวะแทรกซ้อนและเพิ่มโอกาสให้การตั้งครรภ์ดำเนินไปอย่างปลอดภัยที่สุด